Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Displasiaseram2014 PDF
Cargado por
Elvis M. Apaza RojasTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Displasiaseram2014 PDF
Cargado por
Elvis M. Apaza RojasCopyright:
Formatos disponibles
OBJETIVOS
1.- Revisar la Displasia de Cadera congénita y del adulto
2.- Revisar las distintas medidas, obtenidas mediante técnicas de imagen,
empleadas para su diagnóstico.
3.- Papel de cada una de las técnicas de imagen, indicaciones y limitaciones.
REVISIÓN DEL TEMA
Introducción:
Las luxaciones atraumáticas de la cadera ya fueron descritas por
Hipocrates en el siglo IV a. de C. (1). Se le llamaba luxación
congénita de cadera aunque hoy en día tiende a llamársele, con más
propiedad, displasia del desarrollo de la cadera (DDC) al no estar
restringida únicamente a la anomalía congénita y aparece en caderas
normales al nacimiento las cuales desarrollan posteriormente la
displasia (1-3). Abarca un amplio espectro de anomalías que afectan
al acetábulo, fémur proximal y tejidos blandos adyacentes. La
morfología acetabular (tamaño, inclinación, concavidad) condiciona
también cambios morfológicos en la cabeza (tamaño y forma) así
como en la orientación del cuello femoral.
La incidencia es de 1 de cada 100 nacimientos si el despistaje es
clínico hasta un 8% si es ecográfico (3-4). Existe una mayor
incidencia (2,5-5%) (3) en lapones e indios americanos y menor en
chinos y negros africanos. Es más frecuente en mujeres que en
varones (9:1). (4)
La etiología de la DDC es multifactorial e implica factores tanto
genéticos como del desarrollo intrauterino, tales como predisposición
genética (displasia acetabular primaria)(2), la laxitud ligamentosa de
probable carácter estrogénico así como la restricción de movimiento y
el parto. Como factores de riesgo demostrados, están los
antecedentes familiares, el sexo femenino, el primer parto y el parto
de nalgas.
El desarrollo de la cadera se produce por la interacción del acetábulo
con la cabeza femoral y la musculatura adyacente (2, 4). En la DDC
la pérdida de concavidad acetabular condiciona desplazamiento
lateral y proximal de la cabeza femoral así como eversión y
aplanamiento del labrum.
Es fundamental un diagnóstico precoz de la DDC, pues implica menor
agresividad terapéutica y mejor pronóstico, por lo que las técnicas
diagnósticas representan un papel fundamental en el manejo de esta
entidad, por esta razón la DDC del adulto es muy poco frecuente en
nuestro medio ya que, casi siempre, se diagnostica en el primer año
de vida con lo que se evita su progresión.
Antes de analizar la DDC del adulto describiremos brevemente la
infantil.
DDC del niño:
La sospecha diagnóstica inicial es clínica basada en el acortamiento
del muslo, la asimetría de pliegues glúteos y la limitación del rango
de abducción así como las maniobras exploratorias (Ortolani,
Barlow,...). Cuando esta exploración resulta patológica se solicita
estudio radiológico.
Hasta las 4-6 meses la técnica diagnóstica de elección es la ecografía.
A partir del 6º mes el núcleo de osificación de la cabeza femoral es
visible por lo que se realiza estudio radiológico. La Tomografía
Computadorizada (TC) se reserva para el seguimiento postquirúrgico
y la Resonancia Magnética (RM) no suele usarse por ser necesaria la
sedación.
Ecografía:
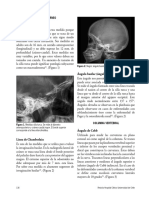
Se usan dos técnicas básicas, la estática o de Graf y la dinámica o de
Figura 1: Esquema de los ángulos de Graf e imagen ecográfica con los ángulos trazados
Harcke.
Graf analiza la morfología de la articulación y los ángulos definidos
formados por el acetábulo y el labrum con el ílion (Figuras 1 y 2):
Ángulo : Es el formado por la línea del acetábulo con el ílion y refleja
la profundidad del acetábulo. Es normal si es 60º.
Ángulo : Formado por el labrum con el ílion y refleja la cobertura
labral. Normal <55º.
La técnica de Harcke consiste en realizar maniobras luxatorias
(aproximación, rotación interna) durante la exploración ecográfica.
Radiografía:
Se obtiene en decúbito, rotación neutra y leve flexión. Se han
descrito varias líneas y ángulos para su valoración (Figuras 2 y 3):
Línea de Perkins Línea de Perkins
Ángulo CE
Línea de Hilgenreiner
Línea de Shenton Ángulo
acetabular
Figura 2: Esquemas de las líneas y ángulos.
D
1.- Línea de Hilgenreiner: Une el cartílago trirradio de ambos
coxales.
2.- Línea de Perkins: Perpendicular a la anterior y pasa por el borde
externo del acetábulo. Divide a la cadera en cuatro cuadrantes,
debiendo estar situada la cabeza femoral normal en el inferointero.
3.- Línea de Shenton: Siguiendo el borde superior del agujero
obturador debe continuarse con el borde inferior del cuello
femoral. Imprescindible un centraje correcto para evitar falsos
positivos por ser estucturas situadas en distinto plano.
4.- Ángulo acetabular: Es el formado por una línea que une los
bordes acetabulares con la línea de Hilgenreiner. En el nacimiento
oscila entre 25º y 35º para ir disminuyendo hasta 18º-25º a los 12
meses de vida.
5.- Ángulo CE (centre-edge) de Wiberg: Trazamos una línea que una
los centros de osificación de ambas cabezas femorales y
perpendicular a ella otra que pase por el centro, a continuación
trazamos otra que una el centro con el borde del acetábulo, es
normal siendo mayor de 25º y anormal por debajo de 20º. Este
ángulo es poco fiable por debajo de tres años por las variaciones
en la osificación de los núcleos.
6.- Ángulo de índice acetabular (AIA) entre la superficie de carga
del acetábulo y la horizontal
Figura 3: Displasia acetabular bilateral
Según Graf se distinguen cuatro tipos de cadera (5) (Figura 4):
I: Normal.
II: Displasia.
III: Subluxación.
IV: Luxación.
I II III IV
Figura 4: Clasificación de la displasia de cadera según Graff.
La tomografía computadorizada (TC) y la resonancia magnética (RM)
valoran correctamente el acetábulo y la cabeza femoral, permitiendo
detectar estructuras que impidan la correcta reducción de la luxación.
No se usan salvo para valoraciones pre y postquirúrgica.
Habitualmente se usa TC aunque algunos autores perfieren la RM (4).
C
E
AI
A
Figura 5: Displasia leve. Ángulo CE e Índice Acetabular levemente alterados
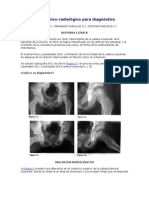
Displasia del adulto:
En ocasiones la displasia es muy leve, con una cadera prácticamente
normal o pasa desapercibida quedando un acetábulo levemente
displásico (Figura 5) y deformidad femoral variable (6).
También puede ser secundario a otras enfermedades (Figura 6).
Figura 6: Displasia secundaria a poliomielitis Figura 7: Displasia acetabular con coxa valga
Suelen estar asintomáticos pero desarrollan artrosis de forma precoz,
generalmente en la 3ª y 4ª décadas de la vida.
Clínicamente refieren coxalgia irradiada a la cara medial del muslo
con debilidad de esa extremidad, el dolor se acentúa con la actividad
física aunque no suele llegar a despertar al paciente durante el sueño.
Estos síntomas son debidos a una mínima subluxación de la cadera
(3) y se pueden provocar estos síntomas realizando hiperextensión y
rotación externa.
En el estudio de Aronson (3) de cerca de 500 pacientes con artrosis el
76% tenían una deformidad subyacente que en el 43% era displasia.
Por otro lado el acetábulo displásico condiciona el desarrollo de una
coxa valga con epífisis de morfología aplanada (Figura 7), esto es
explicable por los cambios biomecánicos que se producen durante la
marcha en la cadera displásica (7-8) que condicionan que la
resultante de las línea de fuerza incide en la cabeza femoral
produciendo su aplanamiento (7).
Se han propuesto muchos sistemas de clasificación. Hartofilakadis (9)
adapta los criterios morfológicos de la displasia infantil al adulto y
propone tres tipos:
Tipo A: Displasia (Figura 5)
Tipo B: Luxación baja (leve) (Figuras 6 y /)
Tipo C: Luxación alta (Figura 8)
Figura 8: RM coronal, SE potenciado en T1. Displasia grave de la cadera dcha. de larga
evolución con luxación alta de la cabeza femoral, pseudoarticulada con un neoacetábulo
El diagnóstico precoz de la existencia de displasia permite realizar
cirugía menos agresiva para reorientar el acetábulo, evitar la
deformidad y prevenir la evolución a artrosis.
Diagnóstico por Imagen:
Es fundamental tanto para el diagnóstico y estadificación (10) como
para la planificación quirúrgica y su seguimiento (11). Se emplean la
radiología convencional, la TC y la RM. La artrografía convencional
está en desuso y se emplea única y ocasionalmente artro-RM para
definir mejor lesiones labrales y condrales.
Radiología Convencional:
Es el método de abordaje inicial de la cuestión. Se realizan
habitualmente proyecciones de pelvis en decúbito, anteroposterior, y
axiales de cadera. Pueden emplearse otras proyecciones
complementarias (en rotación interna y externa, separación y
aproximación, falso perfil de Lequesne,...) (12-13) aunque, hoy en
día que casi siempre se realiza TC prequirúrgica, no tiene sentido
realizar estas proyecciones complementarias.
En estas proyecciones se pueden valorar la congruencia coxofemoral,
el ángulo femoral cérvico-diafisario, la posible inclinación pélvica y las
dismetrías; se pueden medir ángulos, de los cuales el más importante
es el CE de Wiberg (10) que es normal a partir de 25º y patológico
por debajo de 20º y el ángulo de índice acetabular (AIA) entre la
superficie de carga del acetábulo y la horizontal (Figuras 2, 5).
También nos permite valorar la exitencia e intensidad de los
fenómenos degenerativos artrósicos.
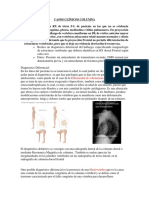
TC:
Es una técnica multiplanar, lo que permite valorar la cobertura
acetabular (14) la medición de los ángulos descritos y
Figura 9 Displasia leve. TC. Izda. Reconstrucción 3d. Dcha. reconstrucción en plano coronal
oblícuo, con ángulo CE disminuido y con incipiente artrosis.
reconstrucciones volumétricas (3D), lo que es muy importante para la
planificación quirúrgica.(Figura 9). Permite valorar, además, la
anteversión acetabular y femoral.
RM:
También es una técnica multiplanar con la que podemos hacer todas
las mediciones descritas, que permite además la valoración del
estado labral y condral. En el estudio de McCarthy y Lee (15) se
demuestra que un 72% de las DDC tienen lesiones labrales,
habitualmente en la porción anterior, y de ellos otro 78% asocian
lesiones labrales.
Entre los hallazgos característicos de la displasia del adulto, además
del déficit de cobertura acetabular, se describe en RM la existencia de
un labrum prominente (Figura 11) y con signos degenerativos
intralabrales (4, 16). En estadios más avanzados aparecen las
lesiones condrolabrales que conducen al desarrollo de una coxartrosis
secundaria.
Figura 10: Displasia leve. RM en plano coronal oblicuo: Escasa cobertura y labrum
prominente. No se observan lesiones labrales ni condrales
Raramente se emplea la artro-RM aunque es la técnica más sensible
y específica para el estudio de las lesiones labrales y condrales.
En conclusión la DDC, aunque es poco frecuente en nuestra sociedad
debido al despistaje clínico y ecográfico neonatal, existe y causa
frecuentemente artrosis. El hallazgo fundamental de la DDC es la
cobertura deficitaria de la cabeza femoral la cual, para ser
demostrada, necesita las técnicas de diagnóstico por imagen. El
abordaje inicial se realiza mediante ecografía, en los primeros meses
de vida, y radiografía convencional, reservando el TC y la RM para la
planificación quirúrgica, para conocer el estado condro-labral y para
el seguimiento postquirúrgico.
CONCLUSIONES
1.- La DDC es una enfermedad prevalente de fácil diagnóstico y
tratamiento en fase precoz.
2.- Su diagnóstico tardío conlleva deformidades y puede evolucionar
a displasia del adulto que conduce a coxartrosis precoz.
3.- En los primeros meses de vida la técnica de elección es la
ecografía y posteriormente la radiología convencional.
4.- El TC y la RM son útiles en casos concretos, para la planificación
quirúrgica y para la valoración del estado condrolabral.
BIBLIOGRAFÍA:
1.- Inan M, Korkusuz F. Developemental Dysplasia of the Hip. Clin Orthop
Relat Res 2008; 466: 761-2.
2.- Williams H, Johnson KJ. Developemental Dysplasia of the hip 1: Child. En
Davies AM, Johnson K, Whitehouse RW: Imaging of the hip & bony
pelvis: Techniques and applications. Springer-Verlag, Berlin Heidelberg,
2006: pp 107-124.
3.- Tallroth K. Developemental Dysplasia of the hip 2: Adult. En Davies AM,
Johnson K, Whitehouse RW: Imaging of the hip & bony pelvis:
Techniques and applications. Springer-Verlag, Berlin Heidelberg, 2006:
pp 126-140.
4.- Dillon JE, Connolly SA, Connolly LP, Kim YJ, Jaramillo D. MRI of
congenital/developmental and adquired disordes of the pediatric hip and
pelvis. Magn Reson Imaging Clin N Am 2005; 13: 783-797.
5.- French LM, Dietz FR. Screening for DDC. Am Fam Physician 1999; 60:
177-88.
6.- Clohisy JC, Nunley RM, Carlisle JC, Schoenecker PL. Incidence and
characteristics of femoral deformities in the dysplastic hip. Clin Orthop
Relat Res 2009; 467: 128-134.
7.- Maquet P. Biomecanics of hip dysplasia. Acta Orthopaedica Belga 1999;
65 (3): 302-313.
8.- Steppacher SD, Tannast M, Werlen S, Femoral morphology differs
between deficient and excessve acetabular coverage. Clin Orthop Relat
Res 2008; 466: 782-790.
9.- Hartofilakadis G, Stamos K, Karachalios T, Ioanidis TT, Zacharakis N.
Congenital hip disease in adults. Classificacion of acetabular defiencies
and operative treatment with acetabuloplasty combined with total hip
arthoplasty. J Bone Surg Am 1996; 78: 683-692.
10.- Delaunay S, Dussault RG, Kaplan PA, Alford BA. Radiographic
measurements of dysplastic adult hips. Skeletal Radiol 1997; 26: 75-81.
11.- Grissom L, Harcke HT, Thacker M. Imaging in the surgical
management of developmental dislocation of the hip. Clin Orthop Relat
Res 2008; 466: 791-801.
12.- Fuchs-Winkelmann S, Peterlein CD, Tiberku CO, Weinstein SL.
Comparison of pelvic radiographs in weightbearing and supine positions.
Clin Orthop Relat Res 2008; 466: 809-812.
13.- Hartofilakidis G, Yiannakopoulos CK, Babis GC. The morphologic
variations of low and high hip dislocation. Clin Orthop Relat Res 2008;
466: 820-824.
14.- Dandalachli W, KannanV, Richards R, Shah Z, Hall-Craggs M, Witt J.
Analysis of cover of the femoral head in normal and dysplastic hips. New
CT-based technique. J Bone Joint Surg (Br) 2008; 90-B: 1428-1434
15.- McCarthy JC, Lee JA. Acetabular dysplasia: a paradigm of
arthroscopic examination of chondral injuries. Clin Orthop 2002; 405:
122-128
16.- James S, Miocevic M, Malara F, Pike J, Young D, Connell D. MRI
findings of acetabular dysplasia in adults. Skeletal Radiol 2006; 35: 378-
3
También podría gustarte
- Osteología. Sistema musculoesquelético: Guía de prácticasDe EverandOsteología. Sistema musculoesquelético: Guía de prácticasAún no hay calificaciones
- Seram2012 S-1054 PDFDocumento35 páginasSeram2012 S-1054 PDFJoaquin GarciaAún no hay calificaciones
- Anatomía artística 2: Cómo dibujar el cuerpo humano de forma esquemáticaDe EverandAnatomía artística 2: Cómo dibujar el cuerpo humano de forma esquemáticaCalificación: 3 de 5 estrellas3/5 (1)
- Seram2012 S-1054Documento36 páginasSeram2012 S-1054Samuel Iñiguez JiménezAún no hay calificaciones
- 1606-Presentación Electrónica Educativa-1622-1-10-20190312Documento37 páginas1606-Presentación Electrónica Educativa-1622-1-10-20190312Jose Fernando Diaz BonillaAún no hay calificaciones
- Principios de tratamiento en fracturas de extremidadesDe EverandPrincipios de tratamiento en fracturas de extremidadesCalificación: 5 de 5 estrellas5/5 (3)
- Displasia de Cadera en El Adulto: Ortho-TipsDocumento17 páginasDisplasia de Cadera en El Adulto: Ortho-TipsWillam PilcoAún no hay calificaciones
- Medidas Radiologicas UtilesDocumento11 páginasMedidas Radiologicas UtilesDavid Garcia100% (1)
- Los músculos: Anatomía clínica de las extremidades (Bicolor)De EverandLos músculos: Anatomía clínica de las extremidades (Bicolor)Calificación: 2 de 5 estrellas2/5 (1)
- Displasia Congénita de CaderaDocumento46 páginasDisplasia Congénita de CaderaYu OrtizAún no hay calificaciones
- Osteología- Sistema musculoesquelético: Guía de prácticas 2da Edición revisada y aumentadaDe EverandOsteología- Sistema musculoesquelético: Guía de prácticas 2da Edición revisada y aumentadaAún no hay calificaciones
- Capitulo 25Documento6 páginasCapitulo 25Jenniffer FlorenciaAún no hay calificaciones
- 2011 - Ecografia en La DDC Seri 2011Documento5 páginas2011 - Ecografia en La DDC Seri 2011Carla Pamela Montaño MontañoAún no hay calificaciones
- Enciclopedia del cuerpo: Guía de las funciones psicomotrices del sistema muscularDe EverandEnciclopedia del cuerpo: Guía de las funciones psicomotrices del sistema muscularCalificación: 4 de 5 estrellas4/5 (5)
- Cifosis y LordosisDocumento10 páginasCifosis y Lordosisevenx3000100% (1)
- La tonificación muscular: Teoría y prácticaDe EverandLa tonificación muscular: Teoría y prácticaCalificación: 4 de 5 estrellas4/5 (1)
- E ScoliosisDocumento10 páginasE ScoliosisHeinz PalaciosAún no hay calificaciones
- Desarrollo y validación de un modelo de elementos finitos del segmento lumbar L4-L5-S1 para estudio biomecánico de la columna vertebralDe EverandDesarrollo y validación de un modelo de elementos finitos del segmento lumbar L4-L5-S1 para estudio biomecánico de la columna vertebralAún no hay calificaciones
- DX DDCDocumento4 páginasDX DDCcarlosxdesmuneAún no hay calificaciones
- Estudio RX de EscoliosisDocumento44 páginasEstudio RX de EscoliosisJE King100% (2)
- Displasia Del Desarrollo de CaderaDocumento8 páginasDisplasia Del Desarrollo de CaderaAntolino Genaro Rosales PijoAún no hay calificaciones
- Patologias de La Columna VertebralDocumento5 páginasPatologias de La Columna VertebralSlyter 30Aún no hay calificaciones
- Reflexiones Sobre El Ajuste Osteopatico Especifico Autor Philippe. Brousseau Do - MroDocumento11 páginasReflexiones Sobre El Ajuste Osteopatico Especifico Autor Philippe. Brousseau Do - MrojaviAún no hay calificaciones
- 2004 Escoliosis Idiopática. Estrategia Diagnóstica Fisiopatología y Análisis de La DeformaciónDocumento22 páginas2004 Escoliosis Idiopática. Estrategia Diagnóstica Fisiopatología y Análisis de La DeformaciónMaikel Ignacio Z. Peña100% (1)
- 161-Presentación Electrónica Educativa-298-1-10-20190117 PDFDocumento31 páginas161-Presentación Electrónica Educativa-298-1-10-20190117 PDFJuan Carlos Fuentes OsorioAún no hay calificaciones
- Legg Calve PerthesDocumento4 páginasLegg Calve PerthesJose Arturo Diroche pozoAún no hay calificaciones
- Caso Clin. - S10 (Grupo A) - Caso Clínico de Fractura de CaderaDocumento16 páginasCaso Clin. - S10 (Grupo A) - Caso Clínico de Fractura de CaderaAlexander Montenegro PasaperaAún no hay calificaciones
- Medidas Radiologicas Utiles 1Documento8 páginasMedidas Radiologicas Utiles 1Paula Eloísa Mesina CortésAún no hay calificaciones
- Actualizacion de La Evaluacion Radiologica de La EscoliosisDocumento24 páginasActualizacion de La Evaluacion Radiologica de La EscoliosisJorge Junior Pereda RuizAún no hay calificaciones
- Caso Clínico Nav HipDocumento5 páginasCaso Clínico Nav HipPauly NavarreteAún no hay calificaciones
- Espinograma 2Documento31 páginasEspinograma 2Fernando SchembergerAún no hay calificaciones
- Displasia CaderaDocumento4 páginasDisplasia CaderaKarla Herrera MazuelosAún no hay calificaciones
- Análisis Radiográfico CervicalDocumento8 páginasAnálisis Radiográfico CervicalAnto AlmacheAún no hay calificaciones
- Radio y CúbitoDocumento243 páginasRadio y CúbitoMariela TapiaAún no hay calificaciones
- Libro FISIOTERAPIA PARA LA ESCOLIOSIS BASADA EN EL DIAGNÓSTICoDocumento22 páginasLibro FISIOTERAPIA PARA LA ESCOLIOSIS BASADA EN EL DIAGNÓSTICocrisclariAún no hay calificaciones
- ESCANOGRAFIADocumento10 páginasESCANOGRAFIAAriel LopezAún no hay calificaciones
- Concepto ESCOLIOSISDocumento4 páginasConcepto ESCOLIOSISDaniel CanterosAún no hay calificaciones
- Capitulo Cadera y RodillaDocumento194 páginasCapitulo Cadera y RodillaBárbara Keller Navarro100% (2)
- PATRONES TERCER PARCIAL RADIOLOGIA (Recuperado Automáticamente)Documento18 páginasPATRONES TERCER PARCIAL RADIOLOGIA (Recuperado Automáticamente)jesus.sonrie37Aún no hay calificaciones
- DDCDocumento5 páginasDDCJesús Raúl Leal RuedaAún no hay calificaciones
- Clase 7Documento74 páginasClase 7Stefany BombonAún no hay calificaciones
- Casos Clínicos ColumnaDocumento6 páginasCasos Clínicos ColumnaMaxi Reyes VidalAún no hay calificaciones
- Cifosis y LordosisDocumento12 páginasCifosis y LordosisTito TinocoAún no hay calificaciones
- Revista Médica Clínica Las Condes: Cifosis Patológica en La Columna PediátricaDocumento6 páginasRevista Médica Clínica Las Condes: Cifosis Patológica en La Columna PediátricaStephanieHufuAún no hay calificaciones
- Presentacion Valoracion de Columna Lumbar en RadiodiagnósticoDocumento19 páginasPresentacion Valoracion de Columna Lumbar en RadiodiagnósticoJuan GuillenAún no hay calificaciones
- Displasia Del Desarrollo de La Cadera Resumen Asi NomasDocumento11 páginasDisplasia Del Desarrollo de La Cadera Resumen Asi NomasDeyberAccostupaAlarconAún no hay calificaciones
- E ScoliosisDocumento31 páginasE ScoliosisHilda Maria Cuello CervantesAún no hay calificaciones
- Displasiacongenitadecadera 150527032718 Lva1 App6892Documento70 páginasDisplasiacongenitadecadera 150527032718 Lva1 App6892eduardo cardonaAún no hay calificaciones
- EscoliosisDocumento78 páginasEscoliosisWendy Wops100% (1)
- Capítulo EscoliosisDocumento22 páginasCapítulo EscoliosisAmarilis MorenteAún no hay calificaciones
- Displasia de CaderasDocumento11 páginasDisplasia de CaderasMaria Cecilia Iñiguez OrtizAún no hay calificaciones
- Displasia de CaderaDocumento27 páginasDisplasia de CaderaVeizaga Maria ReneAún no hay calificaciones
- Radiologia de ColumnaDocumento40 páginasRadiologia de ColumnaRichard BenitezAún no hay calificaciones
- Caso Clinico 1357Documento7 páginasCaso Clinico 1357Micaela BenavidesAún no hay calificaciones
- Caso Clínico, EscoliosisDocumento7 páginasCaso Clínico, EscoliosisFacundo Vilá100% (1)
- Columna VertebralDocumento7 páginasColumna VertebralTamaruchizAún no hay calificaciones
- Scoliosis 8.1Documento7 páginasScoliosis 8.1GONZALO ENRIQUE MARTINEZ OJEDAAún no hay calificaciones
- Plantilla - Programación de Actividades 301Documento13 páginasPlantilla - Programación de Actividades 301Paupau PaupauAún no hay calificaciones
- 3 Examen SUELOS-2-RESUMENDocumento5 páginas3 Examen SUELOS-2-RESUMENSusan Jeny Suarez AbadAún no hay calificaciones
- Tráfico Instagram INSTAMASTERDocumento5 páginasTráfico Instagram INSTAMASTERChristian Xavier Chávez JiménezAún no hay calificaciones
- Estructura y Funcionamiento de Un Monitor CRTDocumento4 páginasEstructura y Funcionamiento de Un Monitor CRTHernan Arratia PacoAún no hay calificaciones
- Ejercicios de Balance de EnergiaDocumento3 páginasEjercicios de Balance de EnergiaLinares Agip WilderAún no hay calificaciones
- PREGUNTAS DE LA UNIDAD 3 y 4Documento6 páginasPREGUNTAS DE LA UNIDAD 3 y 4demon killer10Aún no hay calificaciones
- Módulo 1 - Género y Seguridad VialDocumento6 páginasMódulo 1 - Género y Seguridad VialMaximiliano Martin CastañoAún no hay calificaciones
- Diapos de RfidDocumento20 páginasDiapos de RfidstefAún no hay calificaciones
- GM El Nino y La Ballena 1Documento8 páginasGM El Nino y La Ballena 1Eugenia Henriquez CalderonAún no hay calificaciones
- Cuento para El Cedart El Renacer de Un Muerto en VidaDocumento4 páginasCuento para El Cedart El Renacer de Un Muerto en VidaLeonardo Alba LopezAún no hay calificaciones
- Auditoria ProcedimientosDocumento30 páginasAuditoria ProcedimientosSalomonRiveraRAún no hay calificaciones
- Curso Tratamiento Termico Exposiscion StumboDocumento13 páginasCurso Tratamiento Termico Exposiscion StumboLily SheelenyAún no hay calificaciones
- Ejercicios de Textos para Cuarto de SecundariaDocumento11 páginasEjercicios de Textos para Cuarto de SecundariaDAVID50% (2)
- Influencia Del Tamaño de Partícula en La Determinación de La Absorción de Agregados Finos de Trituración Mediante El Método EléctricoDocumento3 páginasInfluencia Del Tamaño de Partícula en La Determinación de La Absorción de Agregados Finos de Trituración Mediante El Método EléctricoLautaro SantillanAún no hay calificaciones
- Preguntas - Libros HistoricosDocumento4 páginasPreguntas - Libros HistoricosAracely RiverosAún no hay calificaciones
- Programación Lineal: Universidad Nacional de La Patagonia San Juan BoscoDocumento4 páginasProgramación Lineal: Universidad Nacional de La Patagonia San Juan Boscojuan argentoAún no hay calificaciones
- FASCISMO y Nazsismo DesarrolladoDocumento2 páginasFASCISMO y Nazsismo DesarrolladoCesar Arrieta MaraviAún no hay calificaciones
- Deber de Distribución Normal Tarea 3Documento5 páginasDeber de Distribución Normal Tarea 3Carlos MAAún no hay calificaciones
- Ecuaciones ElípticasDocumento3 páginasEcuaciones ElípticasJhon MartinezAún no hay calificaciones
- Requisitos para QaliwarmaDocumento13 páginasRequisitos para QaliwarmaGerardo Mcalupu MoralesAún no hay calificaciones
- Trabajo Práctico N 2Documento12 páginasTrabajo Práctico N 2Constanza AltamiranoAún no hay calificaciones
- Ofimatica Taller 3 Hoja de Calculo Funciones y GraficosDocumento6 páginasOfimatica Taller 3 Hoja de Calculo Funciones y GraficosAndres MalliquingaAún no hay calificaciones
- Jessica Tic, Tac TepDocumento12 páginasJessica Tic, Tac TepJessica Anahi Torrez CruzAún no hay calificaciones
- C511029A291Documento5 páginasC511029A291carlos javier PEÑA BANCESAún no hay calificaciones
- Condensadores Esfericos 1.0Documento5 páginasCondensadores Esfericos 1.0Renato SolorzanoAún no hay calificaciones
- Eficiencia de La Corriente ElectricaDocumento6 páginasEficiencia de La Corriente ElectricaAlexander GuevaraAún no hay calificaciones
- CASOSDocumento9 páginasCASOSMariany BazanAún no hay calificaciones
- Base de Datos Como Gestor en Las Organizaciones PDFDocumento7 páginasBase de Datos Como Gestor en Las Organizaciones PDFJorgeAndyVallejoUniAún no hay calificaciones
- Telehandler Dieci Samson 70 10 EspDocumento2 páginasTelehandler Dieci Samson 70 10 EspJosue Gonzalez100% (1)
- Dotación de Un Comando de Atención InmediataDocumento6 páginasDotación de Un Comando de Atención Inmediatabrayan camiloAún no hay calificaciones