Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Valolres Normales de Laboratorio en Pediatria
Cargado por
terapia_fisica_20 calificaciones0% encontró este documento útil (0 votos)
26 vistas22 páginasDerechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
26 vistas22 páginasValolres Normales de Laboratorio en Pediatria
Cargado por
terapia_fisica_2Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 22
PARMETROS HEMATOLGICOS
DETERMINACIN R.N. 1 MES LACTANTES
NIOS
MAYORES
HTO.(%) 45-64 40-60 30-45 35-44
GLBULOS
ROJOS
4.000.000 A
5.600.000
4.000.000 A
5.500.000
3.100.000 A
4.500.000
3.800.000 A
5.300.000
Hb (gr/dl) 14,5-22,5 11-19 10-14 11-13,5
GLBULOS
BLANCOS
8.000-30.000 5.000-19.000 6.000-15.000 7.000-13.000
Neutr. Cayado (%) 10-18 6-12 0-10 0-5
Neutr. Segm. (%) 35-62 15-35 20-45 35-60
Eosinfilos (%) 2-3 2-4 1-7 1-5
Basfilos (%) 0,6 0,5 0-2 0-1
Linfocitos (%) 26-36 41-70 25-60 25-50
Monocitos (%) 5-8 6-7 3-7 1-6
Reticulocitos (%) 2-5 0,5-1,5 0,5-1 1-6
Rto. de plaquetas 100.000-470.000 200.000-450.000 200.000-400.000 150.000-400.000
CIDO RICO: 2 a 6,5 mg/dl
AMILASEMIA: RN 5-65 UI/dl > 1 AO 25-125 UI/dl
AMONEMIA: nios: 20-97 g/dl
ASTO: 170-330 U Todd
BILIRRUBINEMIA: Total= menor de 1 mg/dl Directa= 0-0,2 mg/dl
CALCEMIA: RN= 7-12 mg/dl Lactantes y nios= 8-10,5 mg/dl
CALCIO INICO: 4 - 4,5 mg/dl
CALCIO AJUSTADO= Ca (en mg/dl) - albmina (en grs/dl) + 4
CLORUROS: 96-108 mEq/lt
COAGULOGRAMA: Tiempo de Coagulacin= 3-9 min
Tiempo de Sangra= 2,5-5,5 min
Tiempo de Protrombina= 11-15 seg (70-100%)
KPTT= 35-45 seg.
COLESTEROL: Lactantes= 65-175 mg/dl
1-25 aos= 120-235 mg/dl
COLINESTERASA: 3250-9050 U
COMPLEMENTEMIA: C3= 80-160 mg/dl
C4= 20-40 mg/dl
CREATININA: RN= 0,3-1 mg/dl
Lactantes= 0,2-0,4 mg/dl
Nios mayores= 0,3-0,7 mg/dl
Adolescentes= 0,5-1 mg/dl
ERITROSEDIMENTACIN: 1 Hora 0-10 mm
FERRITINA: 18-300 mg/dl
FIBRINGENO: RN= 125-300 mg/dl
Mayor= 200-400 mg/dl
FOSFORO: RN= 5-9,6 mg/dl
2 a 12 meses= 5-10,8 mg/dl
1 ao= 3,8-6,2 mg/dl
2 a 5 aos= 3,5-6,8 mg/dl
Mayores= 3- 4,5 mg/dl
FOSFATASA ALCALINA:
MASCULINO FEMENINO
RN= 95-368 95-368 U/Lt
2m-7a= 115-460 115-460 U/Lt
8a-11a= 115-345 114-437 U/Lt
12a-13a= 127-403 92-336 U/Lt
GASES EN SANGRE ARTERIAL:
PH= 7.35-7.45
pCO2= 35-45 mmHg
Bicarbonato= RN-2 aos: 20-25 mEq/lt
> 2 aos: 22-26 mEq/lt
Exceso de bases: -3 a +3
pO2: 75-100 mmHg (capilar 40-60 mmHg)
Saturacin de O2: 95-99 (capilar 60-90%)
GLUCEMIA: RNT= Mayor de 45 mg/dl
< 2 aos= 45-90 mg/dl
> 2 aos= 50-110 mg/dl
GOT: Hasta 37 UI/Lt
GPT: Hasta 37 UI/Lt
HIERRO:
RN= 100-250 ng/ml
1 mes= 200-600 ng/ml
1-6 meses= 7-140 ng/ml
6m-15 aos= 15-200 ng/ml
HORMONAS TIROIDEAS:
T3 8 das a 1 mes= 1,50-2,50 ng/ml
1 mes a 2 meses= 1,50-2,50 ng/ml
2 meses-6 meses= 1,30-2,30 ng/ml
6 meses-12 meses= 0,98-2,20 ng/ml
1 ao-5 aos= 1,05-2,69 ng/ml
6 aos-10 aos= 0,94-2,41 ng/ml
T4 8 das a 1 mes= 7,1-22 g/ml
1 mes a 2 meses= 10,1-16,9 g/ml
2 meses-6 meses= 8,9-14 g/ml
6 meses-12 meses= 8,1-12,7 g/ml
1 ao-5 aos= 7,3-15 g/ml
6 aos-10 aos= 6,4-13,3 g/ml
TSH cordn= 17,4 mUI/ml
1-3 das= 13,3 mUI/ml
2-4 semanas= 10 mUI/ml
> 4 semanas= 5,5 mUI/ml
INMUNOGLOBULINA E:
En cordn= hasta 5 UI/Lt
1 mes- 6 meses= hasta 5 UI/Lt
6 meses-1 ao= hasta 10 UI/Lt
1 ao- 2 aos= 25 UI/Lt
Hasta 5 aos= 50 UI/Lt
5 aos-7 aos= 100 UI/Lt
7 aos-10 aos= 200 UI/Lt
11 aos-18 aos= 150 UI/Lt
Adultos= 100 UI/Lt
IONOGRAMA: Sodio= 135-145 mEq/lt
Potasio= 3,5-5 mEq/lt
MAGNESIO: 1,9-2,5 mg/dl
OSMOLARIDAD SRICA: 275-295 mOsm/lt
PROTENA C REACTIVA: Negativa
PROTEINOGRAMA:
Protenas Totales= RNT: 4,6-7,4 gr/dl
1-4 aos: 5,4-7,5 gr/dl
> 4 aos: 5,9-8 gr/dl
Albminas= RNT: 3,2-5,4 gr/dl
1-12 meses: 3-5,5 gr/dl
> 1 ao: 3,2-5,4 gr/dl
Relacin albminas/globulinas= 1,5-1
UREMIA: RN= 3-12 mg/dl
Lactantes y nios= 10-40 mg/dl
LQUIDO CEFALORRAQUDEO
Aspecto Normal= Lmpido
Recuento de clulas= RN: 0-30/mm3
Nios: 0-10/mm3
Frmula= Mononucleares 100%
Glucorraquia= 50% de la glucemia
Proteinorraquia= RN: 20-100 mg/dl
Nios: 20-40 mg/dl
Cloruros= 118-132 mEq/lt
ORINA
PH: cido
Densidad: sin restriccin hdrica= 1.015-1.025
con 12 hs de restriccin hdrica= > 1.025
Proteinuria de 24 horas: Normal= menos de 5mg/kg/da
Significativa= 5-50 mg/kg/da
Masiva o rango nefrtico= ms de 50 mg/kg/da o de 40 mg/m2/hora
Hematuria: cualitativa negativa
Glucosuria: cualitativa negativa (cinta)
cuantitativa < 0,3-0,5 gr/24 hs
Calciuria en 24 hs: hasta 5 mg/kg/da
Relacin calcio/creatinina (una sola muestra,la segunda de la maana): menos de 0,2
Creatinuria: Lactantes-Nios= 8-22 mg/kg/da
Adolescentes= 8-30 mg/kg/da
Osmolaridad (muestra aislada): Lactantes 50-600 mOsm/lt
Nios mayores 50-1400 mOsm/lt
Ionograma urinario: Relacin potasio/sodio= 2:1
Volmen normal: 1-2 cc/kg/hora
Sedimento: ocasionalmente cilindros hialinos
Clulas: Glbulos rojos= 0-3 por campo
Glbulos blancos= 0-5 por campo
Epiteliales presentes con mayor frecuencia en RN
ENFERMEDAD DE PERTHES.
Qu es la enfermedad de Perthes?
La enfermedad de Perthes (en realidad llamada Legg-Calv-Perthes) es una enfermedad de la cadera del
nio en la que se produce una debilidad progresiva de la cabeza del fmur (la "bola" de la cadera) y que
puede provocar una deformidad permanente de la misma.
Ocurre en nios entre los 3 y los 12 aos y aparece con mayor frecuencia en nios (80%) que en nias (20%).
En la mayora de los casos afecta slo una cadera pero en el 10% de los pacientes la lesin se produce en
ambos lados.
Cmo se produce la enfermedad?
Por alguna razn que los mdicos desconocemos, en un momento dado deja de llegar suficiente sangre a la
cabeza del fmur. Cuando esto ocurre, algunas partes del hueso mueren (a este hecho le llamamos necrosis)
hacindose ms frgil y permitiendo el aplastamiento de la cabeza del fmur.
A partir de este momento el hueso muerto es reabsorvido por el cuerpo y se inicia la llegada de nuevos vasos
sanguneos y ms sangre a la cabeza del fmur. El hueso vuelve a reconstruirse en un proceso que puede
tardar entre 3 y 4 aos. Al final, la nueva cabeza del fmur estar formada por hueso duro y podr tener una
forma igual a la original (esfrica y correcta) o quedar deformada (aplanada).
Normalmente esta enfermedad no est relacionada con cadas o golpes en la cadera, aunque s es frecuente
que los padres padezcan algn problema en las caderas o que los nios tomen medicacin de corticoides por
otras enfermedades, estn obesos o hayan tenido un periodo de crecimiento rpido (hayan hecho un estirn).
Cmo se descubre la enfermedad?
Las primeras manifestaciones de la enfermedad son molestias o dolor a nivel de la cadera, del muslo o de la
zona de la rodilla, acompaadas de una cojera ms o menos acentuada.
Con el tiempo el nio pierde cada vez ms movilidad de la cadera y su muslo puede adelgazarse (atrofia
muscular).
Qu hacer cuando el nio cojea?
Hay que tener presente que los nios pueden presentar dolor en la cadera y cojera por muchas causas, desde
contusiones por cadas o esguinces por malos gestos, a procesos inflamatorios reumticos o a infecciones.
Por ello cuando el nio presenta dolor en la cadera y cojera debe ser visitado por un ortopeda peditrico. Si la
exploracin del nio y el estudio por radiografas confirman que padece la enfermedad de Perthes, el mdico
le aconsejar qu otras pruebas deben hacerse y el tratamiento ms adecuado en su caso.
Qu tratamiento es el ms adecuado?
Durante la fase inicial suele haber dolor y es aconsejable un tratamiento con analgsicos (aspirina,
ibuprofeno...) y reposo. En algunos pacientes con dolor intenso y gran prdida del movimiento de la cadera
puede ser necesario el ingreso en un hospital para controlar mejor el reposo y la medicacin e incluso para
colocar las piernas en traccin o colocar inmovilizaciones. Todo ello con el objetivo de que no exista prdida
de la movilidad de la cadera.
Los tratamientos con diferentes tipos de frulas o aparatos ortopdicos que se utilizaban anteriormente no
parecen ser muy eficaces por lo que muchos ortopedas peditricos ya no los aconsejan.
En casos graves y segn la fase de la enfermedad puede estar justificada una operacin de la cadera.
Es grave la enfermedad? Deja secuelas en la cadera?
Durante un periodo de 3 a 4 aos el hueso vuelve a tomar las caractersticas de antes de iniciarse la
enfermedad, pero puede recuperar o no la forma original.
Cuando la cabeza del fmur vuelve a ser esfrica, el resultado final ser bueno. Por el contrario, cuando la
cabeza del fmur queda aplanada, la articulacin de la cadera funcionar mal y se producir un desgaste que
conducir a una artrosis de la misma. Con el tiempo la artrosis de cadera puede hacer necesaria una
operacin para colocar una prtesis de la articulacin.
La edad es uno de los factores ms importantes en relacin al resultado final. Los nios menores de 6 aos
suelen tener un curso favorable y un resultado final excelente. Por el contrario los nios mayores de 9 aos
tienen un pronstico malo. Los nios entre 6 y 8 aos pueden tener o no una evolucin satisfactoria.
TI POS DE YESO
VENDAJES ENYESADOS
El conocimiento de hechos bsicos en el manejo de los vendajes enyesados, forma parte ineludible de los
procedimientos teraputicos que cualquier mdico debe dominar. Son innumerables las circunstancias en las
cuales el uso de un mtodo de inmovilizacin resulta imperioso y obligado y el mdico no puede eludir la
responsabilidad del tratamiento urgente de ese paciente, pretextando su calidad de no especialista.
Se debe tener clara conciencia que un vendaje enyesado en una circunstancia de emergencia, no slo se
constituye en el mejor tratamiento del dolor de una fractura, sino que, adems, puede prevenir desplazamientos
de fragmentos seos, exposicin del foco, y compromiso vascular o nervioso por accin de fragmentos
movibles, entre otros.
Tambin sigue subsistiendo como parte esencial en el tratamiento definitivo de muchas fracturas, que por su
simplicidad pueden y deben ser atendidas por un mdico no especialista.
TECNICAS PARA LA PREPARACION DEL VENDAJE ENYESADO
Lechada de yeso: corresponde a una tcnica ya abandonada en casi todos los centros mdicos.
Como bien pudieran presentarse circunstancias o lugares que hacen obligatorio su uso, se
describe: se mezcla yeso ortopdico en polvo y agua tibia en partes iguales. En la lechada
resultante, se mojan completamente vendas de linn ortopdico. La malla del vendaje aprisiona
la lechada de yeso. Con esta venda, as empapada en yeso, se coloca el vendaje y, se confecciona
la frula, segn sea la circunstancia. El uso de agua ms caliente o la adicin de alumbre o sal
comn, acelera el proceso del fraguado.
Vendas de yeso confeccionadas en el servicio: tambin es un procedimiento ya en extincin por
razones econmicas, de comodidad y, dificultad en su confeccin.
Se hace pasar vendas de linn ortopdico, del ancho escogido, por una masa de yeso en polvo.
En la malla del tejido del linn queda aprisionada una buena porcin de polvo de yeso y con ella
se confecciona la venda. Esta debe quedar guardada en depsitos hermticos, para evitar que el
yeso, sustancia fuertemente higroscpica, absorba agua del medio ambiente, y pierda su
capacidad de frage.
Vendas enyesadas de confeccin industrial: prcticamente de uso universal, ofrecen garanta
de calidad, tiempo de frage exacto, facilidad en su almacenamiento y manejo.
El yeso de uso ortopdico, qumicamente corresponde a un sulfato de calcio hidratado: CaSO4 .
2 H2O.
Por procedimientos industriales se calienta a 120-130, con lo cual pierde una molcula de agua.
Este hecho le hace perder la dureza propia de la piedra caliza, y la hace susceptible de ser
pulverizada.
Cuando recupera la molcula de agua perdida, sea porque se le adiciona agua o porque la
absorbe de la atmsfera (higroscopa), recupera la dureza primitiva.
El vendaje enyesado adquiere as la solidez necesaria para hacer resistente la inmovilizacin. Se
consigue as un vendaje rgido, slido, liviano, poroso, y econmicamente dentro de lmites
razonables.
Recientemente han aparecido sustitutos del yeso, en forma de resinas epxicas; al contacto con el agua
adquieren dureza y rigidez.
Su precio es elevado y no posee la plasticidad del yeso. Por lo tanto, no permite un modelaje perfecto como la
tcnica lo exige. Ello explica que su uso siga siendo muy restringido.
Tipos de vendajes de yeso
En la prctica son usados tres tipos de vendajes de yeso.
Vendaje de yeso almohadillado.
Vendaje de yeso no almohadillado.
Valvas o frulas enyesadas.
En determinadas circunstancias, suelen usarse inmovilizaciones de yesos de modelos muy especiales, para
cumplir objetivos muy precisos.
As son los yesos articulados a nivel de rodilla o codo que, junto con inmovilizar un segmento esqueltico,
permiten el uso de la articulacin.
Otros se extienden exclusivamente al segmento seo fracturado, dejando libre o semi-libre las articulaciones
proximales o distales. As, se conforman, por ejemplo, las inmovilizaciones de yeso tipo Sarmiento. Todos estos
procedimientos son de uso restringido y propios del especialista.
Vendaje de yeso almohadillado: en la prctica diaria se encuentran ya abandonados, pero siguen
persistiendo ciertas circunstancias que pueden requerir de un yeso de este tipo. Las indicaciones para su uso son
las siguientes:
Inmovilizaciones de urgencia, en miembros fracturados, donde existe el riesgo de edema
post-traumtico en enfermos que deben ser trasladados, quedando fuera del control
mdico.
Yesos colocados en forma inmediata a intervenciones ortopdicas, en enfermos con dao
neurolgico en que el trofismo de las partes blandas est gravemente comprometido.
Ejemplo: poliomielticos, hemipljicos, etc.
Se envuelve el miembro con un vendaje de delgadas lminas de algodn prensado, de un espesor de 1 a 2 cm.
Se refuerza con almohadillado ms grueso sobre aquellas zonas que corresponden a prominencias seas: codos,
muecas, crestas ilacas, trocnteres, maleolos peroneo y tibial. Se termina el almohadillado con vendaje final
de papel elstico.
Sobre esta capa as almohadillada, se coloca el vendaje de yeso.
Su objetivo es de conseguir una inmovilizacin, siempre provisoria, ya que no garantiza la correcta
inmovilizacin de los fragmentos. Su uso es limitado.
Vendaje de yeso no almohadillado: es la modalidad usada prcticamente en todos los casos en los que
se requiera una inmovilizacin rgida, slida, que logre fijar los fragmentos seos, impida los desplazamientos,
angulaciones, etc.
Como el procedimiento lleva a colocar el vendaje de yeso directamente sobre la piel, slo cubierta de una malla
de tejido de algodn o soft band, previamente deben ser protegidas todas aquellas zonas de piel bajo las
cuales existan prominencias seas.
La tcnica es la siguiente: se cubre todo el segmento que ser enyesado con una malla tubular de tejido de
algodn, que se prolonga ms all del lmite que habr de comprender el yeso propiamente tal.
Proteccin de la superficie de la piel: se protegen las prominencias seas con cojinetes
de algodn prensado o de soft band. (5 mm de espesor).
Colocacin del vendaje enyesado: estando el enfermo en posicin correcta para ser
enyesado, se va envolviendo el segmento con la venda. No se le imprime presin alguna;
basta el propio peso de la venda para adecuarle la presin debida. Obtenido el espesor
adecuado se practica un suave masaje sobre el yeso para que la impregnacin de la
papilla sea uniforme y comprenda todas las vueltas del vendaje. En este momento se
inicia el proceso ms trascendente del enyesado.
Fraguado y modelado: a los 5 a 8 minutos el yeso empieza a adquirir, poco a poco
resistencia y dureza. Inmediatamente terminado el enyesado y an blando y maleable, se
inicia el modelado. Con este procedimiento se debe conseguir reproducir con el yeso la
forma, contornos y depresiones que le son propias al rgano enyesado.
Se modelan las prominencias maleolares, el relieve de la rtula, las espinas ilacas, los surcos laterales al tendn
de Aquiles, etc., de modo que idealmente pueden ser perceptibles en la superficie del yeso la anatoma de la
superficie del segmento enyesado. Se vigila cuidadosamente la posicin de las articulaciones incluidas en el
yeso. Especialmente importantes son: angulacin del codo, pronosupinacin del antebrazo, posicin de la
mueca; posicin de flexin, abduccin y rotacin de cadera en yeso pelvipdico; angulacin de rodilla;
inversin o eversin del tobillo; posicin de equino, varo o valgo del pie, entre otros.
El modelado y correccin de posiciones articulares son acciones simultneas, que deben ser realizadas con
rapidez y seguridad, mientras transcurren los 5 a 10 minutos que demora el yeso en terminar su proceso de
frage. Transcurrido este plazo, el yeso pierde su maleabilidad y no tolera cambios de posicin. El pretender
hacerlo ya fraguado, se consigue a costa de quebrarlo en su estructura. De suceder eso, la fractura del yeso
marca un surco prominente hacia el interior, dejando una arista dura, slida y cortante contra la superficie de la
piel. La escara de decbito ser la complicacin segura y obligada.
Se deja cuidadosamente el miembro enyesado sobre una superficie blanda; se recorta con cuchillo de yeso muy
bien afilado el vendaje que excede los lmites superior e inferior y se regularizan los bordes, dando por
terminado el proceso.
VARIEDADES DE VENDAJES ENYESADOS
Figura 1. Diferentes tipos de yesos.
(a) Yeso antebraquial.
(b) Yeso braquiopalmar.
(c) Yeso toracobraquial.
(d) Bota corta de yeso.
(e) Bota larga de yeso con taco de marcha.
(f) Bota larga de yeso.
(g) Rodillera de yeso.
Traco-braquial (figura 1-c)
Incluye todo el miembro superior enfermo, desde el hombro hasta la mano; adems comprende el tronco y
abdomen, apoyndose ampliamente en las crestas ilacas. El miembro superior queda en una posicin standard.
Brazo en abduccin de 70, anteversin de 30 a 40, rotacin intermedia. Con estos ngulos, la mano queda por
delante del mentn y separado de l por unos 25 a 35 cm (Figura 1-c).
Sitios que deben ser almohadillados:
crestas ilacas,
codo,
mueca.
regin acromio-clavicular.
En el lmite abdominal se deja un corte en curva sobre la pared del abdomen; si el lmite se deja recto, debe
abrirse una ventana que permita la libre expansin de la pared abdominal. Esta ventana se abre 24 a 48 horas
despus, cuando el yeso haya adquirido dureza.
Bota larga (Figura 1-f)
Incluye todo el miembro inferior, que abarca por arriba desde el pliegue inguinal, regin troncantereana y, por
detrs a nivel del pliegue glteo. Termina en su extremo distal incluyendo todo el pie; su lmite inferior, en la
cara dorsal del pie, llega hasta la raz de los dedos y por cara plantar hasta 1 a 2 cm ms all de la punta de los
dedos (Figura 1-f).
Rodilla en discreta flexin, muy bien modelado por sobre los cndilos femorales, en torno a la rtula, bajo los
macizos de los platillos tibiales, tuberosidad anterior de la tibia, maleolos peroneo y tibial, marcando
cuidadosamente los surcos pre, retro e inframaleolares. Igual cuidado debe tenerse en el moldeado del arco
plantar.
Tcnica
El enfermo colocado en la mesa traumatolgica, queda con todo el miembro inferior en el aire, sostenido en el
soporta-pelvis y por un ayudante a nivel del pie.
En ciertos casos, se sostiene la angulacin de la rodilla, pasando un vendaje impregnado en vaselina slida que
mantiene a modo de hamaca el hueco poplteo. El vendaje se retira apenas el yeso inicia el frage.
Zonas que deben ser almohadilladas:
Trocnter mayor, rodilla (rtula), tobillos (malolos) y taln.
Las vendas circulares se ponen con rapidez, y el modelaje debe iniciarse de inmediato.
Es una tcnica que requiere destreza y prctica. Hay que cuidar simultneamente el ngulo de la rodilla,
modelado de los cndilos femorales, rtula, tuberosidad de la tibia, maleolos, taln y cuidar de la posicin
correcta del pie, y todo ello antes que el yeso inicie el frage.
Ya endurecido el yeso, se le coloca taco de marcha, si ello es necesario.
Bota corta de yeso (Figura 1-d)
Abarca desde la base de macizos de los platillos tibiales, tuberosidad anterior de la tibia y por detrs a unos tres
a cuatro veces de dedo bajo el pliegue de flexin de la rodilla. Por debajo incluye todo el pie hasta la base de los
ortejos y se prolonga por plantar hasta bajo los dedos, que tienen as una plataforma donde apoyarse (Figura 1-
d).
El modelado debe ser cuidadoso a nivel de los platillos tibiales, surcos pre, retro e inframaleolares y arco plantar
del pie.
Almohadillado en torno a la base de los platillos tibiales, tobillo y taln.
Tcnica
El enfermo se dispone en decbito dorsal, rodilla semiflectada. Un ayudante sostiene el pie en posicin correcta.
Apenas colocado el yeso, el mdico inicia el modelado y vigila la posicin correcta del pie cuidando que no
quede en talo o equino, ni en varo o valgo. Se requiere rapidez y destreza.
Fraguado el yeso, se coloca taco de marcha si es que el tratamiento lo requiere.
La de ambulacin se inicia 24 a 48 horas despus.
Yeso braquio-palmar (Figura 1-b)
Junto a la bota corta y al yeso antebraquio-palmar, quizs sean los modelos de inmovilizacin ms frecuentes,
de modo que su tcnica debe ser conocida por todos los mdicos, cualquiera sea su especialidad.
Comprende, por arriba, el plano del borde inferior de la axila y termina por abajo inmediatamente por encima de
la articulacin metacarpo-falngica y a nivel del pliegue de flexin palmar. La mueca queda inmovilizada en
ligera flexin dorsal y en rotacin neutra. El codo en flexin de unos 100. Pronosupinacin neutra (Figura 1-b).
Quedan protegidas con cojinetes de algodn, moltopren, o soft band las partes prominentes: olcranon,
epicndilo y epitrclea, apfisis estiloides del radio y cbito.
Se modela con rapidez en torno al codo las prominencias seas y con mucho cuidado la apfisis estiloides del
radio y, sobre todo, la epfisis inferior del cbito.
El lmite inferior, por dorsal, llega inmediatamente por detrs de las prominencias de los nudillos de la cabeza
de los metacarpianos con la mano empuada; por palmar, hasta el pliegue de flexin de las articulaciones
metacarpo-falngicas. As, los dedos pueden flectarse en su mxima amplitud a nivel de las articulaciones
metacarpo-falngicas.
Yeso antebraquio-palmar (Figura 1-a)
Quizs sea la inmovilizacin ms frecuentemente empleada en la prctica diaria.
Comprende por arriba 2 a 3 cm. por debajo del pliegue anterior de flexin del codo y distalmente termina por
encima de las articulaciones metacarpo-falngicas y a nivel del pliegue de flexin palmar (Figura 1-a).
Deben ser protegidas las prominencias seas de la apfisis estiloidal del cbito y radio.
El modelado debe ser cuidadoso en torno a estas prominencias seas y hueco palmar.
Las vendas que se pasan por el espacio interdigital entre pulgar e ndice deben ser muy bien modeladas, dejando
amplia abertura para el paso del pulgar, de modo que le permita un amplio margen de movilidad.
La mano queda en discreta extensin.
Corset de yeso
Requiere una buena experiencia en el manejo del yeso, rapidez, seguridad y correcta tcnica.
Generalmente su confeccin debe ser confiada al especialista o a un mdico general bien entrenado.
Con frecuencia su empleo est indicado en enfermos que, por su especial patologa han permanecido en cama
durante un tiempo prolongado. Ello obliga a tomar precauciones especiales, considerando la posibilidad cierta
que su capacidad para mantenerse de pie est disminuida (hay atrofia muscular y prdida de la capacidad de
equilibrio). En estas condiciones, puede no tolerar la posicin erecta, ni el peso del yeso, ni el calor que
desprende el vendaje. La consecuencia lgica y frecuente es la lipotimia y cada al suelo. Si adems, como parte
del procedimiento, se le suspende con una jquima sub-mentoniana, al riesgo de la cada se suma la luxacin
cervical con muerte instantnea.
As, el enfermo debe ser entrenado desde varios das antes en tolerar la posicin sentada, de pie y luego
caminar. Slo cuando su tolerancia sea ptima y segura, se procede a la colocacin del corset.
Posicin del paciente
De pie sobre una tarima slida y estable, piernas ligeramente separadas. Mediante una jquima o cinta de
Glisson, sub-mentoniana, se ejerce suave traccin ceflica. Se fijan los muslos aplicados a una barra transversal,
que forma parte del aparato para colocar este tipo de yeso. El enfermo colabora sostenindose de las barras
verticales del sistema. As se encuentra en posicin correcta: erguido, con una discreta hiperextensin dorso-
lumbar y estable.
Trax y abdomen son revestidos de una malla de algodn y las prominencias seas son protegidas: crestas
ilacas, sacro, lnea de apfisis espinosa, escpulas.
El corset se extiende por arriba desde el mango del esternn, desciende hacia atrs por debajo de las axilas y
termina a nivel del vrtice de los omplatos.
Distalmente llega por delante, a nivel de la snfisis pubiana, asciende a lo largo de los pliegues inguinales y
termina por atrs a nivel de la zona lumbosacra.
En estas condiciones, el corset ofrece tres puntos de apoyo al trax y su columna: por delante el mango del
esternn y el pubis y por detrs la regin lumbar. Yesos cortos por arriba (mango del esternn) o por abajo (por
encima del pubis) rompen la estabilidad del yeso (Figura 2-d, e, f).
Figura 2. Diferentes tipos de yesos.
(a) Yeso pelvipdico.
(b) Yeso pelvipierna.
(c) Calzn. (d) Tracocervical.
(e) Minerva.
(f) Corset.
Distalmente, el corset debe terminar a nivel del pubis y pliegues inguinales, de modo que el enfermo no pueda
sentarse con su muslos flectados en 90. Si la flexin de los muslos logra llegar a ese ngulo, es porque el yeso
qued corto en su lmite inferior.
Con el auxilio de un ayudante se coloca el vendaje circular, con rapidez y seguridad.
Modelado cuidadoso de la lordosis lumbar, crestas ilacas, apoyo pubiano y esternal.
Se recortan los excesos de vendaje y se terminan los bordes que deben quedar protegidos de asperezas.
El enfermo queda en reposo en posicin decbito dorsal, con una pequea almohadilla bajo la lordosis lumbar.
Limpie de inmediato la piel de los depsitos de yeso. Pasadas 24 horas, puede abrir una ventana abdominal. El
enfermo debe quedar bajo estricta y permanente vigilancia.
No es infrecuente que el esfuerzo fsico de soportar la colocacin del yeso, el calor, etc., provoque vmitos. El
enfermo abandonado, puede ahogarse por aspiracin de sus propios vmitos. Casos fatales han sido descritos.
Yeso pelvipdico
Requiere una excelente tcnica y, por lo general, debe ser colocado por el especialista o un mdico con buen
entrenamiento en el manejo del yeso.
El paciente es colocado en la mesa traumatolgica, sostenido a nivel de sacro por el soporta pelvis. Los pies
estn fijos a los pedales de la mesa.
El enfermo queda as, prcticamente suspendido en el aire y sujeto por tres puntos de poyo.
La piel est protegida por una malla de algodn, con almohadillado cuidadoso de todas las prominencias seas:
rebordes costales, crestas ilacas, espinas ilacas posteriores y anteriores, sacro y coxis, trocnter mayor,
cndilos femorales, relieve rotuliano y cabeza del peron, maleolos tibial y peroneo, taln.
Las almohadillas se dejan con un vendaje circular de papel elstico o soft-band.
El yeso pelvipdico se extiende por arriba a lo largo de una lnea que circunscribe el trax, desde por debajo de
las axilas y cubre la cara anterior del trax. Por debajo llega inmediatamente por encima de los maleolos
peroneo y tibial o incluye el pie.
Una vez seco el yeso, despus de 24 a 36 horas, se corta una escotadura sobre la pared anterior del trax y
abdomen; o bien se abre una ventana circular sobre la pared anterior del abdomen.
El vendaje se inicia con varias vueltas circulares de yeso desde el lmite superior (torcico) hasta el tobillo. Se
refuerza el yeso con frulas enyesadas, largas que circundan la articulacin de la cadera. Se termina con nuevas
vendas circulares desde el lmite superior hasta el inferior. Se debe proceder con rapidez, seguridad y destreza.
El modelado debe ser muy ajustado, dibujando las prominencias seas: crestas ilacas, espina ilaca
anterosuperior, trocnter, depresin supracondilar del fmur, relieve rotuliano (Figura 2-a, b, c).
Con un cuchillo de yeso, muy bien afilado, se corta el exceso de vendaje que rebasa los lmites superior e
inferior. El corte debe ser muy cuidoso y neto en su paso por la regin crural y perineal. Se corta una escotadura
en regin sacro coxgea.
Se regularizan todos los bordes; se limpia la piel del enfermo y, con cuidado extremo, con ayuda de 3 4
auxiliares, se pasa a una camilla tensa y plana. El momento es crtico; si la superficie no es dura y horizontal, se
corre el riesgo que el yeso, an no suficientemente slido, se quiebre a nivel del pliegue inguinal.
El enfermo se lleva a su cama pasadas 6 a 12 horas.
Debe cuidarse que sta sea tensa, con tablas bajo el colchn y plana.
Se han descrito muertes por asfixia, en enfermos que han vomitado despus de colocado el yeso. Sobre todo, el
riesgo es inminente cuando ha habido una anestesia general como parte del procedimiento teraputico.
CONTROL Y CUIDADO DEL ENFERMO ENYESADO
Cualquiera haya sido la causa que motiv la colocacin del yeso, es obligacin del mdico vigilar la evolucin
del proceso. La obligacin se hace imperiosa cuando el yeso ha sido colocado como tratamiento de una fractura,
luxacin, o como complemento de una intervencin quirrgica.
Aspectos que deben ser vigilados:
Buena circulacin del miembro enyesado.
Correcto grado de sensibilidad.
Ausencia de edema.
Dolor tenaz, inexplicable, persistente, especialmente si es referido a un sector fijo del miembro
enyesado; ms an si se corresponde a un zona de prominencia sea.
Buena movilidad de los dedos.
Ausencia de molestia o dolor en relacin a los bordes proximal o distal del yeso.
Este control es obligatorio dentro de las primeras 24 horas de colocado el yeso.
Si no hubiesen manifestaciones adversas que corregir, el control debe seguir realizndose cada 7 a 10 das.
El efecto psicolgico de esta preocupacin del mdico por su enfermo, forma una parte importantsima del
tratamiento.
RETIRO DEL YESO
Muchos prestigios mdicos han quedado seriamente daados, porque el procedimiento de retirar el yeso fue
malo. Tcnica deficiente, irritabilidad del mdico ante la queja, casi siempre justificada del paciente, maniobras
violentas, manejo a veces brutal de la cizalla que traumatiza la piel, de por s ya muy delicada, son las causas
ms frecuentes de las quejas de los enfermos.
Proceda con calma, tranquilidad y paciencia. Atender debidamente la queja del enfermo siempre es una sabia
medida; generalmente el enfermo tiene razn al quejarse.
Busque una lnea de corte sobre partes blandas, avance con la cizalla con pru-dencia, poco a poco.
El uso de sierras oscilantes han solucionado gran parte de los problemas que eran difciles en yesos muy
gruesos.
Explique al enfermo el mecanismo de accin de la sierra oscilante. El enfermo, con razn, cree que se trata de
una sierra circular y su temor a ser herido es justificado. No la emplee en nios o pacientes aterrorizados.
Una vez realizado el corte de toda la pared de yeso, entrebralo con un separador de yeso y pinzas de Wolf.
Ahora busque una segunda lnea de corte y abra los ngulos a nivel de tobillo o codo.
Lave la piel, aconseje el uso de un ungento lubricante.
En casos de emergencia, en que sea imperiosa la abertura de un yeso sin poseer el instrumental adecuado,
proceda de la siguiente manera:
Labre un surco superficial a lo largo de todo el yeso.
Haga escurrir por l jugo de limn o vinagre. El yeso se deshace con el cido.
Proceda al corte del yeso con un instrumento cortante, cuidadosamente manejado. El yeso
transformado en una papilla se deja cortar con facilidad.
Entreabra el yeso, compruebe que el yeso ha sido cortado en todo su espesor y en toda su
longitud; incluya en el corte la malla de algodn, vendas, etc. Asegrese que en el fondo del
corte la piel est libre.
Luego proceda segn lo aconsejen las circunstancias.
COMPLICACIONES DEL YESO
Como en cualquier otro mtodo teraputico empleado en medicina, las complicaciones derivadas de su uso no
pueden ni deben ser atribuidas directamente al mtodo en s. En la inmensa mayora de los casos, son debidas a
un mal uso del procedimiento, a un descuido en su administracin o a dosis inadecuadas, entre otros.
Cuando se trata del empleo del yeso, este hecho es mucho ms relevante. Las complicaciones ocurridas en un
enfermo enyesado no son debidas al yeso mismo: lo son porque hubo un empleo defectuoso o descuidado. El
yeso es inocente de la complicacin y puede llegar a constituirse en un desastre inocultable. La responsabilidad
mdica est, casi siempre, indisculpablemente comprometida.
Complicaciones locales
Sndrome de compresin.
Escara de decbito.
Edema de ventana.
Sndrome de compresin
Sin discusin, es la ms grave de todas las complicaciones del enyesado. Puede
manifestarse slo como una simple compresin, propia de un yeso apretado; pero
descuidada, no advertida, o no tratada puede llegar a la gangrena de los dedos de la mano
o del pie.
Las causas de compresin de un miembro enyesado son:
Yeso colocado apretado por una mala tcnica. Es una causal excepcional.
Yeso colocado en un miembro que ha sufrido una lesin reciente. El edema post-
traumtico sorprende al miembro dentro de un yeso inextensible, y se produce la
compresin.
Yeso post-operatorio inmediato y, por la misma razn, edema post-quirrgico.
Una o varias vueltas de yeso, por error de tcnica, fueron colocadas ms apretadas
que las otras.
Compresin por infeccin tarda en una herida traumtica o quirrgica, dentro de
un yeso. El cuadro de compresin puede ser tardo pero muy rpido en su
desarrollo y adquirir gran magnitud, cuando la vigilancia ya fue abandonada.
Todo enfermo sometido a un vendaje enyesado por cualquier causa, obliga a un control
permanente. En un principio a las 12 24 horas. Luego, si no hay signos de compresin o
de otra complicacin, se contina el control una o dos veces por semana hasta el fin del
tratamiento. Si existe, por cualquier causa, riesgo de edema, el control debe ser riguroso;
quizs a veces vale la pena hospitalizar al enfermo para detectar desde el principio los
signos de compresin (fractura de Colles, antebrazo, supracondlea, pierna, tobillo, etc.).
Los signos son:
Dedos levemente cianticos.
Discreto edema que borra los pliegues digitales.
Sensacin de dedos dormidos.
Hipoestesia.
Palidez discreta.
Dedos fros.
Basta cualquiera de los signos descritos para realizar un control permanente cada 15 a 30
minutos. Es un error grave enviar a este enfermo a su casa, o dejar el control para el da
siguiente. Si los signos no ceden, la obligacin de proceder de inmediato es imperativa.
Dedos color morado, fros, insensibles, edematosos, no son signos de compresin, son
signos de gangrena. El desastre ya est producido, el cuadro es irreversible y el
diagnstico debi haberse hecho antes.
La conducta a seguir es la siguiente:
Abrir el yeso de un extremo al otro.
Entreabrir el yeso cortado.
Verificar con la vista y con el pulpejo del dedo (la vista engaa) que todas las
vueltas del yeso fueron seccionadas.
Colocar algodn en la abertura del yeso, para evitar el edema de ventana.
Elevar el miembro enyesado.
Terminado el procedimiento el enfermo debiera sentir alivio inmediato.
La sensacin de compresin se recupera rpidamente, el color normal de la piel y
desaparece la sensacin de adormecimientos de los dedos. Pero el tratamiento no ha
terminado.
El enfermo debe seguir siendo controlado cada 15 minutos por una a dos horas ms. Si
los signos de compresin desaparecen, el problema ha quedado resuelto.
Si a pesar de todo lo realizado, los signos de compresin persisten, o peor, se agravan,
pueden estar ocurriendo dos cosas:
Los vasos venosos o arteriales estn comprometidos por compresin, trombosis,
espasmo, etc.
Se est desarrollando un sndrome de compartimento.
En uno u otro caso, el problema debe ser resuelto por el especialista en forma urgentsima
y, generalmente, con un procedimiento quirrgico.
Escaras de decbito
Se pueden producir por:
La compresin de una superficie o pliegue duro y cortante del yeso contra la piel.
Un repliegue del yeso, una venda que form un relieve acordonado, los dedos del
ayudante que sujetan el yeso sin el apoyo de toda la palma de la mano, o el yeso a nivel
del taln que es sostenido con fuerza y compresin, son buenos ejemplos para explicar el
mecanismo de esta complicacin.
Defectuoso modelado del yeso sobre y en torno a las prominencias seas. La superficie
profunda del yeso no moldeado, comprime la piel contra la prominencia sea subyacente.
Adems permite el roce del yeso contra la piel. La escara es inevitable.
El yeso fragu comprimido contra una prominencia sea. Es el caso de la compresin
que, por ejemplo se ejerce inadecuadamente a nivel de los maleolos tibial y peroneal en la
reduccin de una distasis de la mortaja del tobillo. Otro caso frecuente se produce
cuando el yeso, an blando (en una bota corta por ejemplo), se deposita sobre la
superficie dura de la mesa de enyesado. El yeso se comprime contra la superficie del
taln.
El movimiento de flexin (a nivel de articulacin de la rodilla) o de extensin dorsal (a
nivel del tobillo) cuando el yeso est en proceso de frage, determina la formacin de un
pliegue duro y cortante, que comprime las partes blandas a nivel del hueco poplteo en el
primer ejemplo, o de la cara anterior de la articulacin del tobillo, en el segundo ejemplo.
Falta de proteccin con un adecuado acolchado, sobre las prominencias seas,
especialmente cuando se trata de enfermos enflaquecidos, delgados, ancianos, etc.
Las consecuencias pueden llegar a constituirse en desastres. Desde una superficial ampolla hasta la escara que
compromete piel, celular, tendones y hueso.
Sntomas
El enfermo se queja que, en una determinada zona, tiene sensacin de
compresin. Generalmente corresponde a sitios de prominencias seas: maleolos,
codo, taln, dorso del tobillo, espinas ilacas, sacro, etc.
Si no se le atiende en su queja (cosa muy frecuente) el sntoma cambia de aspecto.
Ahora hay sensacin de ardor como quemadura, persistente cuando trata de
mover el miembro dentro del yeso, al caminar, etc. Despus el enfermo se queja
de dolor quemante.
Es muy frecuente que el mdico desestime estas quejas. En no pocas ocasiones las interpreta como
quejumbres de un enfermo odioso o como pretextos creados por el enfermo que pretende que le retiren el
yeso. Generalmente ello es falso.
Posteriormente las molestias referidas desaparecen y el mdico se afirma en su mala sospecha.
Posteriormente el yeso aumenta la temperatura sobre la zona del dolor, aparece una mancha amarilla o caf
(secrecin y hemorragia) y por ltimo fluye pus por debajo del borde del yeso.
El desastre est producido.
El mdico debe atender de inmediato cualquier queja del enfermo, procediendo a abrir una pequea ventana en
la zona referida del dolor.
Puede no encontrar nada, la piel est intacta, quizs un poco enrojecida. No rete al enfermo, felictese por haber
llegado a tiempo como para evitar el desastre. Puede encontrar una ampolla, una pequea erosin o una escara.
Ample la ventana, realice una curacin con gasa vaselinada (o tul-gras); cubra con apsito suavemente
compresivo para evitar el edema de ventana y, en la mayora de los casos, el problema queda resuelto
satisfactoriamente.
Edema de ventana
Se produce en los siguientes casos:
Yesos antebraquio-palmar o botas que quedaron cortas en su extremo distal. El yeso
cubri hasta la mitad del dorso del pie o de la mano. El segmento distal, libre de yeso, se
edematiza. Con frecuencia ha sido el propio enfermo quien va recortando el borde libre
del yeso, creyendo aliviar la situacin.
Es un error, ya que el edema se acrecienta mientras ms aumenta la superficie
descubierta.
Si se abre una ventana en la continuidad del yeso, y no se protege con un vendaje
compresivo, el edema es inevitable. Tambin es un error ampliar la ventana, ya que el
edema crece inexorablemente llenando la ventana ahora ms grande.
El cuadro se complica cuando, por la compresin ejercida sobre la piel por el reborde de la ventana, se produce
una erosin o una lcera. Estas se infectan y se agrega el edema de la infeccin.
Conducta a seguir: deje al enfermo en reposo con el miembro elevado y vendaje compresivo (venda elstica)
sobre la superficie del edema.
Cuando ste se haya reducido, cierre la ventana protegiendo la piel con un apsito blando, o prolongue el yeso
hasta cubrir el dorso de la mano o del pie.
También podría gustarte
- Coctel EsDocumento3 páginasCoctel Eshenwins100% (7)
- 100 Actualidad Clinica en Psicologia 64pDocumento64 páginas100 Actualidad Clinica en Psicologia 64pterapia_fisica_2Aún no hay calificaciones
- Informacion Medicina EsteticaDocumento24 páginasInformacion Medicina EsteticaleoudpAún no hay calificaciones
- Medicinae Stetic ADocumento8 páginasMedicinae Stetic Aterapia_fisica_2100% (1)
- Infecciones MesoterapiaDocumento5 páginasInfecciones Mesoterapiaterapia_fisica_2100% (1)
- Tratamientos CorporalesDocumento2 páginasTratamientos Corporalesterapia_fisica_2Aún no hay calificaciones
- Agricultura Ecológica. El Huerto Medicinal. Pequeño Manual de Plantas Medicinales.Documento58 páginasAgricultura Ecológica. El Huerto Medicinal. Pequeño Manual de Plantas Medicinales.Xose LopezAún no hay calificaciones
- Defemsa PersonalDocumento56 páginasDefemsa Personalterapia_fisica_2Aún no hay calificaciones
- Guia de AcupunturaDocumento228 páginasGuia de AcupunturaJvilleda4100% (3)
- Guía Completa de EstiramientosDocumento41 páginasGuía Completa de EstiramientosCarlos RebolledoAún no hay calificaciones
- Running EstiramientosDocumento6 páginasRunning Estiramientosgerark89Aún no hay calificaciones
- Rehabilitacion Deportiva CarDocumento63 páginasRehabilitacion Deportiva Carwalter0% (1)
- Curso Defensa Personal PolisDocumento11 páginasCurso Defensa Personal Polisterapia_fisica_2Aún no hay calificaciones
- Goussard Metodo-MezieresDocumento6 páginasGoussard Metodo-MezieresDani InfanteAún no hay calificaciones
- Yug Yoga Yoghismo Intro PDFDocumento64 páginasYug Yoga Yoghismo Intro PDFjmarapeAún no hay calificaciones
- 2 Unidad1 Regiones y CavidadesDocumento12 páginas2 Unidad1 Regiones y Cavidadesapi-3735753100% (11)
- Vida y Salud - Jeskari - Blanco - MejiasDocumento29 páginasVida y Salud - Jeskari - Blanco - Mejiasterapia_fisica_2Aún no hay calificaciones
- Vida y Salud - Jeskari - Blanco - MejiasDocumento29 páginasVida y Salud - Jeskari - Blanco - Mejiasterapia_fisica_2Aún no hay calificaciones
- Aceites Esenciales - Duvan Villada 61pDocumento61 páginasAceites Esenciales - Duvan Villada 61pMasoterapia AplicadaAún no hay calificaciones
- Volumen Testicular en NiñosDocumento38 páginasVolumen Testicular en Niñosdrgayala100% (1)
- Terapia NeuralDocumento0 páginasTerapia NeuralDaniel MartinAún no hay calificaciones
- Apuntes de PsicologiaDocumento11 páginasApuntes de PsicologiaMasoterapia AplicadaAún no hay calificaciones
- Libro Reglas MentalesDocumento34 páginasLibro Reglas Mentalesterapia_fisica_2Aún no hay calificaciones
- Reeducacion de Las CervicalgiasDocumento19 páginasReeducacion de Las CervicalgiasMario OleaAún no hay calificaciones
- Lesiones DeportivasDocumento19 páginasLesiones Deportivasterapia_fisica_2Aún no hay calificaciones
- Habilidades Terapéuticas Variables Inespecificas en PsicoterapiaDocumento70 páginasHabilidades Terapéuticas Variables Inespecificas en PsicoterapiaAriel Gajardo100% (1)
- HolistaDocumento25 páginasHolistaMauricio Eduardo Alfaro ArayaAún no hay calificaciones
- Ciencia Reiki - CarliDocumento16 páginasCiencia Reiki - CarlicadizdesalAún no hay calificaciones
- HOLISMODocumento9 páginasHOLISMOLesly GironAún no hay calificaciones
- Sacrificio de La OvejaDocumento46 páginasSacrificio de La OvejaAnny Campo100% (2)
- Salud PublicaDocumento426 páginasSalud PublicaJuan Car100% (2)
- 4 Dietas-ModificadasDocumento17 páginas4 Dietas-ModificadasJassiaSarmientoAún no hay calificaciones
- Antígenos FebrilesDocumento3 páginasAntígenos FebrilesAxel Ramírez100% (1)
- Medicna InternaDocumento224 páginasMedicna InternaMarthA CruzAún no hay calificaciones
- Heimlich y Via Aerea1Documento65 páginasHeimlich y Via Aerea1Andreinaa MilagrosAún no hay calificaciones
- Texto InformativoDocumento2 páginasTexto InformativoAnita Pizarro AcuñaAún no hay calificaciones
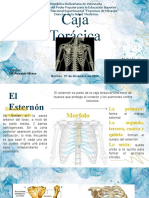
- DIAPOSITIVAS Jaula Toracica Tema 8Documento27 páginasDIAPOSITIVAS Jaula Toracica Tema 8Dario MapariAún no hay calificaciones
- Manual de CamillerosHospital ItaliaDocumento18 páginasManual de CamillerosHospital Italianemesisenlaluna100% (1)
- Eras Part 3.en - EsDocumento9 páginasEras Part 3.en - Esagustin OrtizAún no hay calificaciones
- Fisiologia de La Insuficiencia RenalDocumento53 páginasFisiologia de La Insuficiencia Renaljuanodo2010100% (1)
- AspirinaDocumento4 páginasAspirinaAnita VázquezAún no hay calificaciones
- Dewey v.3 PDFDocumento294 páginasDewey v.3 PDFBiblioteatro100% (1)
- Guion Simulacro Calle 106. 2022Documento2 páginasGuion Simulacro Calle 106. 2022Cesar GalloAún no hay calificaciones
- Signo de La MesetaDocumento30 páginasSigno de La MesetaAriel CristianAún no hay calificaciones
- Exploracion de CuelloDocumento12 páginasExploracion de CuelloRoberto VarelasAún no hay calificaciones
- Nosología HomeopáticaDocumento7 páginasNosología HomeopáticaAlba MartillettiAún no hay calificaciones
- lavagna-FARMACOS 07.21Documento22 páginaslavagna-FARMACOS 07.21Alexander Gil Santa CruzAún no hay calificaciones
- Historia Del Uso Medicinal de Las Plantas PDFDocumento47 páginasHistoria Del Uso Medicinal de Las Plantas PDFMiguelCervera100% (2)
- Esterilizacion Por Calor Humedo y Seco NuevoDocumento10 páginasEsterilizacion Por Calor Humedo y Seco NuevoWilly RicaldiAún no hay calificaciones
- Flyer Método Periné y Movimiento - Blandine Calais-Germain - Anatomía para El MovimientoDocumento2 páginasFlyer Método Periné y Movimiento - Blandine Calais-Germain - Anatomía para El MovimientoAnatomy Of Movement®100% (1)
- UrgenciasDocumento7 páginasUrgenciasYomiiContrerasAún no hay calificaciones
- Diplomado SSTDocumento5 páginasDiplomado SSTdubanAún no hay calificaciones
- Escala de Sobrecarga Del Cuidador de ZaritDocumento2 páginasEscala de Sobrecarga Del Cuidador de ZaritPamela DíazAún no hay calificaciones
- 33 Poe Reporte de Precios de Productos FarmaceuticosDocumento6 páginas33 Poe Reporte de Precios de Productos FarmaceuticosYoselin Marín Ortiz100% (1)
- El Enfoque Gestaltico Fritz PerlsDocumento4 páginasEl Enfoque Gestaltico Fritz PerlsSalvador RojasAún no hay calificaciones
- Las Propiedades Antioxidantes Del CaquiDocumento5 páginasLas Propiedades Antioxidantes Del Caquifiee_20132Aún no hay calificaciones
- Presentacion Servicios de AmbulanciaDocumento3 páginasPresentacion Servicios de AmbulanciarjucAún no hay calificaciones
- Presentacion Diabetes y AlimentacionDocumento45 páginasPresentacion Diabetes y AlimentacionBriAún no hay calificaciones
- Capitulo GENERALIDADES GLAUCOMA II Simposio Residentes de Oftalmología UPB 12.07.19Documento12 páginasCapitulo GENERALIDADES GLAUCOMA II Simposio Residentes de Oftalmología UPB 12.07.19DANIELA BOHÓRQUEZ ORTEGAAún no hay calificaciones