Documentos de Académico
Documentos de Profesional
Documentos de Cultura
rt8 PDF
rt8 PDF
Cargado por
Steban Montaño BurbanoCopyright:
Formatos disponibles
También podría gustarte
- UF1670 - Reparación de equipos mecánicos y eléctricos de plantas de tratamiento de agua y plantas depuradorasDe EverandUF1670 - Reparación de equipos mecánicos y eléctricos de plantas de tratamiento de agua y plantas depuradorasCalificación: 5 de 5 estrellas5/5 (1)
- Ecografía normal del árbol urinario y genitales externosDe EverandEcografía normal del árbol urinario y genitales externosAún no hay calificaciones
- Dosimetría - Correcciones de Curvas de Isodosis (Ejercicios)Documento10 páginasDosimetría - Correcciones de Curvas de Isodosis (Ejercicios)Maria Medalit Chávez CárdenasAún no hay calificaciones
- Modificadores Del HazDocumento39 páginasModificadores Del HazMarlene FerreyraAún no hay calificaciones
- MINI DICCIONARIO de RADIOTERAPIADocumento5 páginasMINI DICCIONARIO de RADIOTERAPIAMaría Julieta Rodríguez StuckeAún no hay calificaciones
- Taller 2 y 3 TCDocumento11 páginasTaller 2 y 3 TCraulAún no hay calificaciones
- Introduccion A La Fisica de La Radioterapia5Documento6 páginasIntroduccion A La Fisica de La Radioterapia5Valeria Gutierrez OrellanaAún no hay calificaciones
- 7 Dosimetria en TCDocumento16 páginas7 Dosimetria en TCNatalia JaimeAún no hay calificaciones
- Aplicación Del Método SimplexDocumento10 páginasAplicación Del Método SimplexAndres Felipe Angarita MartinezAún no hay calificaciones
- Spin Basico WPDocumento110 páginasSpin Basico WPnnAún no hay calificaciones
- Dosimetría en Tomografía ComputadaDocumento9 páginasDosimetría en Tomografía ComputadaMetrologia BiomedicaAún no hay calificaciones
- No Muy Importante RadioterapiaDocumento52 páginasNo Muy Importante RadioterapiaOskar RecinosAún no hay calificaciones
- Radioterapia 2Documento12 páginasRadioterapia 2Vicente SalasAún no hay calificaciones
- Irradiación de La Sangre Con Haces de ElectronesDocumento7 páginasIrradiación de La Sangre Con Haces de ElectronesJean Ospino OrellanoAún no hay calificaciones
- 06 Magnitudes Dosimetricas en TCDocumento17 páginas06 Magnitudes Dosimetricas en TCdiana melendezAún no hay calificaciones
- Mamografía YTACDocumento12 páginasMamografía YTACerika saenz de santa mariaAún no hay calificaciones
- Aplicación de UltrasonidoDocumento6 páginasAplicación de UltrasonidoKeilla CorderoAún no hay calificaciones
- Capitulos Kahn 9-10-11-13Documento89 páginasCapitulos Kahn 9-10-11-13Javita Araneda75% (4)
- TAC - ElyDocumento19 páginasTAC - ElyEliana SánchezAún no hay calificaciones
- Radioterapia CraneoespinalDocumento11 páginasRadioterapia CraneoespinalJodrs WritterAún no hay calificaciones
- Calculo Haces FotonesDocumento44 páginasCalculo Haces Fotoneskevin quirozAún no hay calificaciones
- Dosimetría Parte IDocumento12 páginasDosimetría Parte IAna MillalobosAún no hay calificaciones
- Qué Es y para Qué Sirve LA TOMOGRAFIADocumento3 páginasQué Es y para Qué Sirve LA TOMOGRAFIABrenda Brihit Maldonado de la CruzAún no hay calificaciones
- Levantamiento Dosimetrico en Instalaciones RadiograficasDocumento4 páginasLevantamiento Dosimetrico en Instalaciones RadiograficasvictorAún no hay calificaciones
- Curvas de IsodosisDocumento33 páginasCurvas de Isodosisxxx67% (6)
- CT Dosimetria en TomografiaDocumento5 páginasCT Dosimetria en Tomografiamanuel pilco riosAún no hay calificaciones
- PUNTO 7 Radio Fundamentos 1 AñoDocumento7 páginasPUNTO 7 Radio Fundamentos 1 AñoBella OHAún no hay calificaciones
- FUNDAMENTOS FÍSICOS - MonoDocumento6 páginasFUNDAMENTOS FÍSICOS - MonoASTRID MELISSA AREQUIPA BENAVIDESAún no hay calificaciones
- Tarea 4 Semiologia RadiologicaDocumento12 páginasTarea 4 Semiologia RadiologicaSantiago RicoAún no hay calificaciones
- Ejercicio de La RadiaciónDocumento3 páginasEjercicio de La RadiaciónMafe GarciaAún no hay calificaciones
- Diseño de Terapia de RadiaciónDocumento3 páginasDiseño de Terapia de RadiaciónBryan Carballo0% (1)
- La Terapia de Haz de ElectronesDocumento6 páginasLa Terapia de Haz de ElectronesCecilia Querebalu GarciaAún no hay calificaciones
- Tse I AndersonDocumento23 páginasTse I AndersonAlejandra Ayulo CumpalliAún no hay calificaciones
- Guía de Curvas de IsodosisDocumento8 páginasGuía de Curvas de IsodosisVane ButrónAún no hay calificaciones
- Clase 18-07-06 Simulacion y Planificacion 2d y 3dDocumento46 páginasClase 18-07-06 Simulacion y Planificacion 2d y 3dCesar LopezAún no hay calificaciones
- Vascular TCDocumento46 páginasVascular TCnicole bravo0% (1)
- 11307064v12n3p138 PDFDocumento9 páginas11307064v12n3p138 PDFluis espinolaAún no hay calificaciones
- Radioterapia Unidad III-1Documento123 páginasRadioterapia Unidad III-1Maria ChavezAún no hay calificaciones
- Calculo de DosisDocumento8 páginasCalculo de Dosiskatenene100% (1)
- Tomografia ComputarizadaDocumento18 páginasTomografia ComputarizadaLaz Dante SantAún no hay calificaciones
- Introduccion A La Investigacion de OperaDocumento18 páginasIntroduccion A La Investigacion de OperaTovâr NkAún no hay calificaciones
- Lectura Dirigida 1 PDFDocumento6 páginasLectura Dirigida 1 PDFMaría José Duque ValenzuelaAún no hay calificaciones
- Grupo5 DosimetriaDocumento16 páginasGrupo5 Dosimetriaelfigo64Aún no hay calificaciones
- Reconstrucción de Imágenes TomografíasDocumento4 páginasReconstrucción de Imágenes TomografíasDanny FernandoAún no hay calificaciones
- Tac HelicoidalDocumento47 páginasTac HelicoidalGuillermo GribaudoAún no hay calificaciones
- Guia de Estudio TACDocumento24 páginasGuia de Estudio TACPablo Sebastián BravoAún no hay calificaciones
- LDocumento1 páginaLPablo CavallosAún no hay calificaciones
- Ejercicios Estadistica Unid eDocumento7 páginasEjercicios Estadistica Unid ejn szAún no hay calificaciones
- SBRTDocumento17 páginasSBRTCinthya Cuartero FerriolsAún no hay calificaciones
- Ejercicio de La RadiaciónDocumento3 páginasEjercicio de La RadiaciónMafe GarciaAún no hay calificaciones
- Protocolos de Adquisición de ImágenesDocumento8 páginasProtocolos de Adquisición de ImágenesDani YañezAún no hay calificaciones
- Ijgos153 Sup 0002 SpanishDocumento20 páginasIjgos153 Sup 0002 SpanishFabio VielmaD ́JAún no hay calificaciones
- Principios Básicos Del Ultrasonido-IDocumento20 páginasPrincipios Básicos Del Ultrasonido-IsaloAún no hay calificaciones
- Diseño Práctico De Cimentaciones Sujetas a Vibración Producida Por MaquinariaDe EverandDiseño Práctico De Cimentaciones Sujetas a Vibración Producida Por MaquinariaAún no hay calificaciones
- Histograma de imagen: Revelando conocimientos visuales, explorando las profundidades de los histogramas de imágenes en visión por computadoraDe EverandHistograma de imagen: Revelando conocimientos visuales, explorando las profundidades de los histogramas de imágenes en visión por computadoraAún no hay calificaciones
- Herramientas de análisis para la estabilidad estática postural: Caso de aplicación: personas con amputación transtibialDe EverandHerramientas de análisis para la estabilidad estática postural: Caso de aplicación: personas con amputación transtibialAún no hay calificaciones
- Ultrasonido pulmonar focalizado: Serie Ultrasonido focalizado en urgencias y cuidado críticoDe EverandUltrasonido pulmonar focalizado: Serie Ultrasonido focalizado en urgencias y cuidado críticoAún no hay calificaciones
- Fundamentos PETDocumento13 páginasFundamentos PETMegatrón Sephiroth Smith WeskerAún no hay calificaciones
- Blindajes IaeaDocumento87 páginasBlindajes IaeaMegatrón Sephiroth Smith WeskerAún no hay calificaciones
- Pulso CuadradoDocumento16 páginasPulso CuadradoMegatrón Sephiroth Smith WeskerAún no hay calificaciones
- Labfnp - Espctroscopía Con Detector NaI (TL)Documento53 páginasLabfnp - Espctroscopía Con Detector NaI (TL)Megatrón Sephiroth Smith WeskerAún no hay calificaciones
rt8 PDF
rt8 PDF
Cargado por
Steban Montaño BurbanoTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
rt8 PDF
rt8 PDF
Cargado por
Steban Montaño BurbanoCopyright:
Formatos disponibles
Introducción a la física de la radioterapia 1/1
8- Planificación de tratamientos
8.1- Haces simples
8.1.1- Alteración de las curvas de isodosis por la forma del contorno
En la figura se muestra un haz de Co-60 de 10x10 cm incidiendo sobre una superficie
curva. Las líneas a trazos son para el mismo haz incidiendo sobre una superficie plana.
El isocentro se encuentra en el punto X (DFI = 80 cm).
Por el punto P pasaría la isodosis del 100
% si la superficie fuera plana, pero como
“faltan” 1.7 cm de tejido la profundidad es
menor y la dosis se incrementa. Lo
contrario ocurre para el punto Q.
Una forma sencilla de calcular la diferencia entre las dosis para la superficie virtual
plana y la real curva es el método de la razón de TMR (o de TAR). Así la dosis real en P
es aproximadamente un 8.3 % mayor que la superficie plana:
TAR ( p = 6.6cm)
Dcurva = D plano × = D plano ×1.083
TAR ( p = 8.3cm)
8.1.2- Utilización de cuñas
Para compensar la “falta” de tejido en un contorno curvo pueden utilizarse filtros en
forma de cuña que disminuyen la intensidad del haz de manera continua a lo ancho del
campo. La parte gruesa debe situarse hacia el lado donde “falta” el tejido. Suelen
construirse con materiales pesados para reducir su espesor, y por tanto deben alejarse de
la piel para evitar que aumente la dosis en ella.
Perfiles típicos de cuñas
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 2/2
En la figura se compara la
eq. tejido cuña
irradiación de un volumen en
un contorno curvo. Para evitar
piel la inhomogeneidad se utilizan
aire eq. tejido protegida bolus, o puede colocarse
material compensador alejado
de la piel, con lo cual el
máximo se produce por debajo
de ella y queda protegida.
sin bolus bolus material compensador
α = 45º El ángulo de cuña se define en la
inclinación de la isodosis del 50 % con
la horizontal
Es importante tener en cuenta que la atenuación producida por la cuña (factor de cuña)
es muy grande.
8.1.3- Corrección para inhomogeneidades en el tejido
En el cuerpo existen distintos tejidos con distintas propiedades (composición, densidad,
densidad electrónica, ...) que responden de forma distinta a la radiación. Básicamente
conviene distinguir músculo (prácticamente agua), hueso, pulmón, grasa y aire.
Existen tres causas por la que la dosis cambia en y cerca de una inhomogeneidad.
Primero, la atenuación de la radiación primaria es distinta. Esto afecta a la dosis en la
inhomogeneidad y debajo de ella. Segundo, se altera el patrón de radiación dispersa.
Esto afecta también al tejido por encima de la inhomogeneidad debido a la
retrodispersión. Estos dos efectos se agravan con baja energía. La tercera alteración se
produce en el flujo de electrones secundarios, ya que se pierde el equilibrio electrónico
en y cerca de las interfaces. Si se pasa de un tejido menos denso a otro más denso
(pulmón -> tumor, paso de la tráquea) se produce una región de acumulación
(disminución de dosis) en este último. Por el contrario, si se pasa de un tejido más denso
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 3/3
a otro menos denso (hueso -> músculo, pared costal -> pulmón)), la dosis en el último
aumenta.
músculo hueso músculo
haz
dosis
profundidad
Para tener en cuenta las inhomogeneidades puede utilizarse el método del TMR
equivalente. Primero se calcula para el punto en cuestión la profundidad equivalente en
agua, dividiendo por la densidad electrónica de la inhomogeneidad y multiplicando por
la del agua. La dosis en dicho punto se halla multiplicando por el TMR correspondiente
a la profundidad equivalente y dividiendo por el TMR correspondiente a la profundidad
real.
Músculo Pulmón Músculo
Haz de Co-60
10x10 cm DFS=80 cm A B C
x x x
5 cm
7 cm
11 cm
Espesor
TMR(profreal)/
Punto Espesor real equivalente
TMR(profequiv)
A 5 5 1
B 7=5+2 5.6 1.066
C 11 = 5 + 4 + 2 8.2 1.137
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 4/4
8.2- Combinación de haces
Cuando se irradia con más de un haz la dosis en cualquier punto es la suma de la
contribución de cada haz individual. En las figuras se muestra la suma de dos haces
opuestos, uno con técnica DFS fija y otro a isocentro. Las líneas a trazos son las
isodosis para cada haz individual, y las líneas continuas para la suma de los dos.
Aparece el conocido patrón de arena.
En la distribución de la izquierda (DFS fija) se ha normalizado en cada máximo (100 %
en el máximo de cada haz). En la de la derecha se ha hecho lo mismo en el isocentro
(100 % en el isocentro).
Existen muchas combinaciones de haces, algunas de ellas se ven a continuación.
8.2.1- Dos haces opuestos
En las siguientes gráficas se muestra la variación de la dosis en el eje para distintos
espesores y distintas energías.
separación 30 cm Puede verse que cuando el
espesor es pequeño la dosis
se mantiene homogénea con
baja energía e inhomogénea
dosis relativa
con alta energía, al contrario
que con espesores grandes.
Cuando se pesa un haz con
separación 20 cm respecto al otro el mínimo se
desplaza hacia el haz menos
pesado.
separación 20 cm dosis dada
profundidad
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 5/5
Las siguientes gráficas muestran las distribuciones de dosis en un plano perpendicular al
eje en el isocentro para un haz de Co-60 y otro de 25 MV.
La dosis es más homogénea y
la penumbra menor para alta
energía.
8.2.2- Pares de haces opuestos en ángulo recto
Una técnica habitual consiste en utilizar cuatro campos perpendiculares entre sí.
gradiente dosis
de dosis uniforme
Si el cruce de los haces no se hace en la mitad del paciente es necesario pesar de manera
distinta para evitar la inhomogeneidad en la distribución de la dosis.
En las siguientes distribuciones se muestra la mejora en la homogeneidad de la dosis
recibida por el volumen planificado al pasar de la técnica con dos campos a la de cuatro.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 6/6
8.2.3- Pares de haces opuestos en otros ángulos
En ocasiones debido a la forma del volumen de planificación es necesario angular los
pares.
En los siguientes gráficos se muestran dos distribuciones, una con los pares angulados
50º y la otra 110º. La zona de homogeneidad (aproximadamente hasta el 90 %) toma
forma romboidal.
8.2.4- Campos angulados y pares con cuñas
Cuando se quiere irradiar un volumen cercano a la superficie pueden utilizarse dos
haces angulados.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 7/7
La zona de dosis elevada está por encima del cruce de los haces. Puede verse que la
distribución se mejora con la utilización de cuñas. También puede observarse el cambio
en la región homogénea al variar el ángulo.
8.2.5- Técnica con tres campos
La inhomogeneidad producida por la utilización de dos campos angulados puede
reducirse utilizando un tercer campo.
También podrían utilizarse dos haces opuestos, con o sin cuñas, y un tercer haz
perpendicular a ambos.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 8/8
8.2.6- Arcoterapia
Las unidades isocéntricas son capaces de girar durante la irradiación. Al utilizar esta
técnica el volumen total irradiado es mayor pero la dosis media es menor.
En las siguientes figuras se muestran las distribuciones para un tratamiento con un único
arco y con dos arcos.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 9/9
8.3- El proceso radioterápico
El proceso radioterápico comprende desde que el paciente es diagnosticado hasta que
acaba el seguimiento, y en él interviene un equipo multidisciplinar formado por
médicos, físicos, dosimetristas, técnicos, enfermeros y personal auxiliar. Cada eslabón
de la cadena es importante, y si uno de ellos falla el proceso entero puede fallar.
Seguimiento
Diagnóstico
Decisión de la utilización de RT
Tratamiento Toma de datos
Simulación Planificación del tratamiento Determinación de
volúmenes y
prescripción de dosis
Una vez diagnosticado el paciente hay que tomar la decisión de la conveniencia de
administrar un tratamiento de radioterapia. Si la decisión es positiva se recogen los
datos anatómicos y clínicos que sean necesarios. Con esta información se prescribe el
tratamiento. La prescripción debe incluir la definición de la intención de la radioterapia,
los volúmenes considerados, la dosis y el fraccionamiento.
Según recomienda la ICRU (International Commisssion on Radiation Units and
Measurements) para definir los volúmenes implicados se empieza por localizar el GTV
(Gross Target Volume, volumen blanco en bruto) que se define como el volumen
tumoral palpable o visible.
Para tener en cuenta la enfermedad subclínica se define el CTV (Clinical Target
Volume, volumen blanco clínico) que incluye al GTV y/o la zona de enfermedad
microscópica subclínica que tiene que ser eliminada. El CTV es un concepto clínico y
por tanto independiente de la unidad de tratamiento que se elija.
Es necesario ampliar los márgenes del CTV para tener en cuenta movimientos del
paciente y variaciones en el posicionamiento y poder asegurar que la dosis prescrita se
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 10/10
recibe realmente en el CTV. Esto se hace definiendo el PTV (Planning Target Volume,
volumen blanco de planificación). El PTV es un concepto geométrico y se utiliza para la
planificación dosimétrica, es decir, la elección de la técnica de tratamiento (número de
haces, energía, tamaño de campo, angulación, etc.).
Por último se definen el volumen tratado (VT) como aquel englobado por una superficie
de isodosis adecuada, seleccionada por el radioterapeuta para conseguir el propósito del
tratamiento, y el volumen irradiado (VI) como aquel que recibe una dosis considerable
en relación a la tolerancia normal del tejido.
En la siguiente figura se representan esquemáticamente los distintos volúmenes.
GTV
CTV
PTV
VT
VI
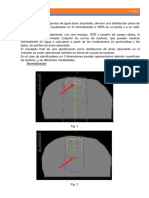
En las siguientes imágenes se muestra una posible secuencia en la determinación de
volúmenes. La imagen superior corresponde a una radiografía AP y la inferior a un
corte transversal de TC. Las estructuras superiores e inferiores al corte se proyectan
sobre él.
Existe una zona tumoral visible en la
radiografía.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 11/11
El GTV incluye la región hilar derecha y se Se amplía el GTV para tener en cuenta
extiende al pulmón enfermedad subclínica (CTV1)
Los nodos linfáticos mediastínicos se Se elige como referencia externa para localizar la zona
consideran de riesgo (CTV2). Se decide irradiar el esternón. Como el CTV se moverá con la
irradiar conjuntamente CTV1 y CTV2 (CTV). respiración y habrá ligeras modificaciones en el
posicionamiento diario a lo largo del tratamiento, se amplían
los márgenes del volumen con vistas a la planificación
(PTV). Nótese que el PTV incluye tejido sano (pared costal).
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 12/12
También se definen los órganos de riesgo como zonas de tejido sano tales que su
sensibilidad a la radiación puede influenciar significativamente la planificación del
tratamiento y/o la dosis prescrita. Al igual que para el PTV, deben tenerse en cuenta
posibles movimientos durante el tratamiento y variaciones en el posicionamiento diario.
Deben especificarse los límites de dosis admitidos.
Cuando se utiliza una técnica estandarizada (protocolo) normalmente es posible durante
la prescripción conocer suficientemente la distribución de dosis final como para que no
halla variaciones durante la planificación. Sin embargo en tratamientos no
estandarizados puede no ser posible impartir la dosis prescrita en los volúmenes
especificados, por ejemplo por limitaciones debidas a los órganos de riesgo.
La dosis en el PTV debe ser lo más homogénea posible ya que en caso contrario el
control tumoral puede verse comprometido. Además la comparación de series de
pacientes puede resultar imposible. Es inevitable aceptar cierto grado de
heterogeneidad. En la mejores condiciones clínicas y técnicas el PTV debería estar
comprendido entre el +7 % y el –5 % de la dosis prescrita. Si no se consigue lo anterior
es responsabilidad del radioterapeuta aceptar o no el tratamiento.
En las siguientes figuras se muestra un mismo PTV tratado con tres técnicas distintas.
El volumen tratado se define con la isodosis del 95 % y el volumen irradiado con la del
20 %.
En ocasiones zonas de dosis alta pueden resultar beneficiosas, sobre todo si se
encuentran en el GTV. En cualquier caso para tratamientos paliativos puede aceptarse
una distribución más heterogénea que para tratamientos radicales.
Con el fin de informar el tratamiento, se elige un punto de referencia (punto ICRU) tal
que la dosis en él sea representativa de la dosis en el PTV, sea fácil de definir, sea
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 13/13
posible determinar la dosis en él de manera precisa y no esté en una zona de alto
gradiente de dosis. Esto se consigue fácilmente si se elige dicho punto en el eje central
de los haces y cerca del centro del PTV. En caso de haber dificultades para localizar el
punto ICRU se utiliza como criterio preferente el colocarlo en el centro del PTV.
Además debe indicarse, en el PTV y en los órganos de riesgo, la dosis máxima, la
mínima y la media así como los puntos calientes (zonas con dosis por encima de la
dosis prescrita). Los volúmenes cuyo diámetro mínimo esté por debajo de 15 mm no se
consideran clínicamente significativos, salvo excepciones como el ojo, nervio óptico,
laringe, etc.
En las siguientes figuras se muestran ejemplos de localización del punto ICRU (•) y de
la variación de la dosis en el PTV (el máximo se indica con *). Las distribuciones están
hechas con RX de 8 MV.
∆ DPTV = 102% - 95%
∆ DPTV = 114% - 86%
∆ DPTV = 105% - 95%
∆ DPTV = 102% - 95%
∆ DPTV = 108% - 90% ∆ DPTV = 106% - 79%
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 14/14
En todos los casos, salvo en el último, el punto ICRU se localiza en el centro del PTV y
en el punto de intersección de los haces. En el último caso la distribución está
normalizada en el isocentro, el punto ICRU recibe el 108% de la dosis y el PTV entre el
114% y el 85% (respecto al punto de normalización) o entre el 106% y el 79% (respecto
al punto ICRU).
En las siguientes figuras se muestra un tratamiento conservador de mama. Existen dos
PTV (cada uno con su punto ICRU), uno la mama, y el otro la fosa supraclavicular y los
nodos linfáticos de la axila.
ICRU define tres tipos de tratamientos desde el punto de vista de la evaluación
dosimétrica. Nivel 1: sólo se conoce la dosis en el punto ICRU y su variación a lo largo
del eje central. Nivel 2: se conoce la distribución de dosis en uno o varios planos. Nivel
3: se conoce la distribución de dosis en volumen. Se supone que el hecho de conocer
una distribución en 2D o 3D implica poder tomar decisiones a partir de dicha
información.
Una vez planificado el tratamiento se simula previo al inicio. Para ello se utiliza un
equipo de RX telemandado con radioscopia capaz de reproducir todos los movimientos
de las unidades de tratamiento (simulador). Este equipo puede utilizarse también para la
recogida de datos necesaria para la planificación.
La recogida de información, planificación geométrica y simulación pueden realizarse al
mismo tiempo con un simulador.
Se fabrican los dispositivos de inmovilización (para asegurar la reproducibilidad del
posicionamiento) y, sin son necesarios, los moldes para conformar los campos
irregulares.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 15/15
Máscara termoplástica
Inmovilización
Soporte de cabeza
Los moldes de conformación del haz de radiación se realizan con una aleación de
plomo. Su tamaño depende de las distancias relativas de la unidad de tratamiento y su
espesor de la energía.
Campo irregular
Molde
Una alternativa a los moldes es la utilización de los colimadores multiláminas.
Finalmente se lleva a cabo el tratamiento. Considerando que la mayor parte son
fraccionados a lo largo de varias semanas, es imprescindible reproducir todas las
condiciones de la planificación en cada sesión.
Una forma de asegurar, en la medida de lo posible, el correcto posicionamiento diario
del paciente es la utilización de marcas externas que indiquen la situación de los láseres
en el momento de la planificación.
En el siguiente dibujo se muestra un ejemplo de error en el posicionamiento que se
podría evitar (o minimizar) con la utilización de los láseres.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
Introducción a la física de la radioterapia 16/16
marcas
láser
Todo el proceso debe ir acompañado de un plan para la garantía de la calidad.
Pedro Sánchez Galiano. Unidad de radiofísica. Hospital Central de Asturias 8
También podría gustarte
- UF1670 - Reparación de equipos mecánicos y eléctricos de plantas de tratamiento de agua y plantas depuradorasDe EverandUF1670 - Reparación de equipos mecánicos y eléctricos de plantas de tratamiento de agua y plantas depuradorasCalificación: 5 de 5 estrellas5/5 (1)
- Ecografía normal del árbol urinario y genitales externosDe EverandEcografía normal del árbol urinario y genitales externosAún no hay calificaciones
- Dosimetría - Correcciones de Curvas de Isodosis (Ejercicios)Documento10 páginasDosimetría - Correcciones de Curvas de Isodosis (Ejercicios)Maria Medalit Chávez CárdenasAún no hay calificaciones
- Modificadores Del HazDocumento39 páginasModificadores Del HazMarlene FerreyraAún no hay calificaciones
- MINI DICCIONARIO de RADIOTERAPIADocumento5 páginasMINI DICCIONARIO de RADIOTERAPIAMaría Julieta Rodríguez StuckeAún no hay calificaciones
- Taller 2 y 3 TCDocumento11 páginasTaller 2 y 3 TCraulAún no hay calificaciones
- Introduccion A La Fisica de La Radioterapia5Documento6 páginasIntroduccion A La Fisica de La Radioterapia5Valeria Gutierrez OrellanaAún no hay calificaciones
- 7 Dosimetria en TCDocumento16 páginas7 Dosimetria en TCNatalia JaimeAún no hay calificaciones
- Aplicación Del Método SimplexDocumento10 páginasAplicación Del Método SimplexAndres Felipe Angarita MartinezAún no hay calificaciones
- Spin Basico WPDocumento110 páginasSpin Basico WPnnAún no hay calificaciones
- Dosimetría en Tomografía ComputadaDocumento9 páginasDosimetría en Tomografía ComputadaMetrologia BiomedicaAún no hay calificaciones
- No Muy Importante RadioterapiaDocumento52 páginasNo Muy Importante RadioterapiaOskar RecinosAún no hay calificaciones
- Radioterapia 2Documento12 páginasRadioterapia 2Vicente SalasAún no hay calificaciones
- Irradiación de La Sangre Con Haces de ElectronesDocumento7 páginasIrradiación de La Sangre Con Haces de ElectronesJean Ospino OrellanoAún no hay calificaciones
- 06 Magnitudes Dosimetricas en TCDocumento17 páginas06 Magnitudes Dosimetricas en TCdiana melendezAún no hay calificaciones
- Mamografía YTACDocumento12 páginasMamografía YTACerika saenz de santa mariaAún no hay calificaciones
- Aplicación de UltrasonidoDocumento6 páginasAplicación de UltrasonidoKeilla CorderoAún no hay calificaciones
- Capitulos Kahn 9-10-11-13Documento89 páginasCapitulos Kahn 9-10-11-13Javita Araneda75% (4)
- TAC - ElyDocumento19 páginasTAC - ElyEliana SánchezAún no hay calificaciones
- Radioterapia CraneoespinalDocumento11 páginasRadioterapia CraneoespinalJodrs WritterAún no hay calificaciones
- Calculo Haces FotonesDocumento44 páginasCalculo Haces Fotoneskevin quirozAún no hay calificaciones
- Dosimetría Parte IDocumento12 páginasDosimetría Parte IAna MillalobosAún no hay calificaciones
- Qué Es y para Qué Sirve LA TOMOGRAFIADocumento3 páginasQué Es y para Qué Sirve LA TOMOGRAFIABrenda Brihit Maldonado de la CruzAún no hay calificaciones
- Levantamiento Dosimetrico en Instalaciones RadiograficasDocumento4 páginasLevantamiento Dosimetrico en Instalaciones RadiograficasvictorAún no hay calificaciones
- Curvas de IsodosisDocumento33 páginasCurvas de Isodosisxxx67% (6)
- CT Dosimetria en TomografiaDocumento5 páginasCT Dosimetria en Tomografiamanuel pilco riosAún no hay calificaciones
- PUNTO 7 Radio Fundamentos 1 AñoDocumento7 páginasPUNTO 7 Radio Fundamentos 1 AñoBella OHAún no hay calificaciones
- FUNDAMENTOS FÍSICOS - MonoDocumento6 páginasFUNDAMENTOS FÍSICOS - MonoASTRID MELISSA AREQUIPA BENAVIDESAún no hay calificaciones
- Tarea 4 Semiologia RadiologicaDocumento12 páginasTarea 4 Semiologia RadiologicaSantiago RicoAún no hay calificaciones
- Ejercicio de La RadiaciónDocumento3 páginasEjercicio de La RadiaciónMafe GarciaAún no hay calificaciones
- Diseño de Terapia de RadiaciónDocumento3 páginasDiseño de Terapia de RadiaciónBryan Carballo0% (1)
- La Terapia de Haz de ElectronesDocumento6 páginasLa Terapia de Haz de ElectronesCecilia Querebalu GarciaAún no hay calificaciones
- Tse I AndersonDocumento23 páginasTse I AndersonAlejandra Ayulo CumpalliAún no hay calificaciones
- Guía de Curvas de IsodosisDocumento8 páginasGuía de Curvas de IsodosisVane ButrónAún no hay calificaciones
- Clase 18-07-06 Simulacion y Planificacion 2d y 3dDocumento46 páginasClase 18-07-06 Simulacion y Planificacion 2d y 3dCesar LopezAún no hay calificaciones
- Vascular TCDocumento46 páginasVascular TCnicole bravo0% (1)
- 11307064v12n3p138 PDFDocumento9 páginas11307064v12n3p138 PDFluis espinolaAún no hay calificaciones
- Radioterapia Unidad III-1Documento123 páginasRadioterapia Unidad III-1Maria ChavezAún no hay calificaciones
- Calculo de DosisDocumento8 páginasCalculo de Dosiskatenene100% (1)
- Tomografia ComputarizadaDocumento18 páginasTomografia ComputarizadaLaz Dante SantAún no hay calificaciones
- Introduccion A La Investigacion de OperaDocumento18 páginasIntroduccion A La Investigacion de OperaTovâr NkAún no hay calificaciones
- Lectura Dirigida 1 PDFDocumento6 páginasLectura Dirigida 1 PDFMaría José Duque ValenzuelaAún no hay calificaciones
- Grupo5 DosimetriaDocumento16 páginasGrupo5 Dosimetriaelfigo64Aún no hay calificaciones
- Reconstrucción de Imágenes TomografíasDocumento4 páginasReconstrucción de Imágenes TomografíasDanny FernandoAún no hay calificaciones
- Tac HelicoidalDocumento47 páginasTac HelicoidalGuillermo GribaudoAún no hay calificaciones
- Guia de Estudio TACDocumento24 páginasGuia de Estudio TACPablo Sebastián BravoAún no hay calificaciones
- LDocumento1 páginaLPablo CavallosAún no hay calificaciones
- Ejercicios Estadistica Unid eDocumento7 páginasEjercicios Estadistica Unid ejn szAún no hay calificaciones
- SBRTDocumento17 páginasSBRTCinthya Cuartero FerriolsAún no hay calificaciones
- Ejercicio de La RadiaciónDocumento3 páginasEjercicio de La RadiaciónMafe GarciaAún no hay calificaciones
- Protocolos de Adquisición de ImágenesDocumento8 páginasProtocolos de Adquisición de ImágenesDani YañezAún no hay calificaciones
- Ijgos153 Sup 0002 SpanishDocumento20 páginasIjgos153 Sup 0002 SpanishFabio VielmaD ́JAún no hay calificaciones
- Principios Básicos Del Ultrasonido-IDocumento20 páginasPrincipios Básicos Del Ultrasonido-IsaloAún no hay calificaciones
- Diseño Práctico De Cimentaciones Sujetas a Vibración Producida Por MaquinariaDe EverandDiseño Práctico De Cimentaciones Sujetas a Vibración Producida Por MaquinariaAún no hay calificaciones
- Histograma de imagen: Revelando conocimientos visuales, explorando las profundidades de los histogramas de imágenes en visión por computadoraDe EverandHistograma de imagen: Revelando conocimientos visuales, explorando las profundidades de los histogramas de imágenes en visión por computadoraAún no hay calificaciones
- Herramientas de análisis para la estabilidad estática postural: Caso de aplicación: personas con amputación transtibialDe EverandHerramientas de análisis para la estabilidad estática postural: Caso de aplicación: personas con amputación transtibialAún no hay calificaciones
- Ultrasonido pulmonar focalizado: Serie Ultrasonido focalizado en urgencias y cuidado críticoDe EverandUltrasonido pulmonar focalizado: Serie Ultrasonido focalizado en urgencias y cuidado críticoAún no hay calificaciones
- Fundamentos PETDocumento13 páginasFundamentos PETMegatrón Sephiroth Smith WeskerAún no hay calificaciones
- Blindajes IaeaDocumento87 páginasBlindajes IaeaMegatrón Sephiroth Smith WeskerAún no hay calificaciones
- Pulso CuadradoDocumento16 páginasPulso CuadradoMegatrón Sephiroth Smith WeskerAún no hay calificaciones
- Labfnp - Espctroscopía Con Detector NaI (TL)Documento53 páginasLabfnp - Espctroscopía Con Detector NaI (TL)Megatrón Sephiroth Smith WeskerAún no hay calificaciones