Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Guía 1 Aparatos Reproductores y Primera Semana de Desarrollo
Cargado por
cocor66170 calificaciones0% encontró este documento útil (0 votos)
3 vistas11 páginasTítulo original
Guía_1_Aparatos_reproductores_y_primera_semana_de_desarrollo
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
3 vistas11 páginasGuía 1 Aparatos Reproductores y Primera Semana de Desarrollo
Cargado por
cocor6617Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 11
Embriología
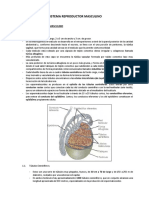
-Aparato Reproductor Masculino:
Conductos intratesticulares:
Tubos rectos: están en la región posterior del testículo, por donde
salen los gametos una vez formados.
Red testicular: conductillos revestidos por epitelio cuboide simple,
están dentro del engrosamiento de la albugínea (mediastino o cuerpo
de highmore)
Conductos eferentes: 10-15, epitelio de células cúbicas y ciliadas.
Salen y penetran en la región cefálica del epidídimo.
Túbulos seminíferos: son pequeños y se encargar de producir
espermatozoides.
Lobulillos testiculares: compartimientos en los que se divide el
testículo, separados por invaginación de la albugínea, formando
septas o tabiques testiculares.
Conductos extratesticulares:
Epidídimo: conducto revestido internamente por epitelio
pseudoestratificado ciliado, mide 6m. Función: almacenar y
maduras espermatozoides.
Conducto deferente: tubo grueso de paredes rectas, revestido
internamente por epitelio pseudoestratificado prismático con
estereocilios. Se dirige a la uretra prostática. Función: contraer
sus músculos para expulsar los espermatozoides.
Conducto eyaculador: son 2, porque se unen la ampolla del
conducto deferente y la vesícula seminal. Esté en la poción
intraprostática y distal del conducto deferente. Función: conducir
a la uretra la esperma.
Gametogénesis:
Con el nombre de gametogénesis se agrupan los procesos que llevan a la
formación de los espermatozoides (espermatogénesis) y del óvulo
(ovogénesis). En la especie humana las células somáticas poseen 46
cromosomas (2 juegos homólogos de 23 cromosomas cada uno), estas células
diploides se dividen por mitosis y cada división genera 2 células hijas
también diploides, en el testículo y el ovario el resultado de la división de
algunas células diploides es diferente ya que se dividen por meiosis. Este
proceso de meiosis incluye 2 divisiones sucesivas y da origen a los gametos
definidos como células haploides porque solo contiene un solo juego de 23
cromosomas.
-Espermatogénesis (Gametogénesis Masculina): proceso que comienza en
la pubertad y comprende los fenómenos que permiten la transformación de
las espermatogonias en espermatozoides (dura 64 días)
Células germinales primordiales células madres de las espermatogonias,
se dividen en nuevas células espermatogonias tipo A, a través de un
número limitado de divisiones mitóticas que en su última división forman un
clon de células espermatogonias tipo B, que por mitosis se transforman
en espermatocitos primarios (diploides), entran en profase prolongada
y finaliza la meiosis I transformándose en espermatocitos secundarios
(haploides), en la meiosis II éstas se transforman en espermátides
(haploides) y por espermiogénesis en espermatozoides.
-Espermiogénesis: serie de cambios que sufren los espermátides para su
transformación en espermatozoides.
-Cambios:
Formación del acrosoma: se extiende sobre la mitad de la superficie
del núcleo y contiene enzimas que facilitan la penetración del ovocito
y de sus capas durante la fecundación.
Condensación del núcleo.
Formación del cuello, pieza intermedia y cola.
Eliminación de la mayor parte del citoplasma.
-Partes del espermatozoide:
Complejo de Golgi (produce la vesícula acrosómica, se moviliza al
núcleo cubriéndola, forma el casquete acrosómico)
2 centriolos que se movilizan (uno forma el flagelo y el otro emigra
para formar el anillo en torno a la cola)
Citoplasma (se desplaza cubriendo al flagelo parcialmente)
Mitocondrias (se dirige al flagelo, se disponen alrededor de la cola en
forma de espiral para formar la pieza intermedia y brindan energía
para que el flagelo se mueva)
Núcleo (se desplaza en forma de almendra)
-Función de las enzimas presentes en el acrosoma: hialuronidasa,
fosfatasa ácida, neuraminidasa y proteasa: facilitan la fertilización porque
separan las células de la coronan radiada y digieren la zona pelúcida.
-Reacción acrosómica: proceso de lisis de la membrana acrosómica poco
antes de la fecundación, es decir, ocurre inmediatamente después de la
unión con la zona pelúcida, con liberación de sus enzimas acrosina y tripsina
necesarias para digerirla.
-Células de sertoli: alargadas de forma piramidal, unidas a la membrana
basal y sostienen a los espermatozoides. Función: nutrición, sostén, soporte
y protección, ayuda a liberar espermatozoides maduros, produce hormona
liberadora de andrógenos, fagocita si hay liberación de segmentos
citoplasmáticos, sirve de barrera evitando que macromoléculas afecten la
línea espermatogénica.
-Células de Leydig (intersticiales): forma redondeada o poligonal,
aparecen después de la pubertad, están en el tejido intersticial entre los
túbulos seminíferos Función: producir testosterona.
-Volumen, características e importancia de los componentes del semen:
El volumen usual del semen por eyaculación es alrededor 2 a 3 ml o más. La
esperma constituye el aproximadamente 10% de volumen del semen.
El 46 a 80 % del líquido es producido por las vesículas seminales.
El 13 a 33 % por la próstata.
El 5 por ciento de los testículos y del epidídimo.
El 2-5 % por las vesículas bulbo-uretrales y uretrales.
El rango normal de la esperma en muestras del semen es 20 millones/ml o
más (si es menos se habla de infertilidad) y una cuenta total de 40 millones
o más. El pH debe ser entre 7,2 a 7,8. Éste es el pH normal del cuerpo. Si el
pH es más inferior de 7,2, puede significar que hay poco recuentos de
espermatozoides o malformaciones del espermatozoide. Si el pH está
encima de 7,8 puede indicar infección de vías urinarias.
-Diferencias:
Espermatogénesis Espermiogénesis
Proceso de desarrollo de los Proceso de transformación de los
espermatozoides. espermátides en espermatozoides.
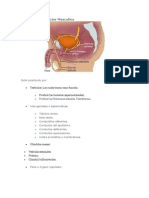
-Aparato Reproductor Femenino:
Genitales externos: vulva, labio mayor y menor, orificio uretral y clítoris.
Genitales internos:
Ovario: superficie revestida de epitelio simple cúbico en su mayoría
y en algunas áreas es pavimentoso. Posee una Región medular (tiene
muchos vasos sanguíneos y cantidad regular de tejido conjuntivo laxo)
y una Región cortical (tiene muchos folículos ováricos que sostiene al
ovocito y su estroma tiene células fusiformes conjuntivas).
-Nota: no hay límites precisos entre estas regiones
Trompas uterinas (Falopio): tubo músculo-membranoso de gran
movilidad. Epitelio cilíndrico simple ciliado, los cilios ayudan a que el
ovocito se transporte hacia el útero y dificulta el paso de
microorganismos del útero a la cavidad peritoneal. Mide 12cm de
largo, aprox.
-Segmentos:
Posición intramural (está en el interior de la pared uterina)
Itsmo (formado por el tercio de la trompa adyacente al útero)
Ampolla (aquí ocurre la fecundación, se diferencia del itsmo por ser
más ancha)
Infundíbulo (forma de embudo, está cerca del ovario, su extremidad
libre es la más ancha y presenta las fimbrias)
Útero: forma de pera, el cuerpo es su porción dilatada (su parte
superior es el fondo del útero y la parte inferior cilíndrica que se
abre en la vagina, cérvix o cuello uterino)
-Capas:
Perimetrio (puede ser seroso: tejido conjuntivo y mesotelio o
adventicia: tejido conjuntivo... esto es según la región del órgano
considerada)
Miometrio (capa más gruesa, formada por haces de fibras musculares
lisas, separadas por tejido conjuntivo), estos haces forman 3 capas
de límites imprecisos: stratum submucosum, vascularum y
subserosum.
Endometrio (capa interna delgada, tiene epitelio y lámina propia que
contienen glándulas tubulosas simples) Capas: Funcional: tiene una
capa compacta delgada, tiene tejido conjuntivo densamente
empaquetado alrededor del cuello de las glándulas uterinas. Y una
capa esponjosa delgada, tiene tejido conjuntivo edematoso que
contiene los cuerpos dilatados de las glándulas endometriales; ambas
capas se desintegran y eliminan durante la menstruación y después
del parto. Basal: no se desprende en la menstruación.
-Ovogénesis:
Prenatal (las células germinativas primordiales están en la pared del saco
vitelino definitivo, justo en el endodermo, se originan de los ovocitos,
provienen del epiblasto en la 2da semana y gran parte de la 4ta, se meten
dentro del embrión justo donde se están desarrollando las gónadas, se
introducen en las crestas gonadales y se transforman en ovocitos, estas
células por mitosis se transforman en ovogonios y este al dividirse forma el
ovocito primario el cual es igual a una célula somática o una del cuerpo, este
se divide por meiosis y se detiene en profase en etapa de diploteno). Luego
de esto, empieza la Adición Reduccional (proceso donde se comparten los
cromosomas o carga genética) allí se estanca y continúa el desarrollo fetal y
se pueden mantener hasta finales de la etapa reproductiva (40-50 años,
aproximadamente). Para el momento del nacimiento los ovocitos se
encuentran en período de diploteno rodeados por una capa de células planas
lo que constituye un folículo primordial. Se estima que el número de ovocitos
primarios al nacimiento varía de 700.000 a 2.000.000, durante la infancia la
mayoría de estos ovocitos se vuelven atrésicos y solo 400.000 están
presentes al momento de la pubertad y algo menos de 500 llegaran a ser
ovulados
Postnatal (en la pubertad las hormonas gonadotrofinas (fsh y lh) producidas
en la hipófisis comienzan a actuar en las gónadas y ovarios, estimulando el
crecimiento y diferenciación de los folículos primordiales). En el diencéfalo
hay una zona llamada hipotálamo que produce hormonas de liberación que
actúan en la hipófisis, estas hormonas van a un sector llamado “par distalis,
lóbulo anterior o adenohipófisis” y así se desencadena la liberación de fsh y
lh.
-FSH actúa en los fol. Primordiales y el ovocito. Los hace madurar para
que se elimine durante la ovulación.
-LH hace que el fol. Maduro se rompa y libere al ovocito secundario
atrapado en las fimbrias de la trompa uterina, para ser llevado a la ampolla.
-Nota: el ovocito secundario se detiene en la 2da metafase y continúa en
anafase y telofase, solo si este es fecundado.
-Resultados de la ovogénesis: ovocito fecundado y 3 cuerpos polares.
-Foliculogénesis: proceso de maduración del folículo ovárico, formado por
células de la granulosa que rodea al ovocito. Se inicia en la vida fetal y
continúa en la pubertad y es donde se da la ovogénesis.
-Tipos de folículos:
Fol. Primordiales: constan de una monocapa celular que tiene de 4-8
células de la granulosa, fusiformes o alargadas.
Fol. Primarios: constan de una capa celular estratificada que rodea
al ovocito, sus células de la granulosa, de forma cuboidal.
Fol. Secundarios (antral/ De Graff): son antrales, de gran tamaño.
Tienen varias capas de células de la granulosa y son los que llegan a la
ovulación.
Fol. Pre-Ovulatorio.
Atresia folicular: proceso degenerativo de los folículos, se da a medida
que se va desarrollando el feto. En el momento del nacimiento hay de
700mil-2millones de fol. Primordiales en ovarios de una recién nacida.
Continúa la atresia en la vida postnatal, en la pubertad tiene 400mil fol.
Primordiales que tiene un ovocito primario en profase I, diploteno.
-Ciclo ovárico:
Fase proliferativa (ocurre después de la fase menstrual y dura 10
días. Del día 5-14, coincide con el desarrollo de los folículos y la
producción de estrógeno)
Fase secretora o progestacional (dura 14días, luego, se desprende
el endometrio. Inicia luego de la ovulación y depende de la formación
del cuerpo lúteo). Secreta progesterona.
Fase menstrual: dura de 1-4días, se desprende la capa funcional del
endometrio quedando solo la basal. Participa estrógeno y
progesterona.
1ra Semana.
Por definición la fecundación es la unión de los gametos: masculino
(espermatozoide) y femenino (ovocito), para formar una nueva célula Tema
III llamada cigoto y esto marca el inicio del desarrollo embrionario, es
decir la vida de un nuevo individuo. El proceso de fecundación requiere de
aproximadamente 24 horas, después de la ovocitación luego envejece y
muere. En consecuencia la fecundación debe producirse forzosamente
dentro de ese lapso, por su parte los espermatozoides sobreviven dentro
del aparato genital femenino entre 24 y 72 horas. Cuando los
espermatozoides abandonan el testículo son inmóviles y no están totalmente
diferenciados, de modo que no pueden fecundar el ovocito, terminan de
diferenciarse al cabo de 2 procesos biológicos adicionales llamados
maduración y capacitación, el primero ocurre en el epidídimo y el segundo en
el sistema genital femenino
-Fecundación: fenómeno en donde se fusionan los gametos masculino y
femenino. Tiene lugar (frecuentemente) en la región de la ampolla de las
trompas uterinas.
El movimiento de los espermatozoides desde el cuello uterino hacia las
trompas es de 2 a 7 horas y depende de:
Su propia propulsión.
Podría ser ayudado por los fluidos generado por los cilios.
-Capacitación de los espermatozoides: período de acondicionamiento del
aparato genital femenino que dura 7 horas, aprox. Y se debe a la interacción
epitelial entre el espermatozoide y la mucosa superficial de la trompa.
Aunque basta un solo espermatozoide para consumar la fecundación,
con el eyaculado normalmente se depositan en la vagina aproximadamente
350.000.000. Este exceso es imprescindible, debido a que muchos
espermatozoides quedan en el camino atrapados por barreras físicas (el
moco del cuello uterino y la unión útero-tubárica y movimientos de los cilios
de las trompas), o son destruido por la acidez de la vagina. En consecuencia,
los espermatozoides que llegan a las cercanías del ovocito terminan siendo
relativamente pocos. Una vez que toma contacto con la corona radiada, cada
espermatozoide con su acrosoma intacto trata de alcanzar la membrana
pelúcida avanzando entre las células foliculares con la ayuda de los
movimientos de hiperactivación el cual produce barrido de células de la
corona radiada (algunos autores refieren que probablemente este
mecanismo actúa como un filtro selectivo para que lleguen a la membrana
pelúcida solo los espermatozoides más actos), y pequeñas cantidades de
hialuronidasa que lleva en su membrana plasmática, que les permite
construir una especie de túnel en el ácido hialurónica que une a las células
foliculares que rodean al ovocito II. El ovocito y los espermatozoides se
desplazan, el primero hacia el útero y los segundos hacia la trompa uterina.
Al encontrarse en la ampolla tubárica, inicia la fecundación.
-Fases de la fecundación:
Fase I. Penetración de la corona radiada: las células foliculares de
la corona radiada y la zona pelúcida son penetradas gracias a la
hialuronidasa liberada por el espermatozoide, las enzimas de la
mucosa tubárica y los movimientos de la cola del espermatozoide.
Fase II. Penetración de la zona pelúcida: ésta es una capa de
glucoproteínas, facilita y mantiene la unión del espermatozoide (a
través de la ZP3) e induce la reacción acrosómica. Éste la atraviesa y
entra en contacto con la membrana plasmática del ovocito. Luego de
esto la zona pelúcida presenta un cambio llamado Reacción de zona:
son cambios en sus propiedades, se hace impermeable gracias a la
liberación de las enzimas lisosómicas de los gránulos corticales que
están junto a la membrana plasmática del ovocito. Esto impide el paso
de otros espermatozoides.
Fase III. Fusión de las membranas celulares del ovocito y
espermatozoide: su adhesión inicial ocurre por la interacción de
integrinas de ovocito y sus ligandos y desintegrinas del
espermatozoide y así se fusiona la membrana plasmática del ovocito y
la membrana que cubre la región posterior de la cabeza del
espermatozoide. En humanos: cabeza y cola penetran el citoplasma
del ovocito, pero la membrana citoplasmática queda sobre la
superficie del ovocito.
-Cambios luego de esta fase:
a) reacciones corticales y de zona.
b) reanudación y finalización de la 2da división meiótica (esto pasa
inmediatamente al paso del espermatozoide al ovocito, el 2do cuerpo polar
casi no recibe citoplasma, la otra célula hija es el ovocito definitivo, sus
cromosomas 22 + X se disponen en el núcleo vesicular o pronúcleo femenino).
c) activación metabólica del cigoto (formación del pronúcleo femenino y
masculino. Al éstos fusionarse en una agregación diploide sencilla de
cromosomas, la ovótida se convierte en cigoto y sus cromosomas se
organizan en un huso de segmentación, como preparación para la
segmentación del cigoto).
-Resultados de la fecundación:
Reinicio y finalización de Meiosis 2 femenina, obteniéndose: 1
ovocito maduro y 3 cuerpos polares.
Restablecimiento del nro. diploide de cromosomas (46)
Determinación del sexo cromosómico (espermatozoide con
cromosoma X: embrión femenino. Con cromosoma Y: embrión
masculino)
Inicio de la segmentación (activación de la ovótida)
Variabilidad de la especie (por la mezcla de cromosomas maternos
y paternos)
-Segmentación: cuando el cigoto llega al periodo bicelular o estadío de 2
células pasa por una serie de divisiones mitóticas que produce un incremento
del número de células y así se van haciendo más pequeñas para llamarse
Blastómeros. Hasta la etapa de 8 células están agrupadas de forma laxa.
Después de la 3ra segmentación hay un contacto máximo entre las
blastómeras y se compactan formando una esfera de células que están
unidas estrechamente.
Mórula: se forma a los 3 días de fecundación, ocurre una nueva división de
las células del embrión compactado (16 células) .
-Blastocisto 5to día:
Cavidad del blatocisto o blastocele (espacio lleno de líquido que
aparece en la mórula poco después que entra en el útero, aprox. 4
días después de la fecundación. Este líquido pasa de la cavidad
uterina a través de la zona pelúcida). El líquido aumenta y los
blastómeros se separan en 2 partes:
Trofoblasto (capa delgada de células externas que origina la parte
embrionaria de la placenta, aporta nutrición)
Embrioblasto (grupo de blastómeros centrales o masa celular interna,
es el primordio del embrión)
-Notas:
30 hrs de fecundación hay 2 blastómeros.
3 días (72 hrs) se forma la mórula.
4to día cae la mórula en el útero y desaparece la zona pelúcida.
5to día se forma el blastocisto.
6to día inicia la implantación, el blastocisto se pega a la pared del
endometrio, el cual luego de la fecundación estará muy vascularizado,
con glándulas uterinas cargadas de glucógeno lo que hace que tenga
las mejores condiciones para que el blastocisto empiece el proceso
postfecundación (reacción decidual: cambios endometriales por la
adaptación de estos tejidos para la implantación, sus células se
hinchan y se llaman células deciduales)
Ovótide: periodo en el que el pronúcleo femenino y masculino quedan
uno frente a otro en un muy corto periodo de tiempo (4h).
Singamia: los pronúcleos se acercan, pierden sus membranas
nucleares y se fusionan sus cromosomas
Anfimixis: Posterior a la condensación de cromosomas maternos y
paternos y la formación del cigoto, estos cromosomas se ubican en el
plano ecuatorial para empezar las divisiones mitóticas.
También podría gustarte
- Histología y Embrología del Sitema NerviosoDe EverandHistología y Embrología del Sitema NerviosoCalificación: 4 de 5 estrellas4/5 (4)
- Clase Histologia MasculinaDocumento59 páginasClase Histologia MasculinaJorge Enrique Vera SagásteguiAún no hay calificaciones
- Reproductor Femenino (Histología y Anatomía)Documento9 páginasReproductor Femenino (Histología y Anatomía)JatnielAún no hay calificaciones
- Reproducción en El MachoDocumento7 páginasReproducción en El Machoestudiante veterinarioAún no hay calificaciones
- Compendio de Sistemas Cuerpo Humano Tomo 2Documento27 páginasCompendio de Sistemas Cuerpo Humano Tomo 2MarioAlejandroColliAún no hay calificaciones
- Histologia Aparato Genital MasculinoDocumento5 páginasHistologia Aparato Genital Masculinocheveloso100% (2)
- Sistema Reproductor MasculinoDocumento18 páginasSistema Reproductor MasculinoRosa ArrietaAún no hay calificaciones
- Fecundación - Desarrollo EmbrionarioDocumento5 páginasFecundación - Desarrollo EmbrionarioJaime SanchezAún no hay calificaciones
- Semana 15 EspermatogenesisDocumento33 páginasSemana 15 EspermatogenesisBoris AliagaAún no hay calificaciones
- Aparato Reproductor Del MachoDocumento6 páginasAparato Reproductor Del MachoSalomé ChavesAún no hay calificaciones
- 2.2) Masculino PDFDocumento6 páginas2.2) Masculino PDFGiaan OrtizAún no hay calificaciones
- ArmDocumento10 páginasArmLuis PomaAún no hay calificaciones
- AP - Reproductor MasculinoDocumento12 páginasAP - Reproductor MasculinoantonellamartAún no hay calificaciones
- Apuntes de EmbriologíaDocumento72 páginasApuntes de EmbriologíaReynaldo GonzálezAún no hay calificaciones
- Histologia Del Aparato Reproductor Masculino, Ajustado.Documento6 páginasHistologia Del Aparato Reproductor Masculino, Ajustado.johana fernandezAún no hay calificaciones
- Temario 2do ParcialDocumento21 páginasTemario 2do ParcialCelia VillagranaAún no hay calificaciones
- Histología Reproductor MasculinoDocumento8 páginasHistología Reproductor MasculinoJulio AlcántaraAún no hay calificaciones
- 9 SpermatogramaDocumento48 páginas9 SpermatogramaEver Andres Zegarra CandiottiAún no hay calificaciones
- Taller Del Sistema Reproductor FemeninoDocumento10 páginasTaller Del Sistema Reproductor FemeninoLeanny AlvaradoAún no hay calificaciones
- Ciclo Sexual y GametogénesisDocumento5 páginasCiclo Sexual y GametogénesisSofía GilibertiAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento68 páginasAparato Reproductor MasculinoAnalú ViteAún no hay calificaciones
- 01 Aparato ReproductorDocumento52 páginas01 Aparato ReproductorJoyce García0% (1)
- Histologia Del TesticuloDocumento20 páginasHistologia Del TesticuloHugo Richard Flores ContrerasAún no hay calificaciones
- Repro MascDocumento9 páginasRepro MascTadeo ObandoAún no hay calificaciones
- Preguntas EmbriologíaDocumento10 páginasPreguntas EmbriologíaFederico FinocchiettiAún no hay calificaciones
- Histologia Aparato Reproductor MasculinoDocumento39 páginasHistologia Aparato Reproductor MasculinoCarlosAún no hay calificaciones
- HISTO - Clase 16 APARATO REPRODUCTOR MASC Y FEM - ODON PDFDocumento38 páginasHISTO - Clase 16 APARATO REPRODUCTOR MASC Y FEM - ODON PDFBárbara VivarAún no hay calificaciones
- Embio P3Documento14 páginasEmbio P3ERIKA VALERIA YAR NAULAAún no hay calificaciones
- PRACTICA Liquido SeminalDocumento25 páginasPRACTICA Liquido SeminalJesus Laguna Jacome0% (1)
- Tema 1. Bloque 2. AP. Reproductor Del MachoDocumento9 páginasTema 1. Bloque 2. AP. Reproductor Del MachoJulia Cervera NavarroAún no hay calificaciones
- Aparato Reproductor Masculino 1Documento8 páginasAparato Reproductor Masculino 1malubonfigliAún no hay calificaciones
- DIFERENCIACION GONADAL, ANATOMIA TESTICULAR, ESPERMATOGENESIS Y ENDOCRINOLOGIA TESTICULAR - PPT 2020Documento61 páginasDIFERENCIACION GONADAL, ANATOMIA TESTICULAR, ESPERMATOGENESIS Y ENDOCRINOLOGIA TESTICULAR - PPT 2020Sefora PretellAún no hay calificaciones
- Reproduccion Humana para Quinto de SecundariaDocumento10 páginasReproduccion Humana para Quinto de SecundariaJulieth CamejAún no hay calificaciones
- Aparato Reproductor Del Macho (Histología-Bartolo)Documento13 páginasAparato Reproductor Del Macho (Histología-Bartolo)Jesus RodríguezAún no hay calificaciones
- Aparato Genital Femenino, Glandula Mamaria, PlacentaDocumento18 páginasAparato Genital Femenino, Glandula Mamaria, Placentajheyner lorantAún no hay calificaciones
- TesticuloDocumento35 páginasTesticuloLaura Angelica de PerezAún no hay calificaciones
- Cuestionario 10Documento4 páginasCuestionario 10eduardo100% (1)
- Histología de Órganos Reproductores MasculinosDocumento13 páginasHistología de Órganos Reproductores MasculinosCesar Alberto Alzate SantaAún no hay calificaciones
- Medicina Veterinaria y ZootecniaDocumento13 páginasMedicina Veterinaria y ZootecniaJOAN SEBASTIAN VARGAS MENDOZAAún no hay calificaciones
- Sistema Genital MasculinoDocumento42 páginasSistema Genital MasculinoAxel VázquezAún no hay calificaciones
- Cuestionario Aparato Reproductor Femenino y MaculinoDocumento10 páginasCuestionario Aparato Reproductor Femenino y MaculinoDaniel RiveraAún no hay calificaciones
- Sistema Reproductor FemeninoDocumento78 páginasSistema Reproductor FemeninoIVONXYNAún no hay calificaciones
- Masculoino K PDFDocumento18 páginasMasculoino K PDFKimberly ReyesAún no hay calificaciones
- S. R. MasculinoDocumento37 páginasS. R. MasculinoErgueta Villarroel MelissaAún no hay calificaciones
- Sistema Genital FemeninoDocumento61 páginasSistema Genital FemeninoPeterson GonçalvesAún no hay calificaciones
- Apuntes Anatomía (24 Pag.) .Documento24 páginasApuntes Anatomía (24 Pag.) .JosefaAún no hay calificaciones
- Sitema Reproductor MasculinoDocumento16 páginasSitema Reproductor MasculinoJesus Mollinedo mrenoAún no hay calificaciones
- Sistema Reproductor MasculinoDocumento135 páginasSistema Reproductor MasculinoPaola Azucena SalasAún no hay calificaciones
- ReproductoresDocumento28 páginasReproductoresAylen KesslerAún no hay calificaciones
- Histologia ApuntesDocumento19 páginasHistologia ApuntesVanesa CorreaAún no hay calificaciones
- Notas Del Sistema Reproductor Masculino PDFDocumento4 páginasNotas Del Sistema Reproductor Masculino PDFBarreto AnyetvisAún no hay calificaciones
- Aparato Genital Masculino y Femenino.....Documento6 páginasAparato Genital Masculino y Femenino.....FARITT FERNANDEZ HURTADOAún no hay calificaciones
- Copia de Copia de Documento A4 Portada Propuesta Proyecto Minimalista Violeta PDFDocumento13 páginasCopia de Copia de Documento A4 Portada Propuesta Proyecto Minimalista Violeta PDFEstephany CBAún no hay calificaciones
- Temas 5, 6, 7 y 8Documento17 páginasTemas 5, 6, 7 y 8InesAún no hay calificaciones
- Histología Aparato Reproductor MasculinoDocumento6 páginasHistología Aparato Reproductor MasculinoEmilia Sagripanti gomezAún no hay calificaciones
- Gametogénesis I y IIDocumento19 páginasGametogénesis I y IINotnow MaybelaterAún no hay calificaciones
- EmbrioDocumento231 páginasEmbrioOmar C. RodríguezAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento15 páginasAparato Reproductor MasculinoMaritza Lobos HernandezAún no hay calificaciones
- FUNCIONES REPRODUCTORAS Y HORMONALES MASCULINAS ResumenDocumento9 páginasFUNCIONES REPRODUCTORAS Y HORMONALES MASCULINAS ResumenIvettPaolaSamaniegoAún no hay calificaciones
- IVº Medio B - GuÍa Reproducción Humana IDocumento11 páginasIVº Medio B - GuÍa Reproducción Humana IRubén Godoy CisternasAún no hay calificaciones
- Seminario #01. Sistema Sexual Masculino Órganos Sexuales Masculinos. EspérmatogénesisDocumento12 páginasSeminario #01. Sistema Sexual Masculino Órganos Sexuales Masculinos. EspérmatogénesiserikayakeAún no hay calificaciones
- Resumen 1era Semana Embriologia Langman ResumenDocumento12 páginasResumen 1era Semana Embriologia Langman ResumenhongdanAún no hay calificaciones
- Introducción A La EmbriologíaDocumento36 páginasIntroducción A La EmbriologíaChristopher Barrionuevo GuevaraAún no hay calificaciones
- División de Ciencias BásicasDocumento2 páginasDivisión de Ciencias BásicasManuel Rico100% (2)
- Desarrollo VellosidadesDocumento9 páginasDesarrollo VellosidadesMagic_OverAún no hay calificaciones
- El Estatuto Del Embrión HumanoDocumento50 páginasEl Estatuto Del Embrión Humanobritney moriano100% (1)
- Desarrollo Embrionario y Fetal HumanoDocumento5 páginasDesarrollo Embrionario y Fetal Humanopaola carolina liscano gudiñoAún no hay calificaciones
- Cienciaa EspermatogenesisDocumento2 páginasCienciaa EspermatogenesisAyleen MarinAún no hay calificaciones
- Caso Clinico EmbrioDocumento5 páginasCaso Clinico Embriovkrpj6yvqyAún no hay calificaciones
- Ontogenesis Act3Documento8 páginasOntogenesis Act3Viridiana MadridAún no hay calificaciones
- GUIA 1 Gametogénesis Practica n1Documento7 páginasGUIA 1 Gametogénesis Practica n1dome hurtadoAún no hay calificaciones
- Derivados de La Capa Germinal EctodérmicaDocumento3 páginasDerivados de La Capa Germinal EctodérmicaMILENE SOAN GARCIA VASQUEZAún no hay calificaciones
- Apuntes EmbriologíaDocumento27 páginasApuntes EmbriologíaKarReséndizAún no hay calificaciones
- A7 EmbriologiaDocumento8 páginasA7 EmbriologiaJose LuisAún no hay calificaciones
- Desarrollo Erizo de MarDocumento11 páginasDesarrollo Erizo de MarJohan LargoAún no hay calificaciones
- Diferencia CelularDocumento2 páginasDiferencia Celularynes100% (3)
- Reproduccion HumanaDocumento11 páginasReproduccion HumanaRosa Danilsa Amezquita PerezAún no hay calificaciones
- Desarrollo EmbrionarioDocumento7 páginasDesarrollo EmbrionarioMary Susana ChavezAún no hay calificaciones
- EmbriologiaDocumento8 páginasEmbriologiavictorAún no hay calificaciones
- Fecundación y Desarrollo EmbrionarioDocumento20 páginasFecundación y Desarrollo EmbrionarioCami GoldAún no hay calificaciones
- Embarazo Normal 2Documento16 páginasEmbarazo Normal 2Chavez SharonAún no hay calificaciones
- GametogenesisDocumento3 páginasGametogenesisajrbrugesAún no hay calificaciones
- Reproduccion y DesarrolloDocumento10 páginasReproduccion y DesarrollonatAún no hay calificaciones
- 8 Desarrollo EmbrionarioDocumento14 páginas8 Desarrollo Embrionarioanghie123Aún no hay calificaciones
- FICHA DE TRABAJO2 OvogénesisDocumento2 páginasFICHA DE TRABAJO2 OvogénesisMayra Milagros Hernandez RamosAún no hay calificaciones
- Embriologia Power TerminadoDocumento24 páginasEmbriologia Power TerminadofranciscaAún no hay calificaciones
- Ensayo Diferencia de Las Gametogenesis Femenina y Masculina-Braulio García RamírezDocumento9 páginasEnsayo Diferencia de Las Gametogenesis Femenina y Masculina-Braulio García Ramírezbrauliogr.19Aún no hay calificaciones
- Fases de La Fecundación y Su ImportanciaDocumento4 páginasFases de La Fecundación y Su Importanciakevin vivas100% (1)
- Fecundación y Primera SemanaDocumento12 páginasFecundación y Primera SemanaNella Alejandra Trujillo AlbinoAún no hay calificaciones
- Capítulo 1 - Etapas Del DesarrolloDocumento1 páginaCapítulo 1 - Etapas Del DesarrolloCamila Moroso VelascoAún no hay calificaciones