Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Tratado de Pie Diabetico PDF
Tratado de Pie Diabetico PDF
Cargado por
marinita182Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Tratado de Pie Diabetico PDF
Tratado de Pie Diabetico PDF
Cargado por
marinita182Copyright:
Formatos disponibles
TRATADO DE
PI E DI ABTI CO
J. Marinel.lo Roura
JI. Blanes Momp
JR. Escudero Rodrguez
V. Ibez Esquembre
J. Rodrguez Olay
TRATADO DE PIE DIABTICO
2
J.Marinel.lo Roura, I.Blanes Momp, JR Escudero Rodrguez, V. Ibez Esquembre, J.Rodrguez Olay
Coordinador: J.Marinel.lo Roura
Editado por el Centro de Documentacin del Grupo Esteve
Coordinacin editorial:
Jarpyo Editores
Antonio Lpez Aguado,4
telf. (91) 314 43 38 314 44 58
e. mail: editorial@jarpyo.es
28029 Madrid
I.S.B.N. 84-88992-77-7
Depsito Legal:
Reservados todos los derechos de edicin. Se prohbe la reproduccin total o parcial de los artculos, material foto-
grfico, dibujos o cuadros contenidos en el presente libro, ya sea por medio mecnico, de fotocopia o sistema de
grabacin, sin la autorizacin por escrito de los titulares del Copyright.
Impreso en Espaa
lvarez Fernndez, J
Angiologa y Ciruga Vascular
Hospital Central de Asturias
Oviedo
Barrio Medrano, JL
Unidad de Enfermedades Infecciosas
Hospital de la Sta. Creu y S. Pau
Barcelona
Blanes Momp, JI
Angiologa y Ciruga Vascular
Hospital Dr. Peset Aleixandre
Valencia
Carreo vila, P
Angiologa y Cirugia Vascular
Hospital de Matar
Barcelona
Carreo Morrondo, J
Angiologa y Ciruga Vascular
Hospital Central de Asturias
Oviedo
Escudero Rodrguez, JR
Angiologa y Ciruga Vascular
Hospital Sta. Creu y S. Pau
Barcelona
Estadella Riu, B
Angiologa y Ciruga Vascular
Hospital de Matar
Barcelona
Fernndez Fernndez, I
Medicina Familiar
Centro de Salud de Camas
Sevilla
Garca Montes, I
Rehabilitacin
Clnica La Salud
Almera
Gimnez Arnau, AM
Dermatologa
Hospital del Mar
Barcelona
Gomar Sancho, F
Ciruga Ortopdica y Traumatologa
Hospital Clnico Universitario
Valencia
Hernndez Mijares, A
Endocrinologa
Hospital Dr. Peset Aleixandre
Valencia
Ibez Esquembre, V
Angiologa y Ciruga Vascular
Hospital Virgen del Mar
Almera
Llaneza Coto, J
Angiologa y Ciruga Vascular
Hospital Central de Asturias
Oviedo
Lluch Verd, I
Endocrinologa y Nutricin
Hospital Dr. Peset Aleixandre
Valencia
Marinel.lo Roura, J
Angiologa y Ciruga Vascular
Hospital de Matar
Barcelona
Martn Manzano, JL
Medicina Familiar
Centro de Salud Salvador Caballero
Granada
Morillas Ario, C
Endocrinologa y Nutricin
Hospital Dr. Peset Aleixandre
Valencia
Nogueira Coito, JM
Microbiologa
Hospital Dr. Peset Aleixandre
Valencia
Ortiz Monzn, E
Angiologa y Ciruga Vascular
Hospital Dr. Peset Aleixandre
Valencia
AUTORES
3
Autores:
Padros Snchez, C
Podologa
Universidad Central
Barcelona
Pou Torell, JM
Endocrinologa y Nutricin
Hospital Sta. Creu y S. Pau
Riambau Alonso,V
Angiologa y Ciruga Vascular
Hospital Clnico
Barcelona
Rodrguez Olay, J
Angiologa y Ciruga Vascular
Hospital Central de Asturias
Oviedo
Silvestre Muoz, A
Ciruga Ortopdica y Traumatologa
Hospital Clnico Universitario
Valencia
Vzquez Garijo, P
Medicina Familiar
Centro de Salud El Torrejn
Huelva
Zambudio Periago, R
Rehabilitacin
Hospital Universitario Virgen de las Nieves
Granada
TRATADO DE PIE DIABTICO
4
5
NDICE
ndice:
PRLOGO . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .7
CAPTULO I
Epidemiologa. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .11
V. Ibez, J . Marinel.lo
CAPTULO II
Fisiopatologa. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .19
J I. Blanes, I. Lluch, C. Morillas, J M. Nogueira, A. Hernndez
CAPTULO III
Etiopatogenia de pie diabtico. . . . . . . . . . . . . . . . . . . . . . . . . . .33
J I. Blanes, I. Lluch, C. Morillas, J M. Nogueira, A. Hernndez
CAPTULO IV
Clnica. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .43
J M. Pou, J I. Blanes, E. Ortiz
CAPTULO V
Lesiones cutneas asociadas al pie diabtico. . . . . . . . . . . . . . .59
AM. Gimnez, V. Riambau, J R. Escudero
CAPTULO VI
Procedimientos diagnsticos en el pie diabtico. . . . . . . . . . . .71
J . Marinel.lo, P. Carreo, B. Estadella
CAPTULO VII
Tratamiento mdico. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .85
J R. Escudero, J L. Barrio, J M. Pou
CAPTULO VIII
Tcnicas de revascularizacin en el pie diabtico. . . . . . . . . . . .99
J . Rodrguez, J . Llaneza
CAPTULO IX
Actuacin podolgica en la prevencin
y tratamiento del pie diabtico. . . . . . . . . . . . . . . . . . . . . . . . . .107
C. Padrs, J R. Escudero
CAPTULO X
Amputaciones en el pie diabtico. . . . . . . . . . . . . . . . . . . . . . . .129
J . Alvarez, J . Carreo, J . Rodrguez
CAPTULO XI
Ortesis, calzado y prtesis. . . . . . . . . . . . . . . . . . . . . . . . . . . . . .139
I. Garca, R. Zambudio
TRATADO DE PIE DIABTICO
6
CAPTULO XII
Ciruga ortopdica del pie diabtico. . . . . . . . . . . . . . . . . . . . . .155
A. Silvestre, F. Gomar
CAPTULO XIII
Estrategias de prevencin en
atencin primaria y hospitalaria. . . . . . . . . . . . . . . . . . . . . . . . .165
V. Ibez, J L. Martn, P. Vzquez,
I. Fernndez, J . Marinel.lo
BIBLIOGRAFA . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .187
ABREVIATURAS MS FRECUENTES . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .205
NDICE DE REFERENCIAS . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .207
9
Dedicatoria:
A los enfermos diabticos.
De ellos hemos aprendido
7
En juni o de 1999, con ocasi n del
Congreso Nacional de la Sociedad Espaola
de Angiologa y Ciruga Vascular, fue presen-
tada la primera edicin de este Tratado del
Pie Diabtico.
Como refera en su prlogo, era la
culminacin de un largo trabajo, que tuvo
su punto de partida con la elaboracin del
Documento de Consenso sobre Pie Diabtico
que la Sociedad Espaola de Angiologa y
Ciruga Vascular encarg a los editores de
esta obra en la primavera de 1995, y que fue
aprobado en el curso del Congreso Nacional
de 1997.
A los dos aos de su divulgacin, este
Tratado ha agotado su edicin inicial, y como
referente til que pretende ser, precisaba de
una actual i zaci n en determi nados
conceptos.
El inters que los angilogos y ciru-
janos vasculares venimos manifestando por
l a enti dad patol gi ca engl obada en el
concepto de "pie diabtico" deriva funda-
mentalmente de la gravedad de sus mani-
festaci ones cl ni cas, cuya expresi n fi nal ,
significada por la prdida parcial o total de
l a extremi dad, acontece en el mbi to de
nuestra prctica clnica.
Las lesiones que el enfermo diab-
tico puede llegar a desarrollar en sus extre-
mi dades i nferi ores a l o l argo del per odo
evolutivo de la enfermedad constituyen, sin
ni ngn ti po de di scusi n, uno de l os
problems asistenciales ms graves, tanto
desde el punto de vista personal, familiar y
socio-sanitario, en el inicio del siglo XXI, en
el contexto de una enfermedad como l a
diabetes mellitus de creciente incidencia y
prevalencia.
No obstante esta grave situacin, las
complicaciones que tienen su orgen en el
pie diabtico han acreditado amplias y reales
posi bi l i dades de reduci rse en aquel l os
mbitos sanitarios en que se han desarro-
l l ado y apl i cado con ri gor l as pautas de
prevencin.
Por tanto, y a criterio de los editores
de este Tratado, nicamente podr alcan-
zarse una inflexin en esta grave patologa
si todos los profesionales sanitarios nos impli-
camos en los protocolos diagnsticos y tera-
puticos, pero fundamentalmente en aque-
llos de prevencin primaria y secundaria.
Por este motivo, y conscientes de que
el abordaje coherente, integral y riguroso
del problema del pie diabtico slo puede
lograrse desde un enfoque multidisciplinario,
este Tratado rene l as aportaci ones de
expertos en neurol og a, endocri nol og a,
dermatologa, podologa, ortopedia, trau-
matologa, microbiologa, medicina familiar,
rehabilitacin y angiologa y ciruga vascular,
con la finalidad de que el lector tenga las
mximas garantas, con su lectura y consulta,
de conseguir una visin unitaria del problema
del pie diabtico.
Los objeti vos del Documento de
Consenso de l a Soci edad Espaol a de
Angiologa y Ciruga Vascular de junio de
1997 siguen hoy plenamente vigentes: incre-
mentar el porcentaje de enfermos diabticos
informados y conscientes de la eficacia de
l os protocol os de prevenci n y l ograr l a
reduccin de las lceras neurovasculares y
de la tasa de amputaciones.
Finalmente, una obra de esta comple-
jidad difcilmente se hubiera concretado sin
la colaboracin y compromiso de personas
PRLOGO
PRLOGO
e i nsti tuci ones a qui enes deseamos mani -
festar nuestro sincero reconocimiento y agra-
decimiento.
A los autores de cada uno de los cap-
tulos, de quienes resaltamos, entre otros, sus
conocimientos en la materia que desarrollan
y su esfuerzo de sntesis para soslayar la
reiteracin que, por la ntima relacin en la
mayora de los captulos y temticas tratadas,
pareca a priori difcilmente evitable.
A la Sociedad Espaola de Angiologa
y Ci rug a Vascul ar, que con su i ni ci ati va y
apoyo iniciales, hizo posible la formacin y
la tarea del Grupo de Consenso.
Al Dr. Gonal Lloveras, por su apoyo
incondicional.
Al Grupo Esteve, si n cuya deci di da
col aboraci n no hubi era si do posi bl e su
edicin.
TRATADO DE PIE DIABTICO
8
Dr. Josep Marinel.lo Roura
Coordinador
Barcelona, febrero de 2002.
1.- PREVALENCIA de la DIABETES
Las estimaciones de la Organizacin Mundial
de la Salud en referencia a la prevalencia de la
diabetes mellitus (DM) en el inicio del siglo XXI
la sitan en el 2,1% de la poblacin mundial. Es
decir, unos 125 millones de personas, de las que el
4% corresponden a la DM tipo I y el 96% a la DM
tipo II.
Dichos estudios, consideran que en el ao 2000
haba trece millones de personas diabticas en
Norteamrica y Canad; veintids millones en
Europa; trece en Amrica del Sur; sesenta y seis en
el continente asitico; ocho en el Africano, y un
milln en Oceana.
A partir de estos datos, las estimaciones a largo
plazo, situadas en el ao 2010, son de un incre-
mento sustancial de la enfermedad, siendo previ-
sible que la poblacin mundial de enfermos diab-
ticos alcance los ciento cincuenta y dos millones
de personas, correspondiendo la mayor parte de este
incremento a los continentes asitico y africano.
En 1996, el Ministerio Espaol de Sanidad y
Consumo hizo pblico el Documento de Ordenacin
de Recursos para la atencin sanitaria de las personas
diabticas, en el que indicaba, para Espaa, una
prevalencia de la DM "conocida" de entre el 2,8%
y 3,9 %. El 10 % corresponda a DM tipo I.
Cifras que, en funcin de numerosos referentes
bibliogrficos, cabe valorar por debajo de la realidad,
ya que se acepta que alrededor de un 45 % de las
personas diabticas estn sin diagnosticar. Por este
motivo entendemos que cifras ms realistas podran
situar la prevalencia de la DM en Espaa entre el
7% y el 7,5%.
La Sociedad Espaola de Medicina Familiar y
Comunitaria (SEMFYC), en publicaciones corres-
pondientes a 1997, calcula en un 6%, la prevalencia
aproximada de la DM en Espaa, de la que el 10%
corresponderan al DM tipo I.
Los estudios ms significados realizados en
nuestro pas sobre la prevalencia de la DM se
exponen en laTabla I.
En base a los mismos, en el ao 2001 la pobla-
cin diabtica en Espaa se situara en torno a los
2,5 millones de personas.
Datos aportados por el Consell Assessor sobre
la Diabetes a Catalua estiman que la prevalencia
global de la DM la diagnosticada y la no cono-
cida a partir de los 30 aos de edad, alcanzara
el 10,5 %, y se elevara al 11,7% si se incluyen
aquellas personas que presentan una tolerancia
disminuida a la glucosa.
La Asociacin Norteamericana de Diabetes
indica que la prevalencia de la enfermedad vara
EPIDEMIOLOGA. Ibez V., Marinel.lo J .
11
CAPTULO I
EPIDEMIOLOGA
Ibez V., Marinel.lo J.
1.- Prevalencia de la diabetes mellitus
2.- Incidencia de la diabetes mellitus
3.- Morbilidad de la diabetes mellitus:
3.a.- Enfermedad ocular
3.b.- Enfermedad renal
3.c.- Enfermedad cardiovascular
3.d.- Enfermedad cerebrovascular
3.e.- Hipertensin arterial
3.f.- Enfermedad arterial de los
miembros inferiores
3.g.- Neuropata
3.h.- Amputaciones
4.- Prevalencia en incidencia del pie
diabtico
5.- Mortalidad de la diabetes mellitus
6.- Repercusiones socio-sanitarias del
pie diabtico
en funcin de la edad, grupo tnico y condiciones
sociales del mismo (Tabla II).
El Instituto Nacional de la Salud de los EE.UU.,
en el ao 1995, estim que la poblacin diabtica
en los Estados Unidos no era inferior a los dieci-
sis millones de personas, de las que slo haban
sido diagnosticadas la mitad.
Datos que, complementados con el grupo de
poblacin adulta que presenta intolerancia a la
glucosa alrededor del 11 % , permite concluir
que el 43 % de la poblacin norteamericana de edad
superior a los 65 aos presentara cifras patol-
gicas de glucemia.
La Asociacin Canadiense de Diabetes establece
igualmente estos datos en funcin a las variables
de la edad y el sexo (Tabla III).
En consonancia, un milln y medio de cana-
dienses son diabticos, de los cuales setecientos
cincuenta mil no estn an diagnosticados.
Estimaciones en este pas para el ao 2004 indican
que uno de cada cuatro personas de edad superior
a los 45 aos sern diabticos.
2.- INCIDENCIA DE
LA DIABETES MELLITUS
En Espaa la incidencia esperada entre el ao
2000 y el 2004, por 100.000 personas / ao, es de
10-12 nuevos casos para la DM tipo I y de 60 a 150
para la DM tipo II.
Estimaciones basadas en los informes de socie-
dades cientficas e instituciones oficiales indican
una tendencia progresiva de la incidencia de la DM,
fundamentalmente a expensas de la tipo II, en
funcin de la mayor esperanza de vida en los pases
socio-econmicamente ms desarrollados y en los
TRATADO DE PIE DIABTICO
12
Tabla I
Prevalencia de la Diabetes Mellitus en Espaa.
De: Goday A et al. Med. Clin., 1994
Autor Metodologa Ambito Prevalencia (%)
Pallardo/Matute Cuestionario Sector Industrial 2,4 a 4,6
Brazales Cuestionario 3,4
Rodrguez Cuestionario Medio Rural 7,8
Useros Criterios de la OMS Muestra 11.986 personas (25-64 a) 5,4
Tabla II
Prevalencia de la Diabetes Mellitus en funcin del pas, etnia y rango de edad.
De: W.H.O. Programme, 1996
Pas Rango de edad
20-24 35-39 50-54 65-69 >74
Arabia 0,4 7,3 16,7 20,5 14,7
China 0,1 0,5 1,7 2,4
EE.UU. (Raza blanca) 0,6 0,7 9,7 17,2 20,8
EE.UU. (Raza negra) 0,7 1,4 6,6 26,4 32,7
Israel 14,7 24
Tanzania 1 0,3 2,1 0,8 4,8
Tabla III
Rangos de Prevalencia de la Diabetes Mellitus en
funcin de la edad y el sexo.
Fuente: Ministerio de Sanidad de Canad, 1997.
Rango de edad Sexo
Femenino(%) Masculino(%)
18-34 a 0,9 2,9
35-64 a 6,2 5,9
65-74 a 13,2 12
hbitos alimentarios. El incremento o tasa intera-
nual se sita entre el 3% y el 5% .
3.- MORBILIDAD DE
LA DIABETES MELLITUS
A continuacin se describe la morbilidad de
aquellas patologas en las que la DM se ha eviden-
ciado como causa etiopatognica o en las que acta
como factor de riesgo contrastado.
3.a.- Amaurosis
En el enfermo diabtico, la progresiva lesin de
la retina implica entre un 20% y un 30 % de amau-
rosis. En personas de edad inferior a los sesenta
aos, la DM es la primera causa de ceguera. La reti-
nopata progresiva afecta a la mitad de los enfermos
diabticos, de tal forma que stos tienen un riesgo
relativo de prdida de visin veinte veces superior
con respecto a la poblacin no diabtica.
En la DM tipo II, el glaucoma o las cataratas
tienen una mayor prevalencia que la retinopata
proliferativa como causa de amaurosis.
Los estudios de Klein et al., realizados en los
EE.UU y en Canad en 1995 sobre una poblacin
de cinco mil enfermos diabticos, indican una preva-
lencia de la retinopata del 59% al 71 % en la DM
tipo I y del 29% al 39 % en la DM tipo II.
En Europa, el informe emitido por la OMS en
1985, que inclua a enfermos con DM tipos I y II,
entre 35 y 54 aos de edad, indicaba una preva-
lencia para la retinopata del 33 %, con una preva-
lencia mayor en los paises del este continental.
En Espaa, el estudio de Fernndez Vigo et al. publi-
cado en 1993, sobre una muestra de 1.179 enfermos de
ambos tipos, indicaba una prevalencia del 43 %.
3.b.- Insuficiencia renal
El enfermo diabtico tiene un riesgo relativo
veinticinco veces superior con respecto a la pobla-
cin no diabtica de presentar insuficiencia renal
crnica.
Con una evolucin de la DM igual o superior a
los veinte aos, en el 30%-40% de los enfermos
diabticos se objetivan alteraciones analticas impor-
tantes del funcionalismo renal.
El riesgo de muerte correlacionado con la insu-
ficiencia renal ocurre en la DM tipo I es veintitrs veces
superior con respecto a la poblacin no diabtica.
En EE.UU. se estima que el 11 % de los
pacientes incluidos en programas de dilisis son
diabticos.
En Europa, la prevalencia de nefropata ponderada
sobre diversos estudios publicados entre 1988 y 1997,
se sita entre el 4,2% y el 17,6%. (Tabla IV).
3.c.- Isquemia cardaca
Las enfermedades cardiovasculares son la
primera causa de muerte en el enfermo diabtico.
EPIDEMIOLOGA. Ibez V., Marinel.lo J .
13
Tabla IV
Nefropata y Diabetes Mellitus. Prevalencia en Europa
Pas Ao N enf ermos Rango de edad Tipo D.M. Prevalencia /%)
Dinamarca 1987 557 0 - 75 a II 13,7
Holanda 1987 137 II 16
Inglaterra 1988 328 I y II 5,2
Italia 1988 3,636 16 - 65 a I 5,1
Suecia 1991 120 0 - 70 a II 4,2
Suecia 1993 207 I 7
Espaa 1994 513 0 - 90 a I 7,4
Espaa 1996 1.348 0 - 90 a II 8,9
Alemania 290 35 - 75 a II 7,4
Irlanda 124 15 - 60 a I 12,5
El riesgo de muerte por cardiopata isqumica
es de dos a cuatro veces ms elevado con respecto
a la poblacin general, incrementando de forma
claramente contrastada la prevalencia de la isquemia
coronaria en el sexo femenino.
En los pases socio-econmicamente ms desarro-
llados, es la causa principal o fundamental de falleci-
miento en el 50 % de los enfermos que presentan DM
tipo I, y en el 10 % de los DM tipo II.
La OMS, en 1985 y con respecto a la isquemia
coronaria en la poblacin diabtica de los EE.UU.
de entre 35 y 54 aos, indicaba una prevalencia del
37,9 %, incluyendo en la valoracin a enfermos con
antecedentes en su historia clnica de angina, infarto
de miocardio, ciruga de by-pass y/o signos elec-
trocardiogrficos de coronariopata.
Otros estudios realizados en este mismo pas,
como el publicado por Rewers en 1992, en una
poblacin de raza blanca no hispana con DM tipo
II y edad entre los 25 y 74 aos, indicaba una preva-
lencia para la isquemia coronaria del 46,2 %.
En Espaa, la prevalencia global de cardiopata para
ambos tipos de DM se sita entre el 18% y el 21%.
Finalmente, la posibilidad de fallecimiento por
re-infarto de miocardio y el riesgo de desarrollar
con posterioridad al mismo una insuficiencia
cardaca congestiva son tambin ms elevadas en
la poblacin diabtica.
3.d.- Isquemia cerebrovascular
La prevalencia del infarto isqumico cerebral
en la poblacin diabtica de edad inferior a los 65
aos se estima entre el 25% y el 30%.
Los accidentes isqumicos cerebrales son tambin
ms frecuentes, aceptndose como causa fundamental
o principal del fallecimiento en el 10%-20% en los
enfermos con DM tipo II. Su prevalencia es menor con
respecto a la isquemia coronaria o a la de los sectores
arteriales de las extremidades inferiores.
3.e.- Hipertensin arterial
La hipertensin arterial va asociada a la DM en el
34 % y el 37% de los casos segn diversos estudios.
En Espaa, Esmatjes et al. publican en 1996 un
estudio que concluye que la prevalencia de HTA en
la DM tipo II es del 41 %, desconociendo su exis-
tencia uno de cada cuatro enfermos evaluados.
3.f.- Isquemia de las extremidades inferiores
La prevalencia de la isquemia de extremidades
inferiores en la DM ha sido ampliamente estudiada.
No obstante, los datos publicados presentan una
importante variabilidad en funcin de la metodo-
loga seguida, tanto en los de carcter prospectivo
como retrospectivo. Tomando como referencia los
realizados en 1980 por Melton et al. en una pobla-
cin diabtica de mil enfermos, y en los que utili-
zaba como criterios de inclusin la ausencia de
pulsos distales en la extremidad inferior, el antece-
dente de gangrena previa y/o la amputacin del
miembro, la prevalencia hallada fue del 22,6 %.
Orchard et al., en 1990 y utilizando como criterio
de inclusin los valores en el ndice tobillo/brazo
inferiores a 0,9, aporta una prevalencia del 17,8 %.
Los dos estudios incluyen ambos tipos de diabetes,
sin sesgo en su perodo evolutivo.
Utilizando este mismo criterio hemodinmico,
pero diferenciando el tipo de DM, Walters et al.,
en 1992 y en una poblacin de 1.077 pacientes,
aporta una cifra de prevalencia del 8,4 % en la DM
tipo I y del 23,1 % en DM tipo II.
En Espaa, Ibez, Esmatjes y Bund, entre
otros, han publicado en los ltimos aos estudios
sobre la prevalencia de la afectacin de los sectores
arteriales de las extremidades inferiores.
Ibez, en 1992, realiza un estudio prospec-
tivo en pacientes con DM tipo II, asintomticos,
y en funcin del comportamiento del ndice
Doppler tobillo/brazo pre-esfuerzo y post-
esfuerzo, indica la existencia de lesiones hemo-
dinmicamente significativas en el 52,5 % de los
enfermos estudiados.
Esmatjes en 1996 y Bund en 1998, y basn-
dose en la ausencia de pulsos distales, el ndice
Doppler tobillo/brazo, y/o sntomatologa clnica
de claudicacin intermitente, aportan cifras de
prevalencia de la arteriopata en las extremidades
inferiores que varan entre el 12% y el 20 %.
TRATADO DE PIE DIABTICO
14
3.g.- Neuropata
Dos de cada tres enfermos diabticos presentan
algn tipo de neuropata perifrica en el momento de
su diagnstico. Es, sin ningn gnero de dudas, la
complicacin ms prevalente en la DM y se halla inter-
relacionada con toda evidencia, como se expone en los
siguientes captulos, en los procesos fisiopatolgicos
causantes de la entidad clnica "pie diabtico".
La neuropata evolucionada es causa de algn
tipo de discapacidad en uno de cada cuatro enfermos
con DM tipo I.
No obstante, es difcil determinar con exactitud su
incidencia y prevalencia ya que, de la misma forma
que se ha comentado sobre la isquemia de las extre-
midades inferiores, vara en funcin del tipo de DM y
la metodologa utilizada en su diagnstico (Tabla V).
El dintel ms bajo de prevalencia se advierte en
aquellos estudios retrospectivos basados nicamente
en datos de la sintomatologa registrados en la
historia clnica y que, por tanto, tienden a infrava-
lorar la presencia de la enfermedad. Dichos estu-
dios presentan datos de neuropata clnicamente
manifiesta en el 10%-15% de los casos.
Si embargo, la incidencia es ms elevada
70%-80% en los trabajos prospectivos que se
basan en mtodos de diagnstico electrofisiolgicos.
A este respecto debe tenerse en cuenta que la
prevalencia de la neuropata se relaciona de forma
directa con la evolutividad de la DM; no tiene
tendencia a estabilizarse; es progresiva, irreversible
y guarda relacin con la edad del enfermo.
3.h.- Amputacin
El riesgo de que un enfermo diabtico sufra una
amputacin menor y/o mayor en la extremidad infe-
rior es muy elevado con respecto a la poblacin no
diabtica. Numerosos estudios aseveran que la inci-
dencia acumulativa de amputaciones en la pobla-
cin a la que se diagnostica la DM antes de los 30
aos y con una evolucin de ms de diez, supera
el 5% en la DM tipo I y el 7% en la DM tipo II.
En el estudio de Rochester, el riesgo acumulativo
de sufrir una amputacin despus de un perodo evolu-
tivo de la DM igual o superior a 25 aos es del 11%.
En este mismo estudio, y con un seguimiento
superior a los 20 aos, su incidencia era de 7 a 9
enfermos por 100.000 enfermos diabticos y ao.
La prevalencia, segn diversos estudios, oscila
entre el 0,1% y el 0,5%, si bien en algunos estratos
poblacionales alcanza el 8% (Tabla VI).
4.- PIE DIABTICO
En los siguientes captulos se exponen amplia-
mente el concepto, la fisiopatologa y la clnica de
la compleja patologa que el enfermo diabtico puede
llegar a desarrollar en el pie, y que se engloban
conceptualmente en el trmino de pie diabtico (PD).
EPIDEMIOLOGA. Ibez V., Marinel.lo J .
15
Tabla V
Prevalencia de la Neuropata Diabtica
Pas Ao N enf ermos Rango de edad Tipo D.M. Prevalencia /%)
Mjico 1981 503 35 - 60 a II 40,8
Dinamarca 1985 957 I 28,7
EE.UU. 1986 102 I 54
EE.UU. 1986 278 II 45
Suecia 1988 207 I 10
Holanda 1995 15 - 59 a I 23,4
Holanda 1995 609 40 - 94 a II 28,4
Inglaterra 2.414 0 - 90 a I 22,7
Inglaterra 3.949 0 - 90 a II 32,1
Francia 15 - 59 a I 20,5
Irlanda 15 - 59 a I 23,2
Italia 8.757 18 - 70 a I y II 32,3
La prevalencia del PD se ha podido referenciar
mediante correlacin logstica con variables como
la evolutividad de la DM, la edad, el sexo mascu-
lino y el hbito tabquico. Se sita en el 8%-13%,
segn indican datos recogidos en un reciente informe
del Ministerio Espaol de Salud y Consumo.
Su trascendencia viene significada por el elevado
porcentaje de amputaciones que implican.
Entre el 40% - 50 % de los diabticos desarro-
llan a lo largo de su vida una lcera en el pie, que
en un 20 % de los casos es la causa de la amputa-
cin de la extremidad.
En la fisiopatologa del PD, la neuropata y la
vasculopata son factores determinantes.
Diversos trabajos epidemiolgicos coinciden en
que en el 65%-70% de los enfermos diabticos que
precisan de ingreso por lcera en el pie, se asocia
un grado variable de isquemia de la extremidad infe-
rior.
Aproximadamente el 50 % de los enfermos
diabticos hospitalizados en el Reino Unido lo son
por problemas de sus pies.
5.- MORTALIDAD DE LA DIABETES
En los pases de un nivel socio-econmico desa-
rrollado, la DM ocupa el cuarto al octavo lugar
como causa de muerte.
En Espaa, es la tercera en el sexo masculino y
la sptima en el masculino.
En los pases de la Unin Europea, la tasa de
mortalidad por DM se sita entre el 7,9 y
32,2/100.000 habitantes. En Espaa, alrededor del
23,2/100.000 habitantes.
En los Estados Unidos, los enfermos diagnosti-
cados de DM con anterioridad a los 15 aos de edad
tienen una tasa de mortalidad 11 veces superior a
la poblacin en general. La mortalidad es 2-3 veces
superior en aquellos en los que se diagnostica la
DM despus de los 40 aos.
En este pas, y en datos referenciados al ao
1993, el 18 % de todas las muertes en personas de
ms de 25 aos pudieron ser relacionadas, directa
o indirectamente, con la DM.
6.- REPERCUSIONES SOCIO-SANITARIAS
DEL PIE DIABTICO
Todos los aspectos de morbimortalidad mencio-
nados con respecto al PD generan sin ningn gnero
de dudas una importante carga en el gasto sanitario
de las administraciones.
Impacto que es difcil de evaluar con exactitud,
en funcin de la falta de un mtodo estandarizado
y adecuado para la obtencin de los datos, y de
datos oficiales de los costes directos e indirectos
que comporta la asistencia, compleja y multidisci-
plinaria, del PD.
Craig et al. en el perodo 1991-1995, y sobre
un total de 4.245 ingresos hospitalarios cuyo diag-
nstico principal era el de enfermedad vascular
perifrica, infeccin, neuropata o ulceracin,
indican que el 15,4 % de ellos correspondan a
TRATADO DE PIE DIABTICO
16
Tabla VI
Amputaciones mayores de extremidad inferior: prevalencia en la Diabetes Mellitus
Pas Ao N enf ermos Rango de edad Tipo D.M. Prevalencia /%)
Holanda 1988 137 II 5
EE.UU. 1989 0 - 90 a I y II 2,8
Japn 1990 2.115 0 - 90 a I y II 0,6
Espaa 1994 2.595 II 2,1
Tailandia 1994 2.060 24 - 88 a I y II 1,3
Nauru 1994 375 20 - 90 a II 7,7
India 4.941 0 - 90 a I y II 0,5
Inglaterra 7.820 20 - 90 a I y II 1,2
Polonia 1.271 I y II 0,8
enfermos diabticos. El riesgo de mortalidad
hospitalaria en este grupo, con respecto al resto
de admisiones en igual perodo, fue del 2,83 y
el diferencial de estancia media de 7 puntos. Los
costes hospitalarios fueron un 87 % superiores
a la media.
Los datos del estudio prospectivo francs, sobre
cuarenta mil pacientes ingresados con el diagns-
tico inicial de PD, indican que en el 62,5% exista
nicamente una lesin neuroptica, y que en el
37,5% restante se asociaba a isquemia. El coste total
de estos ingresos supuso 3.750 millones de francos
anuales.
La atencin anual de los enfermos diabticos en
este pas es de aproximadamente 15.000 millones
de francos.
En Finlandia, los enfermos diabticos ocupan
una estancia hospitalaria de 1,5 millones de das al
ao, lo que implica que el 13 % de los ingresos
hospitalarios en este pas lo son por causas rela-
cionadas directamente con la DM y sus complica-
ciones.
En la Tabla VII se exponen algunos datos refe-
ridos a diversos pases.
EPIDEMIOLOGA. Ibez V., Marinel.lo J .
17
Tabla VII
Repercusiones econmicas derivadas de la asistencia sanitaria en la poblacin diabtica
Pas Repercusin Repercusin Coste Coste por
directa indirecta total amputacin mayor
Espaa (1) 6.024/enf
EE.UU. (2) 47 bill 58 bill 105 bill 25.000
Finlandia (3) 5,8 mill
Francia (1) 230,7 mill
Holanda (1) 38,5 mill
Reino, Unido (4) 408 mill 663 mill
Suecia (1) 36.200
(1).- Euros
(2).- USD
(3).- Marco fin
(4).- Libras esterlinas
1.- INTRODUCCIN
El Grupo de Consenso sobre Pie Diabtico de
la Sociedad Espaola de Angiologa y Ciruga
Vascular propone definirlo como "una alteracin
clnica de base etiopatognica neuroptica indu-
cida por la hiperglicemia mantenida, en la que con
o sin coexistencia de isquemia, y previo desenca-
denante traumtico, se produce la lesin y/o ulce-
racin del pie".
Dicho Consenso establece que el conocimiento
de la fisiopatologa del pie diabtico (PD) es esen-
cial para obtener resultados no tan slo eficaces,
sino tambin eficientes en su prevencin y trata-
miento.
Cuando un enfermo diabtico desarrolla una
lcera en el pie, sta tiene en principio limitadas
probabilidades de cicatrizar con facilidad; ms de
infectarse y que esta infeccin difunda y que, con
relativa facilidad, conduzca a una gangrena que
suponga finalmente la amputacin.
En la fisiopatologa del PD existen tres factores
fundamentales: la neuropata, la isquemia y la infec-
cin.
La Neuropata predispone a los microtrauma-
tismos inadvertidos. La isquemia es secundaria a
las lesiones arterioesclerticas. Desde el punto de
vista fisiopatolgico, la ateromatosis arterial en el
enfermo diabtico no presenta elementos diferen-
ciables con respecto al no diabtico, pero s una
determinada mayor prevalencia en sus morfologa
y topografa: frecuentemente las lesiones son multi-
segmentarias y afectan al sector fmoro-poplteo y
tibio-peroneo de forma bilateral. El tercer factor, la
infeccin, es secundaria a las alteraciones inmuno-
lgicas y a la situacin de isquemia descrita.
2.- NEUROPATA
El Grupo de Estudio de la Diabetes Mellitus
(DM) de la Organizacin Mundial de la Salud, en
su tercer informe tcnico, considera la neuropata
como "la complicacin ms frecuente de la enfer-
medad".
Sin embargo, a pesar de su frecuencia y de su
importancia, la neuropata es, de todos los aspectos
degenerativos de la diabetes, probablemente la
menos conocida y la peor estudiada.
Es difcil determinar con exactitud, como se ha
mencionado en el Captulo I, la incidencia y la
prevalencia de la neuropata diabtica (ND), ya que
varan en funcin del criterio seguido para su defi-
nicin y el mtodo empleado para su exploracin.
Por ello no debe sorprender la disparidad de las
cifras de prevalencia existentes en la literatura, y
que oscilan entre el 0% y el 93% .
Los signos y sntomas de ND son manifestados
por el enfermo diabtico nicamente en el 10%-
15% de todos los casos y, por tanto, las cifras ms
bajas de prevalencia se obtienen cuando el estudio
se realiza exclusivamente con los datos de la anam-
nesis clnica.
Sin embargo, la disminucin de la velocidad de
conduccin nerviosa es evidenciable en el 70-80%
de los enfermos diabticos incluso antes de que
aparezcan los sntomas y signos clnicamente mani-
fiestos. Con una evolucin de veinticinco aos de
FISIOPATOLOGA. Blanes J I., Lluch I., Morillas C., Nogueira J M., Hernndez A.
19
CAPTULO II
FISIOPATOLOGA
Blanes JI., Lluch I., Morillas C., Nogueira JM., Hernndez A.
1.- Introduccin
2.- Neuropata
3.- Macroangiopata
4.- Infeccin
la DM, ms del 50% de stos presentan signos
clnicos de ND.
Diversos autores estiman que cuatro de cada diez
enfermos diabticos presentan algn tipo de altera-
cin neurolgica en el momento del diagnstico de la
DM, alteracin que ha podido correlacionarse con el
grado de control metablico de la hiperglucemia y
con los aos de evolucin de la DM.
Datos procedentes de la experimentacin
bsica y clnica sugieren que, en la secuencia
de los procesos fisiopatolgicos que intervienen
en el desarrollo de la ND, el metablico es el
inicial; el vascular funcional interviene a conti-
nuacin y, finalmente, la microangiopata se halla
implicada en perodos evolutivos ms avanzados
(Tabla I).
Alteraciones metablicas
Las principales anormalidades metablicas
evidenciadas son:
TRATADO DE PIE DIABTICO
20
Tabla I
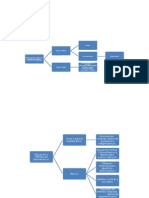
Esquema de la fisiopatologa de la neuropata diabtica
Otros mecanismos
inmunes y genticos
Patologa capilar Hipoxia endoneuronal
Glicosilacin
no enzimtica
Transporte
axonal
Atrofia
axonal
Sntesis mielina
Velocidad conduccin
nerviosa
ATPasa Na
+
/K
+
del nervio
Flujo sanguneo en
nervio
Resistencia vascular
endoneuronal
Hiperglucemia
Glucosa, fructosa
en nervio
Sorbitol
en nervio
Mioinositol
en nervio
a).- Acumulacin de sorbitol
Se ha implicado la ND con la va metablica
del sorbitol y la formacin de polioles, al igual que
se ha localizado en la catarata diabtica.
La enzima aldosa-reductasa convierte de forma
irreversible la glucosa en sorbitol.
Una segunda enzima, el sorbitol-deshidrogenasa,
interviene en la formacin de la fructosa a partir
del sorbitol.
La aldosa-reductasa est presente en todos los
tejidos donde se produce lesin en la DM: el cris-
talino, los pericitos de los capilares retinianos, el
rin, el endotelio vascular, y las clulas de Schwann
de los nervios perifricos.
El proceso por el cual el sorbitol acumulado
tiene capacidad para generar lesin no queda total-
mente aclarado, si bien una posibilidad estudiada
es la produccin de edema intraneural en relacin
a la presin onctica que genera el poliol, y que
secundariamente repercutira en la lesin progre-
siva de la clula de Schwann y en su desmieliniza-
cin segmentaria.
Estudios recientes establecen que el mioinositol
polialcohol cclico de seis carbonos, que se
encuentra en conentraciones cinco veces superiores
en el nervio que en el plasma se depleciona en
los nervios del enfermo diabtico, siendo este efecto
parcialmente normalizado con el tratamiento insu-
lnico.
La disminucin en la velocidad de conduccin del
nervio est relacionada con el contenido de mioino-
sitol, y en la DM experimental y utilizando inhibi-
dores de la aldosa-reductasa, se logra recuperar los
niveles de mioinositol, hecho que indicara que el
aumento del sorbitol promueve la deplecin del mismo.
La disminucin de fosfoinositoles altera el nivel
intracelular de diacilglicerol y, secundarimente, se
ve afectada la bomba de Na/K ATPasa, mecanismo
imprescindible en la conduccin neurolgica.
La protein-kinasa, enzima que regula la bomba
de Na/K ATPasa, y que es estimulada por el diacil-
glicerol, se encuentra disminuida por la alteracin
de los fosfoinositoles, y ello contribuye a la anomala
funcional de la clula nerviosa.
Adems de la va de los polioles, deben tenerse
en cuenta otros fenmenos que se encuentran en la
base de la microangiopata tales como la glucosi-
lacin no enzimtica de las protenas y la glucosi-
lacin de la mielina, con desestructuracin de las
protenas de la clula de Schwann.
La va del sorbitol o poliol es una va alterna-
tiva del metabolismo de la glucosa. La conversin
de glucosa a glucosa-6-fosfato es dependiente del
nivel plasmtico de insulina, mientras que la gene-
racin de sorbitol es independiente del mismo y
depende nicamente de la concentracin disponible
de glucosa no fosforilada.
Cuando est aumentada, como sucede en la DM,
la va del poliol se activa y como consecuencia se
produce un acmulo de sorbitol y fructosa en
diversos tejidos.
Sin embargo, el mecanismo por el cual el
acmulo de sorbitol puede producir dao tisular
persiste actualmente como punto de discusin.
Se ha argumentado que la acumulacin de
sorbitol y fructosa en las clulas nerviosas dara
lugar a edematizacin y disfuncin celular, bien por
efecto txico directo, bien por efecto osmtico. Sin
embargo, las concentraciones de sorbitol en los
nervios de los enfermos diabticos son micromo-
lares, excesivamente bajas para que sean osmti-
camente significativas. Y, aunque no se cuestiona
la presencia de un aumento de sorbitol fructosa en
relacin directa con el grado de neuropata, parece
ms probable que sean otras alteraciones metab-
licas secundarias a la activacin de la va del poliol
las responsables de la neuropata perifrica.
b).- Dficit de mioinositol
El mioinositol es un polialcohol cclico estruc-
turalmente parecido a la glucosa.
En la DM sus valores plasmticos y su concen-
tracin en el citoplasma de las clulas nerviosas se
hallan disminuidos, y se normalizan con posterio-
ridad a la administracin de insulina.
El elevado nivel plasmtico de glucosa existente
en la DM comporta que sta atraviese fcilmente
la membrana de las clulas nerviosas, y que stas
la utilizan como sustrato energtico, inhibiendo de
FISIOPATOLOGA. Blanes J I., Lluch I., Morillas C., Nogueira J M., Hernndez A.
21
forma competitiva el transporte de mioinositol y
reduciendo sus niveles tisulares. Paralelamente, la
acumulacin de sorbitol impide tambin el paso de
mioinositol al interior celular.
El mioinositol es el eslabn de unin de un ciclo
que controla los niveles intraneurales de la acti-
vidad ATP-asa del Na y de K y, por tanto, la velo-
cidad de conduccin nerviosa.
c).- Disminucin de la actividad ATP-asa de la
membrana
El descenso de la actividad ATP-asa est rela-
cionado con las alteraciones funcionales y con los
cambios estructurales que de forma precoz se
producen en las estructuras nerviosas en la DM.
El mioinositol parece ser el nexo de unin del
ciclo que controla los niveles intraneurales de la
actividad ATPasa Na
+
/K
+
. Cuando en el enfermo
diabtico se utilizan los inhibidores de la aldosa
reductasa se observa la disminucin del contenido
de mioinositol y de la actividad de la ATP-asa, mejo-
rando la disfuncin nerviosa e incrementando la
regeneracin de las fibras nerviosas.
Todo ello sustenta el criterio de la existencia de
una interrelacin entre la va del sorbitol proba-
blemente de baja trascendencia metablica en condi-
ciones de normoglucemia pero que se
activa en las de hiperglucemia, el dficit de mioi-
nositol y la disminucin en la actividad ATP-asa de
membrana, conduciendo todas estas circunstancias
al deterioro de la funcin nerviosa.
d).- Glicosilacin no enzimtica de las protenas
Una de las consecuencias de mayor trascen-
dencia metablica que comporta la hiperglucemia
mantenida es la glicosilacin no enzimtica de las
protenas, hecho bien conocido en la DM, y que
afecta a todas las protenas del organismo. Entre
ellas, la mielina, la tubulina y otras, de la clula
nerviosa, alterndola funcionalmente, lo que contri-
buye al desarrollo de la neuropata.
Se ha observado adems que la mielina glico-
silada es reconocida por determinados macrfagos
que presentan receptores especficos para la mielina
modificada. sta es incorporada en su interior
mediante un fenmeno de endocitosis. La desmie-
linizacin segmentaria probablemente sea la conse-
cuencia de este proceso.
De igual modo se ha evidenciado que la glico-
silacin est relacionada con alteraciones de la
sntesis proteica, que afecta a las protenas de la
clula de Schwann, la mielina y otras protenas
nerviosas bsicas. Hecho que explica su reduccin
en la estructura del nervio perifrico en la DM.
Finalmente, un incremento en la degradacin
proteica de la mielina, relacionada con la glicosi-
lacin, podra tambin estar igualmente involucrado.
Alteraciones vasculares
El posible papel que tiene la enfermedad vascular
en la patogenia de la ND es un tema de controversia.
Se ha mantenido durante muchos aos el
concepto de que la lesin nerviosa en la DM
consista en un fenmeno secundario a la microan-
giopata. No obstante, este concepto ha sido cues-
tionado por estudios recientes, al no poderse eviden-
ciar una relacin causal entre la afectacin de los
vasos del perineuro y el desarrollo de la polineu-
ropata.
Sin embargo, existen ciertas observaciones que
mantienen abierta la teora de la microangiopata
como factor causante de la lesin neuronal.
Algunos autores han demostrado oclusiones
vasculares e infartos de las estructuras neurales en
la ND y alteraciones estructurales y funcionales en
los capilares del endoneuro en estudios frente a
personas no diabticas como grupo control. Se ha
especulado sobre si estas alteraciones estructurales
pueden ser debidas a un aumento en la permeabi-
lidad capilar, que induzca a un efecto txico en la
funcin y morfologa de la clula. Sin embargo,
estudios realizados en animales de experimentacin
indican que la barrera perineural est intacta.
Por otra parte, parece incierto que las lesiones
vasculares estn involucradas en la patogenia de la
ND de tipo autonmico. Algunos investigadores
han evidenciado cambios microvasculares en los
ganglios y nervios autonnomos perifricos, aunque
otros autores no han podido confirmar tales
cambios.
TRATADO DE PIE DIABTICO
22
Parece probable que la neuropata autonmica,
especialmente cuando se asocia a neuropata som-
tica, es fundamentalmente el resultado de altera-
ciones metablicas generalizadas, con factores
vasculares que probablemente contribuyen a la
expresin final en ciertos casos.
Otros factores
a).- Autoinmunes
Aunque no hay evidencias directas de una etio-
loga autoinmune en la ND, se han objetivado una
serie de hallazgos que parecen involucrarla.
En estudios necrpsicos de enfermos diabticos
con sintomatologa de neuropata autnoma, se ha
demostrado la presencia de infiltrados inflamatorios
adyacentes a los nervios y ganglios autnomos. Tambin
se ha demostrado un aumento en el nmero de linfo-
citos T activados en enfermos con neuropata aut-
noma cardiovascular, y anticuerpos rgano-especficos
fijadores del complemento dirigidos contra los ganglios
simpticos en el suero de enfermos con DM tipo I.
Por ltimo, algunos estudios han mostrado
asociacin entre la neuropata autnoma y otras
enfermedades autoinmunes. Sin embargo, no est
claramente establecido el papel que puedan desem-
pear los mecanismos inmunolgicos descritos en
la etiopatogenia de la ND.
b).- Herencia
Existen autores que argumentan la teora de que
las lesiones neurolgicas en el enfermo diabtico
tienen una base gentica y que son de aparicin y
curso independientes con respecto a los niveles de
glucosa plasmtica y/o el dficit insulnico. En
consecuencia, pueden preceder a cualquiera de las
alteraciones metablicas.
En funcin de esta argumentacin, el enfermo
diabtico estara predispuesto genticamente a
presentar o no presentes complicaciones, con inde-
pendencia del grado de control metablico y de los
aos de evolucin de la diabetes.
El mecanismo por el cual estos factores inter-
vienen en el desarrollo de la ND es desconocido y
se sugiere que los de tipo autoinmune contribuyen
al desarrollo de esta complicacin en determinados
enfermos.
No obstante, un aspecto definitivamente demos-
trado, a partir de las conclusiones del Diabetes
Control and Complications Trial estudio pros-
pectivo con seguimiento ms largo realizado en
pacientes con DM tipo I, es que el factor respon-
sable directo de las complicaciones de la DM es la
hiperglucemia crnica y mantenida, y que su estricto
control influye significativamente en la aparicin y
progresin de las complicaciones tardas.
Anatoma patolgica de la
neuropata diabtica
Las lesiones fundamentales observadas en la
estructura nerviosa en el curso de la ND son la
desmielinizacin, la degeneracin axonal, y la hiper-
plasia e hipertrofia de las clulas de Schwann, fen-
meno este ltimo probablemente de tipo compen-
satorio.
Otra lesin con menor frecuencia observada es
el edema endoneural, secundario al acmulo de
polioles, y cuyo efecto aparece an como desco-
nocido.
En el sistema nervioso autnomo se ha obser-
vado el alargamiento y degeneracin de los ganglios
simpticos y una alteracin similar tambin se ha
observado en las neuronas post-ganglionares.
Existe disminucin de la densidad de las fibras
nerviosas y desmielinizacin segmentaria, que es
parcialmente reversible, al contrario que la axonal,
que no lo es.
3.- MACROANGIOPATA DIABTICA
Ya se ha indicado que la DM es un factor de
desarrollo de arterioesclerosis, cuyo riego incre-
menta de forma importante. Entre un 75% y un 80%
de los enfermos diabticos mueren por complica-
ciones cardacas, vasculares viscerales, de las extre-
midades o cerebrales.
En la DM, como se ha indicado en el Captu-
lo I, la isquemia de los miembros inferiores es alta-
mente prevalente, afectando a uno de cada cuatro
FISIOPATOLOGA. Blanes J I., Lluch I., Morillas C., Nogueira J M., Hernndez A.
23
enfermos. De hecho, la DM es la causa ms impor-
tante de amputaciones del miembro inferior de
origen no traumtico, especialmente si a la isquemia
se asocia la ND.
La lesin ateromatosa que aparece en los
pacientes diabticos se desarrolla de forma ms
rpida, precoz y extensa que la que se presenta en
el resto de la poblacin.
Sin embargo, la anatoma patolgica del
proceso ateromatoso es idntica en ambas pobla-
ciones (Figura 1).
La patogenia de la arteriopata de las extremi-
dades inferiores parece estar estrechamente rela-
cionada con determinados factores de riesgo tales
como el tabaquismo y la hipertensin arterial, ms
que con la dislipemia, que generalmente es ms
prevalente en la arteriopata coronaria.
El proceso atergeno se inicia con la retencin
de lipoprotenas en el espacio subendotelial, y su
posterior modificacin por procesos fundamen-
talmente oxidativos.
Las lipoprotenas oxidadas actan, con respecto
a los monocitos, como sustancias citotxicas y
quimiotxicas. Con posterioridad a este proceso,
son fagocitadas por stos, que progresivamente se
transforman en clulas espumosas liberando cito-
cinas que inducen a su adhesin y a la modifica-
cin y proliferacin de las clulas musculares lisas
de la pared arterial.
El acmulo de los depsitos lipdicos da lugar
a la formacin de la estra grasa, que puede consi-
derarse como la fase inicial y tambin reversible en
la formacin de la placa de ateroma.
El progresivo depsito de lpidos y la acumula-
cin celular condicionan su evolucin, que se carac-
teriza, desde un punto de vista morfolgico, por el
acmulo de lpidos en su centro core lipdico,
detritus celulares y calcio, recubierto por una capa
fibrosa integrada por colgeno, fibras musculares
lisas, macrfagos y linfocitos.
Las razones del mayor riesgo de arterioescle-
rosis en la DM no se han dilucidado completa-
mente, aunque se conoce que sta influye en las
diferentes etapas del proceso ateromatoso, no slo
por la hiperglucemia, sino por una serie de altera-
ciones en los diferentes factores que contribuyen al
desarrollo de la placa de atreroma.
La fisiopatologa del proceso arterioesclertico
puede explicarse slo parcialmente por las anormali-
dades de los lpidos plasmticos inducidas por la DM.
Se ha comprobado que para niveles similares de coles-
terol, la incidencia de cardiopata coronaria es signifi-
cativamente superior en los enfermos diabticos, en
comparacin con la poblacin no diabtica.
Por consiguiente, adems de las alteraciones lip-
dicas, se han investigado otros factores que puedan
explicar el diferencial exceso de morbilidad y morta-
lidad vascular en la DM.
Pasamos a comentar, como los ms importantes,
las alteraciones lipdicas, de las hemostasia, el hiper-
insulinismo asociado a situaciones de resistencia a
la insulina y la glucosilacin de protenas.
a)- Alteraciones lipdicas
La alteracin de las lipopoprotenas se ha referen-
ciado como uno de los factores ms importantes,
aunque no sea el nico, en el desarrollo de la atero-
gnesis en los enfermos diabticos. Las alteraciones
lipdicas en la DM tienen una prevalencia de dos o
tres veces superior a la encontrada en la poblacin
general.
TRATADO DE PIE DIABTICO
24
Figura 1. Pieza quirrgica procedente de endarteriectoma
del sector femoral de un enfermo diabtico, en la que se
observan lesiones estenosantes politpicas y extensas con
trombo mural.
Las concentraciones de las diferentes fracciones
lipoproteicas en la DM son extremadamente varia-
bles y son dependientes del tipo de DM, del grado
de control metablico y de los numerosos factores
asociados capaces de influir en el metabolismo lip-
dico.
Las alteraciones ms frecuentes son: el aumento
del nivel plasmtico de los triglicridos, secundario
al incremento de las lipoprotenas de muy baja
densidad (VLDL) y la disminucin de las lipopro-
tenas de alta densidad (HDL).
A estos cambios de ndole cuantitativa se suelen
asociar alteraciones en la composicin de las dife-
rentes lipoprotenas, especialmente de las de baja
densidad (LDL).
El aumento de los triglicridos es debido a una
mayor sntesis heptica de las VLDL, secundaria
al aumento de la oferta de sustratos en el hgado,
principalmente cidos grasos libres (AGL) y glucosa.
Esta situacin es debida a la resistencia a la accin
de la insulina, que da lugar a hiperglicemia e incre-
mento de la liplisis y, por tanto, a la liberacin de
AGL.
Por otro lado, la falta de accin insulnica dismi-
nuye la actividad de la enzima lipoproteinlipasa
(LPL), lo que impide el aclaramiento plasmtico
normalizado de estas partculas.
El descenso de las HDL-colesterol es especial-
mente importante en la DM tipo II, en la que se
encuentran reducciones de entre el 10% y el 20%.
Este proceso es debido a la disminucin de su
FISIOPATOLOGA. Blanes J I., Lluch I., Morillas C., Nogueira J M., Hernndez A.
25
Tabla II
Alteraciones lipdicas en la diabetes mellitus
(AGL, acidos grasos libres; VLDL, lipoproteinas de muy baja densidad; Tgs, triglicridos; HDL,
lipoprotenas de alta densidad; LDL, lipoprotenas de baja densidad)
Fenotipo lipoproteico ateromatoso
TGs Patrn B LDL HDL
Resistencia insulnica
Actividad lipasa
heptica
Glucemia AGL
VLDL
DIABETES MELLITUS
sntesis y al catabolismo acelerado por el aumento
de la actividad de la lipasa heptica.
Actualmente conocemos, por diversos estudios
epidemiolgicos, que la asociacin de la hipertri-
gliceridemia con el descenso del HDL-colesterol,
ya sea ste expresado en valores absolutos o en rela-
cin al LDL colesterol ndice atergeno
LDLc/HDLc >5, constituye un potente factor de
riesgo coronario, mucho ms importante que cuando
estas alteraciones se presentan por separado.
Adems de las anteriores, tambin podemos
encontrar alteraciones en las LDL colesterol. La
subclase de LDL pequeas y densas (patrn B) es
particularmente atergeno ya que es una forma ms
susceptible a la oxidacin.
Se ha demostrado que el aumento de la preva-
lencia del patrn B de las LDL se asocia con el de
triglicridos y con el descenso de HDL colesterol.
Aesta asociacin se la ha denominado fenotipo lipo-
proteico atergeno (Tabla II).
Otro aspecto a considerar en la DM es la
hiperlipemia posprandial. Se ha postulado que
este perodo es especialmente "atergeno" debido
a que los quilomicrones intestinales, y sobre todo
sus remanentes, contribuyen a este proceso de
forma similar a como lo hacen las partculas
LDL. Los quilomicrones representan un mayor
substrato de accin para la LDL comparados con
las VLDL. Sin embargo, una acumulacin de
estas ltimas da como resultado una hiperqui-
lomicronemia. Debido a esto, los enfermos diab-
ticos que asocian hipertrigliceridemia presentan
hiperlipemia posprandial con descenso del acla-
ramiento de los quilomicrones.
b).- Alteraciones de la hemostasia
Se han demostrado mltiples alteraciones de la
hemostasia en los enfermos diabticos.
Es conocido el aumento del nivel plasmtico de
fibringeno, que en la actualidad se considera un
potente factor de riesgo cardiovascular indepen-
diente, ya que contribuye directamente al proceso
arteriosclertico. Se ha demostrado incluso su efecto
sinrgico con las lipoprotenas de baja densidad en
el desarrollo de la arteriosclerosis.
La DM tambin incrementa la tendencia a la
trombosis, especialmente por aumento de la agre-
gabilidad plaquetaria as como de determinados
factores de la coagulacin, como el VIII y el X.
Adicionalmente, se produce un aumento del
factor inhibidor de la actividad del plasmingeno
(PAI-1). Este estado de trombofilia se ve favore-
cido por el incremento de los niveles de triglic-
ridos y de lipoprotena (a) Lp(a).
La hiperglucemia ejerce cierta influencia sobre
el metabolismo de las prostaglandinas. As, la
produccin por las clulas endoteliales de la pros-
taglandina I2 (PGI2) est disminuida en los enfermos
diabticos, lo que conduce a un estado de trombo-
filia y de contractilidad arterial, debido a los efectos
de inhibicin de la agregacin plaquetaria y a la
potente accin vasodilatadora de la PGI2.
c).- Resistencia a la insulina: hiperinsulinismo
El efecto bioqumico de "resistencia a la insu-
lina" puede definirse como "la ausencia de una
respuesta normal a la hormona en los tejidos peri-
fricos, especialmente del aclaramiento de la glucosa
plasmtica".
Esta situacin se observa fundamentalmente a
nivel del tejido muscular, donde las vas oxidativas
y no oxidativas del metabolismo de la glucosa se
encuentran alteradas.
Tambin se aprecia a nivel heptico, donde la
accin supresora de la insulina sobre la produccin
heptica de glucosa la neoglucogensis funda-
mentalmente aparece disminuida.
La expresin ms inmediata de la resistencia a
la insulina es el incremento de los niveles perif-
ricos de esta hormona o hiperinsulinismo, que repre-
senta una adaptacin o compensacin a la menor
sensibilidad tisular a la misma. Esta situacin de
hiperinsulinismo compensador puede ser compa-
tible con un estado clnico relativamente asinto-
mtico pero tambin con alteraciones bioqumicas
que hacen al individuo especialmente sensible al
desarrollo del proceso arterioesclertico.
Numerosos estudios apoyan la idea de que la
resistencia a la insulina es el comn denominador
de una serie de alteraciones que se asocian frecuente-
TRATADO DE PIE DIABTICO
26
mente en la prctica y que constituyen el llamado
"sndrome X" o sndrome plurimetablico,
consistente en la asociacin de obesidad centrpeta
androide, hipertensin arterial, intolerancia a
la glucosa o DM tipo II, hipertrigliceridemia y
descenso del colesterol HDL. La sospecha de que
la insulina pueda verse envuelta en el desarrollo del
proceso arteriosclertico procede de la observacin
de que existen niveles elevados de esta hormona en
enfermos con cardiopata isqumica.
En la actualidad existen datos suficientes para
considerar el hiperinsulinismo como factor inde-
pendiente de riesgo cardiovascular. Segn el Paris
Prospective Study, realizado en una serie superior
a los siete mil individuos, podemos considerar situa-
ciones de hiperinsulinismo a partir de valores plas-
mticos de insulina superiores a 16 U/mL en situa-
cin basal y superiores a 63 U/mL a las dos horas
de una sobrecarga oral de glucosa. Con estos crite-
rios, que afectan casi al 20 % de la poblacin, el
riesgo cardiovascular se multiplica por 1,6.
Al plantearnos la relacin entre hiperinsulinismo
y arteriosclerosis, debemos considerar la accin
directa de la insulina sobre la pared arterial y aque-
llos mecanismos que, mediados por la hormona,
influyen en la fisiopatologa de la placa de ateroma,
tales como las alteraciones de las lipoprotenas y
de la presin arterial. Se ha demostrado que la insu-
lina favorece la proliferacin de las clulas muscu-
lares lisas parietales, probablemente por una reac-
cin cruzada con el receptor del factor de
crecimiento semejante a la insulina IGF-I,
mediante un fenmeno de "especificidad
desbordada". Tambin se consideran como efectos
de la insulina a este nivel el incremento de tejido
conectivo y la disminucin de la sntesis de pros-
taciclina.
Ha sido descrita la relacin entre resistencia a
la insulina e hipertensin arterial, tanto en enfermos
hipertensos sin otra anomala metablica como en
aquellos con intolerancia a la glucosa o diabticos.
Existen adems estudios que demuestran cmo
en situacin de hiperinsulinismo se incrementa la
presin arterial por diferentes mecanismos, entre
los que destacan el aumento de la reabsorcin de
sodio en el tbulo renal el incremento de la acti-
vidad simptica y el descenso de la actividad
ATPasa-Na
+
, K
+
y de la ATPasa-Ca
2+
, lo que da
lugar al cambio electroltico del medio celular,
situacin que favorece el incremento intracelular
de Na
+
y Ca
2+
.
En situaciones de resistencia a la insulina tambin
se ha comprobado un incremento en el intercambio
sodio-litio y Na
+
/ H
+
a nivel eritrocitario. Este hecho,
en conjuncin al anteriomente comentado, dara
lugar a un aumento de la contractilidad de las clulas
musculares lisas con el consiguiente aumento de la
resistencia vascular perifrica.
d.).-Fenmenos de glucosilacin de protenas
La glucosilacin proteica consiste en la reac-
cin no enzimtica entre un glcido y el grupo N-
terminal de la cadena polipptidica. Esta reaccin
produce una aldimina inestable base de Schiff
que experimenta posteriormente un reordenamiento
molecular lento que la transforma en un compuesto
estable cetoamina, fructosamina o compuesto de
Amadori.
El aumento de la concentracin de glucosa
guarda una relacin directa con el incremento del
compuesto de Amadori, el cual puede seguir tres
vas metablicas: tranformarse nuevamente en almi-
dina mediante un proceso de reaccin lenta; en los
denominados productos avanzados de glicosilacin
(PAG) bien, degradarse.
Los PAG son compuestos estables y su forma-
cin constituye un proceso irreversible. Se depo-
sitan en diferentes tejidos, especialmente en la pared
arterial, donde van generando una lesin que evolu-
cionar de forma independiente de los niveles de
glucemia que puedan ser alcanzados. En la fisio-
patologa del proceso ateromatoso, la glucosilacin
no enzimtica interviene a diferentes niveles.
De hecho, estos fenmenos dan lugar a modifi-
caciones de las lipoprotenas, de los factores de
coagulacin, de las enzimas, del colgeno y del
DNA, as como a la generacin de radicales libres.
La glucosilacin del colgeno, mediante un
proceso de unin covalente con las lipoprotenas,
aumenta el grado de rigidez parietal y disminuye
la accin de la colagenasa.
La unin de las LDL al colgeno glucosilado
dar lugar a su atrapamiento en la capa ntima
de la pared arterial, que de esta forma presenta
FISIOPATOLOGA. Blanes J I., Lluch I., Morillas C., Nogueira J M., Hernndez A.
27
una mayor susceptibilidad a los procesos oxida-
tivos.
Se han demostrado receptores especficos para
los PAG en los macrfagos y en clulas endote-
liales. Cuando interactan con estos receptores celu-
lares, se generan mecanismos que producen secre-
cin del factor de necrosis tumoral TNF ; de
interleucina-1 IL-1 ; del factor de crecimiento
derivado de las plaquetas PDGF; y del factor
de crecimiento semejante a la insulina I IGF-1.
Estos factores implican un incremento de la
sntesis proteica, con el consiguiente aumento de la
matriz vascular y proliferacin celular. Otra accin
importante de los PAG es su probable interaccin
con los grupos amino de los cidos nucleicos. El
incremento de la formacin de complejos PAG-
DNA se asocia con mutaciones que potencialmente
pueden condicionar alteraciones de la expresin
gnica, y manifestarse con un incremento de la
misma en los genes tranformadores a nivel de las
placas de ateroma en las arterias coronarias.
4.- INFECCIN
El desarrollo de infecciones en el PD es multi-
factorial.
A la predisposicin de los enfermos diabticos
a desarrollar lceras de causa neuroptica y a la
propia macroangioptica, se asocia, como conse-
cuencia de las alteraciones metablicas, la altera-
cin de la flora microbiana "fisiolgica" de origen
endgeno y el descenso en la eficacia de los meca-
nismos de resistencia a la infeccin.
a).- Alteraciones de la flora microbiana
La neuropata autonmica condiciona una
prdida de las funciones vasomotoras y del reflejo
de sudoracin a nivel del pie. Como consecuencia
directa, provoca la sequedad de la piel y la apari-
cin de grietas que, asociadas a la disminucin del
flujo sanguneo en los capilares nutritivos, secun-
daria a la apertura de los shunts arterio-venosos,
hacen que el pie en la DM constituya un potencial
e importante punto de inicio de infecciones.
La flora implicada en las infecciones del PD es
la habitual de la superficie cutnea en otras locali-
zaciones: Staphylococcus coagulasa negativo, cocos
gram-positivos y difterioides.
Por otra parte, los enfermos diabticos mayores
de sesenta y cinco aos estn colonizados con mayor
frecuencia por bacilos gram-negativos, levaduras y,
en menor medida y de forma ocasional, por algunos
hongos filamentosos.
Diferentes estudios microbiolgicos de la flora de
la piel demuestran que es compleja y cambiante, presen-
tando variaciones en funcin del rea anatmica.
En este sentido, es el entorno el que predispone
a los distintos tipos de colonizacin bacteriana. En
las zonas secas, la flora es limitada 1.000 bacte-
rias/cm
2
debido a las condiciones fsico-qumicas
de la superficie de la piel.
En zonas hmedas se promueve el crecimiento
fngico y bacteriano, tanto en densidad como en
variedad.
La etiologa en las lceras infectadas en el pie
suele ser polimicrobiana y los microorganismos que
con mayor frecuencia las infectan son los bacilos
gram-negativos; aerobios y anaerobios facultativos
E. coli, Proteus, Klebsiella, las Pseudomonas
y la flora anaerobia Peptoestreptococcus y
Bacterioides.
Los enfermos diabticos pueden tener un riesgo
incrementado de colonizacin por dermatfitos,
especialmente en los espacios interdigitales. Las
dermatofitosis interdigitales constituyen un factor
de primer orden predisponente en la DM para el
desarrollo de infecciones complicadas. La presencia
de fisuras epidrmicas y erosiones crean una impor-
tante facilidad de infeccin para bacterias pigenas.
b).- Disminucin de los mecanismos de defensa
Los enfermos diabticos desarrollan infecciones
relevantes desde el punto de vista clnico, sin que
funcionen de forma correcta los mecanismos de
defensa ni de alerta frente a las mismas. Por ello
lesiones inicialmente poco graves e incluso banales
pueden evolucionar a situaciones extremas cuyo nico
desenlace posible es frecuentemente la amputacin.
La neuropata sensorial, que afecta a la sensibi-
lidad nociceptiva y trmica, implica que lesiones
TRATADO DE PIE DIABTICO
28
mnimas pasen inadvertidas al afectarse especial-
mente la sensibilidad al dolor desencadenado por
la presin, lo que es sustrato para la aparicin de
necrosis de decbito que, por lo general, afectan a
un pie previamente deformado.
Las fibras C sensoriales forman parte de una red
que participa en la respuesta nociceptiva y neuro-
inflamatoria. Su estimulacin produce la liberacin
de sustancias con accin neuroquinina como son la
sustancia P, la serotonina y el pptido relacionado
con el gen de la calcitonina (CGRP).
Todo ello condiciona la liberacin de histamina
por las clulas cebadas, provocando un incremento
en la permeabilidad del endotelio capilar y la vaso-
dilatacin.
La importante afectacin de estas fibras en los
enfermos diabticos da lugar a una disminucin de
los signos de infeccin y de la respuesta inflama-
toria vital inherente al control de las infecciones.
c).- Alteracin de la respuesta inflamatoria
Se han descrito mltiples defectos en la respuesta
inmune en la DM, que contribuyen al desarrollo y
control de las infecciones.
Estas disfunciones afectan especialmente a la
respuesta de la serie blanca, alterndose fenmenos
como la diapdesis, la adherencia leucocitaria, la
quimiotaxis y la capacidad destructiva de los poli-
morfonucleares, defectos que se agravan cuando
son concomitantes a un control incorrecto de la
glucemia.
La respuesta inflamatoria es un componente
esencial tanto en los mecanismos de defensa ante
la infeccin, como en el proceso de la cicatrizacin.
Fisiolgicamente, el proceso inflamatorio y de
cicatrizacin de las heridas puede describirse con
arreglo a tres fases:
- Fase de aumento del aporte sanguneo en la
zona lesionada.
- Fase de acumulacin de exudado hiperproteico,
participado por leucocitos para la destruccin
bacteriana.
- Fase de formacin de tejido colgeno fibroso.
Estas tres fases pueden estar alteradas en la DM.
As, una disminucin del aporte sanguneo, que
en ausencia de complicaciones puede ser suficiente
para mantener la viabilidad de la piel intacta, no lo
es para conseguir la cicatrizacin incluso de
pequeas heridas, con lo que stas evolucionan hacia
la necrosis y la infeccin.
El crecimiento de grmenes anaerobios est favo-
recido en estos tejidos isqumicos, sobre todo si es
concomitante con la presencia de grmenes aero-
bios. Adems de la posibilidad de la aparicin de
gangrena gaseosa por clostridio, en la DM puede
desarrollarse una miositis por anaerobios no clos-
tridiales, que generalmente es de mal pronstico en
cuanto a la viabilidad del segmento afectado.
La denervacin de los vasos sanguneos por la
neuropata autonmica puede provocar una dismi-
nucin de la respuesta vascular a la inflamacin y
a otros estmulos.
En este sentido, se ha demostrado un aumento
de la vasoconstriccin en respuesta a catecolaminas
y al fro, lo que puede ser un obstculo adicional
para el desarrollo de los mecanismos autorregula-
dores locales.
Todo ello puede aumentar el desarrollo de las infec-
ciones, y en este sentido existen evidencias de que la
vasoconstriccin local producida por la inyeccin de
noradrenalina aumenta la agresividad bacteriana.
El ya mencionado engrosamiento del endotelio
capilar puede contribuir a alterar la fase de migra-
cin leucocitaria a la zona lesionada y de forma-
cin de lquido hiperproteico, fase que cursa con
un proceso inicial de transporte a la zona inflamada,
seguido de la migracin al intersticio tisular a travs
de las paredes del capilar e identificacin o reco-
nocimiento del espcimen a fagocitar, y que
concluye con la fagocitosis, la destruccin y la diges-
tin del material fagocitado.
En el contexto de este proceso, existen eviden-
cias de que varias de estas fases se hallan alteradas
en la DM.
En primer trmino, existe una disminucin de
la adherencia de los leucocitos al endotelio
FISIOPATOLOGA. Blanes J I., Lluch I., Morillas C., Nogueira J M., Hernndez A.
29
capilar, circunstancia que probablemente tenga
una repercusin clnica, ya que enfermos con
trastornos genticos capaces de afectar a la capa-
cidad de adherencia de los leucocitos cursan con
un incremento del riesgo para las infecciones
bacterianas.
En segundo trmino, en la DM parecen existir
alteraciones en las propiedades reolgicas de los
leucocitos que afectaran a la diapdesis, proceso
en el que es fundamental la gluclisis.
Tras atravesar el endotelio capilar, la progresin
celular es una funcin mediatizada por gradientes
qumicos.
La quimiotaxis se ha encontrado alterada en
algunos enfermos diabticos, hecho al parecer deter-
minado genticamente, pues se observa en fami-
liares diabticos de primer grado. Adems, las
anomalas en la quimiotaxis no se han podido
demostrar a partir de clulas de personas no diab-
ticas y cuyo plasma se ha colocado en un medio
hiperglucmico.
La capacidad de los polimorfonucleares de fago-
citar y destruir las bacterias est reducida en la
DM, alteracin que puede corregirse totalmente
pero sin llegar a normalizarse con el correcto control
metablico.
El mecanismo consiste probablemente en una
reduccin en la generacin de factores bactericidas
derivados del oxgeno. La produccin de estas
sustancias depende del metabolismo de la glucosa
mediante la va de la pentosa fosfato, que est direc-
tamente conectada con el metabolismo hidrocar-
bonado de la clula.
Un componente muy importante de la respuesta
celular es la intervencin de los monocitos con
funcin fagoctica. Se ha demostrado que la alte-
racin de la misma modifica de forma relevante la
actividad fibroblstica en animales de experimen-
tacin, y que los monocitos tienen reducida su acti-
vidad metablica en la DM.
Los cambios que implica esta respuesta infla-
matoria son esenciales en la fase previa de forma-
cin del tejido colgeno fibroso.
Existen muy pocas evidencias clnicas demos-
trativas de que, en ausencia de infeccin, la cura-
cin de las heridas sea menos efectiva en los
enfermos diabticos.
Algunos estudios demuestran diferencias signi-
ficativas en la tasa de curacin en las amputaciones
a nivel del pie en estos enfermos con respecto a los
no diabticos, pero es una evidencia difcilmente
demostrable desde el punto de vista clnico, por
tratarse de un proceso muy interrelacionado con el
aporte sanguneo.
No obstante, otras evidencias demuestran que
la curacin de heridas es diferente en los animales
con deficiencia insulnica en los que previamente
se ha demostrado un dficit de produccin de DNA
cercano a la herida, observndose alteraciones en
la formacin de nuevos capilares y en la produc-
cin de colgeno.
El dficit de insulina va asociado a disminucin
de granulocitos y de fibroblastos; a un mayor grado
de edema y a una disminucin de estructuras capi-
lares. Estos hechos sugieren que es la falta de insu-
lina ms que la propia hiperglicemia la responsable
del dficit de crecimiento capilar.
En el enfermo diabtico tambin se han eviden-
ciado alteraciones en la formacin del tejido de
granulacin, si bien no son exclusivas de la DM,
afectando igualmente a enfermos con niveles plas-
mticos elevados de urea de forma crnica y en
situaciones de malnutricin.
Se interpreta que el efecto del dficit de insu-
lina en el proceso de curacin de las heridas se debe
a cambios que se producen en las primeras fases y
con posterioridad al inicio de la lesin, como lo
demostrara el hecho de que la administracin precoz
de insulina recupera la capacidad de producir tejido
de granulacin.
Se ha postulado, finalmente, que determinadas
citoquinas, como el factor de crecimiento plaque-
tario PDGF pueden influir en la mala evolu-
cin de las heridas en la DM. Este hecho se ha
demostrado en modelos animales en los que, con
posterioridad a una diabetes experimental, se ha
observado una respuesta negativa al incremento
esperado de este factor (Tabla III).
TRATADO DE PIE DIABTICO
30
FISIOPATOLOGA. Blanes J I., Lluch I., Morillas C., Nogueira J M., Hernndez A.
31
Tabla III
Fisiopatologa del proceso infeccioso en el pie diabtico
N. Autnoma N. sensitiva
Ateroesclerosis
Lesin
microcirculacin
Fracaso de la
cicatrizacin
Fagocitosis
N. motora
Piel seca Falta de respuesta
neuroinflamatoria
Necrosis
metatarsiana
Isquemia Neuropata
Respuesta
inflamatoria
Infeccin
1.- INTRODUCCIN
Como se ha mencionado en el Captulo I, la
prevalencia del pie diabtico (PD) se sita en torno
al 8% - 13%, afectando con mayor frecuencia a la
poblacin diabtica entre 45 y 65 aos.
Existen distintas situaciones patognicas en los
enfermos diabticos, desarrolladas en el Captulo
II neuropata, macroangiopata, microangiopata
e infeccin que inicialmente predisponen y final-
mente determinan la aparicin y evolucin de las
diferentes alteraciones en sus pies y que conforman
la entidad que denominamos PD.
La entidad clnica PD hace, pues, referencia al
sndrome resultante de la interaccin de factores
sistmicos o predisponentes angiopata, neuro-
pata e infeccinsobre los que actan factores
externos ambientales o desencadenantes modo
de vida, higiene local, calzado inadecuado.
Ambos, predisponentes y desencadenantes, no tan
slo propician la aparicin de callosidades y lceras,
sino que contribuyen a su desarrollo y perpetuacin.
La principal causa de lesin en el PD es la utili-
zacin de un calzado inadecuado, que se sita como
causa desencadenante en aproximadamente el 40%
de los casos.
Otras causas menos frecuentes son la realiza-
cin de una pedicura incorrecta, las lesiones trmicas
y los traumatismos punzantes producidos por un
cuerpo extrao.
Cerca de la mitad de los enfermos diabticos
con lceras en los pies presentan deformaciones en
los mismos, y en el 12% de ellos, la deformidad es
la causa directa de la lesin.
Finalmente, existe un tercer grupo de factores
agravantes o perpetuantes en el que pueden iden-
tificarse desde alteraciones isqumicas subclnicas,
hasta necrosis tisular progresiva.
En sntesis, pues, y en el contexto de la fisio-
patologa evolutiva de una lesin en el PD, deben
considerarse tres tipos de factores: los predispo-
nentes, que sitan a un enfermo diabtico en situa-
cin de riesgo de presentar una lesin; los desen-
cadenantes o precipitantes, que inician la lesin; y
los agravantes o perpetuantes, que retrasan la cica-
trizacin y facilitan las complicaciones.
Los factores predisponentes son aquellos que
dan lugar a un pie vulnerable, de alto riesgo de desa-
rrollar complicaciones. Pueden ser de tipo primario
neuropata y macroangiopata o secundario
microangiopata.
La neuropata produce en el pie un grado
variable de alteracin en la sensibilidad y que
vara desde la disestesia a la anestesia. Supone
la atrofia progresiva de su musculatura intrn-
seca y la sequedad de la piel, a la que va asociada
en mayor o menor grado la isquemia, secundaria
a la macroangiopata.
En esta situacin de pie vulnerable o de alto
riesgo actuarn los factores precipitantes o desen-
cadenantes, de los que el ms importante es el
traumatismo mecnico, que da lugar a una lcera
o a la necrosis.
ETIOPATOGENIA DEL PIE DIABTICO. Blanes J I., Lluch I., Morillas C.,
Nogueira J M., Hernndez A.
33
CAPTULO III
ETIOPATOGENIA
DE PIE DIABTICO
Blanes JI., Lluch I., Morillas C., Nogueira JM., Hernndez A.
1.- Introduccin
2.- Factores predisponentes
3.- Factores precipitantes
4.- Factores agravantes
5.- Mecanismo de produccin
Una vez aparecida sta, pasan a ejercer su
accin los factores agravantes, entre los que se
encuentran la infeccin y la propia isquemia.
La primera puede provocar un dao tisular
extenso, favorecida por la segunda que, adems,
acta retrasando la cicatrizacin. Finalmente, la
neuropata evitar el reconocimiento tanto de la
lesin como del factor precipitante (Tabla I).
2.- FACTORES PREDISPONENTES
a) Neuropata
Habitualmente, los enfermos diabticos que desa-
rrollan lesiones en el pie tienen como primer factor fisio-
patolgico una disminucin de la sensibilidad.
La hiperglucemia est invariablemente asociada
a alteraciones en la conduccin nerviosa como se
ha comentado en el Captulo II, y los pies son alta-
mente susceptibles de iniciar fases de hipoestesia.
Son alteraciones que afectan tanto a las fibras
sensitivas y motoras como al sistema autnomo. La
neuropata sensitiva altera inicialmente la sensibi-
lidad profunda sentido de posicin de los dedos
del pie, reflejos intrnsecos de los mismos y poste-
riormente a la sensibilidad superficial tctil,
trmica y dolorosa.
La afectacin motora atrofia la musculatura
intrnseca del pie.
Todo ello provoca acortamientos tendinosos y alte-
raciones en la distribucin de las fuerzas que soporta
el pie, iniciando y consolidando diferentes tipos de
deformidades. Las ms prevalentes son los dedos en
martillo y en garra, la prominencia de las cabezas de
los metatarsianos y el desplazamiento anterior de la
almohadilla grasa plantar ya atrofiada. Suponen un
riesgo potencial de lesin, en funcin del aumento de
la presin plantar mxima en zonas concretas del pie,
propicias a desarrollar lceras.
A nivel cutneo y subcutneo, y debido a la
glucosilacin no enzimtica de las protenas del
colgeno, las fibras se engrosan y aumentan su entre-
TRATADO DE PIE DIABTICO
34
Tabla I
Esquema de la fisiopatologa del Pie Diabtico
HIPERGLUCEMIA
Lesin crtica (Pronstico de la extremidad)
Pie normal
Pie de riesgo lesional
lcera, lesin
FACTORES PREDISPONENTES
FACTORES DESENCADENANTES
FACTORES AGRAVANTES
cruzamiento, dando lugar a una piel gruesa y firme,
y a una restriccin en la movilidad articular.
La afectacin del sistema nervioso autnomo
tambin contribuye a la aparicin del sndrome, al
disminuir la sudoracin local, constituydose una
piel seca, donde con facilidad se producen fisuras
que pueden ser el inicio de lceras e infecciones.
Las lceras neuropticas son consecuencia de
estmulos lesivos, no percibidos por el paciente,
debido a la prdida de la sensibilidad dolorosa.
Estos estmulos suelen ser mecnicos, aunque
tambin pueden ser trmicos y qumicos.
La ubicacin ms prevalente de las lceras son
las zonas de callosidades, secundarias a la presin
plantar en la zona (Figura 1).
En realidad, lo que diferencia una lcera diab-
tica de una no diabtica es la presencia de la neuro-
pata, que est implicada en la fisiopatologa de la
lcera del PD en el 85%-90% de los casos, asocin-
dose a isquemia aproximadamente en la mitad de
ellos. Por tanto, el pie insensible, con independencia
de que se halle bien perfundido o isqumico, debe
considerarse como un pie de alto riesgo.
b) Macroangiopata
La isquemia es consecuencia de una macroangio-
pata que afecta a las arterias de mediano y gran calibre.
La enfermedad macrovascular arterioscle-
rosis no es cuantitativamente distinta en el
enfermo diabtico respecto al no diabtico, en lo
que respecta al depsito de calcio, colesterol, lpidos,
papel de las plaquetas y emigracin de las clulas
musculares lisas, como ya se ha mencionado en el
Captulo II.
No obstante, s es una caracterstica propia de
la arterioesclerosis en el enfermo diabtico la calci-
ficacin de la capa media arterial, que se interpreta
secundariamente a la denervacin simptica de los
vasa vasorum, causada por la neuropata auton-
mica. Cuando aparece esta calcificacin, se altera
la forma de la onda del pulso y eleva falsamente
la presin en las arterias tibiales a nivel del tobillo.
La arteriopata en la DM muestra predileccin
por las arterias infrageniculares de la pierna, y tiende
a ser bilateral y multisegmentaria. La prevalencia
de la isquemia en los miembros inferiores por
macroangiopata es cuatro veces superior en el
hombre y ocho veces superior en la mujer diab-
ticos respecto a la poblacin general.
c) Microangiopata
La microangiopata diabtica afecta a los capi-
lares, arteriolas y vnulas de todo el organismo.
Esencialmente la lesin consiste en hipertrofia
y proliferacin de su capa endotelial sin estrecha-
miento de la luz vascular. La membrana basal est
engrosada y contiene sustancia PAS positiva.
Existe evidencia de que la aparicin de la micro-
angiopata guarda relacin con la duracin y el control
metablico de la DM, ya que la hiperglucemia mante-
nida durante aos sera la responsable de la biosn-
tesis de protenas especficas que integran la
membrana basal engrosada.
Existe controversia en cuanto a su trascendencia
en la etiopatogenia de la lcera del PD, que parece
ser menor a la que en un principio se le haba atri-
buido.
La idea errnea sobre su papel preponderante
en la aparicin y desarrollo de la lcera del PD ha
supuesto, e incluso actualmente comporta con exce-
siva frecuencia, la indicacin de medidas terapu-
ticas inadecuadas a erradicar, porque se basan en
ETIOPATOGENIA DEL PIE DIABTICO. Blanes J I., Lluch I., Morillas C.,
Nogueira J M., Hernndez A.
35
Figura 1. Zonas ms prevalentes para el desarrollo de lcera
plantar en el pie neuroptico
4%
52%
12%
0%
8%
12%
4%
8%
la consideracin de que la causa de las lesiones
trficas es fundamentalmente la isquemia, aun en
enfermos que presentan pulsos positivos a nivel del
pie.
La gangrena digital en presencia de pulsos
distales se interpretaba como secundaria a la micro-
angiopata. Pero es debida a trombosis de arterias
digitales producida por toxinas necrotizantes libe-
radas por distintos grmenes, sobre todo
Staphilococcus aureus.
El valor de la revascularizacin en tales situa-
ciones se cuestionaba porque se consideraba que
sera poco beneficiosa por la presencia de la micro-
angiopata. Sin embargo, la revascularizacin de
enfermos con microangiopata claramente estable-
cida consigue los mismos resultados que en aque-
llos enfermos que no la presentan.
La microangiopata diabtica se implicaba en la
patogenia de la lcera neuroptica. Pero las lesiones
neuropticas en el PD no difieren de aquellas que
aparecen en neuropatas hereditarias en personas
no diabticas o en aquellas que padecen neuropa-
tas postraumticas en ausencia de microangiopata.
Este concepto errneo de enfermedad obstruc-
tiva microvascular tuvo probablemente su origen
en un trabajo de Goldenberg et al, publicado en
1959 y en el que, mediante un estudio retros-
pectivo de segmentos arteriales aislados de las
extremidades amputadas, postulaba la existencia
de una arterioloesclerosis obstructiva especfica
en la DM.
Con posterioridad, y mediante estudios pros-
pectivos, Standness en 1962 y Conrad en 1967,
rebatieron este concepto, en base a hallar tanta afec-
tacin obstructiva microvascular en los enfermos
diabticos como en los no diabticos.
Aunque a nivel de la microcirculacin no se
objetiva una disminucin de la luz, s se observa
engrosamiento de la membrana basal capilar y alte-
raciones funcionales.
El engrosamiento de la membrana basal provoca
el paso de albmina al intersticio celular y la alte-
racin en el intercambio de molculas nutrientes,
aspecto que puede interferir en el proceso de cica-
trizacin, y tiene una causa plurifactorial. Por un
lado, la hiperglucemia, por medio de glucosilacin
no enzimtica del colgeno y de proteinglicanos.
Por otro, la susceptibilidad gentica y las altera-
ciones endoteliales producidas por los cambios de
flujo y presin a nivel de la microcirculacin debido
a la neuropata autonmica.
Las alteraciones hemodinmicas consisten en la
hiperemia microvascular reducida, es decir, en la vaso-
dilatacin reactiva reducida, que conduce a una dismi-
nucin de la respuesta inflamatoria ante un trauma-
tismo o una infeccin y en la disminucin de la
vasoconstriccin inducida posturalmente, que comporta
la distribucin deficiente del flujo sanguneo.
Por tanto, la microangiopata en el enfermo
diabtico, si bien tiene una importancia fisiopato-
lgica demostrada en la lesin de la retina y del
glomrulo renal, y asociada a hiperglucemia mante-
nida, en la instauracin y proceso evolutivo de la
neuropata, tiene un papel secundario, todava
incierto, en la produccin de las lceras en el pie.
Aunque la enfermedad microvascular por s
misma es poco probable que cause lcera en el PD,
es responsable de la necrosis tisular por el fracaso
de la funcin de la microcirculacin, que en los
enfermos diabticos es debido a una interaccin de
los efectos que sobre ella tienen la neuropata, la
macroangiopata y la propia microangiopata.
A modo de resumen, y como factores predis-
ponentes del PD:
La neuropata provoca:
a) El aumento del flujo en reposo a travs de los
shunts arterio-venosos, efecto que acta a
modo de "robo" o by-pass de los capilares
nutritivos.
b) La disminucin de la respuesta vasodi-
latadora reactiva a estmulos dolorosos,
trmicos o a situaciones de isquemia.
c) La disminucin de la vasoconstriccin
postural, lo que condiciona el aumento de la
presin capilar y del flujo en bipedestacin
dando lugar al edema neuroptico.
La macroangiopata provoca:
a) La disminucin en la respuesta vasocons-
trictora postural y en la hiperemia reactiva
TRATADO DE PIE DIABTICO
36
en situaciones de isquemia evolucionada,
siendo alteraciones que desaparecen despus
de la revascularizacin.
La microangiopata provoca:
a) La disminucin de la respuesta vasodilata-
dora a estmulos.
3.- FACTORES PRECIPITANTES O DESEN-
CADENANTES
Sobre el pie de riesgo desarrollado por los factores
predisponentes, para que se inicie una lesin, deben
actuar los de tipo precipitante o desencadenante,
siendo el ms frecuente el traumatismo mecnico
cuando acta de forma mantenida, provocando la
rotura de la piel y la lcera o la necrosis secundaria.
Ambas se producen, pues, por la interaccin
anormal y mantenida en un determinado perodo
evolutivo, entre un estrs ambiental, que puede ser
de mnima magnitud, y la respuesta de unos tejidos
condicionados en su adaptacin al mismo.
En sntesis, no es ms que la traduccin de una
alteracin del equilibrio oferta-demanda de oxgeno,
bien por una disminucin de la oferta, como
ocurre en las lceras isqumicas, bien por un
aumento de la demanda, como ocurre en las
neuropticas (Tabla II).
En el caso del PD, los factores clave que influyen
en su patogenia son:
- El nivel de respuesta sensitiva protectora o
umbral de proteccin.
- El tipo, magnitud y duracin del estrs apli-
cado, y
- La capacidad de los tejidos para resistirlo.
Si en un pie neuroptico con sensibilidad alte-
rada se aplica un estrs de tipo normal y mode-
rado, pero reiterativo en un intervalo evolutivo
prolongado y concentrado sobre una zona de
aumento de la presin plantar condicionada por
una deformidad como puede ser el hallux valgus o
una callosidad, el proceso va a determinar la aut-
lisis inflamatoria seguida de necrosis, al no existir
una respuesta dolorosa defensiva.
En un pie isqumico, la capacidad de los tejidos
para resistir el fracaso es menor, y un estrs ligero
ETIOPATOGENIA DEL PIE DIABTICO. Blanes J I., Lluch I., Morillas C.,
Nogueira J M., Hernndez A.
37
Tabla II
Factores diferenciales que intervienen en la produccin de la lcera neuroptica
y neuroisqumica en el pie diabtico
DISBALANCE DE OXGENO EN LA PIEL
OFERTA DEMANDA
Neuroisqumicas Neuropticas
LCERA NEUROPTICA
PRESIN TEJIDOS
NORMAL BLANDOS
REPETIDA
LCERAS
ESTRS TEJIDOS
AMBIENTAL BLANDOS
LCERA NEUROISQUMICA
PRESIN T. BLANDOS
LIGERA FLUJO
tiempo
tiempo
tiempo
QUERATINA
y mantenido, como puede ser el de un zapato mal
ajustado, es suficiente para iniciar la lesin.
Los factores desencadenantes pueden ser de tipo
extrnseco o intrnseco.
a) Factores extrnsecos
Son de tipo traumtico, y pueden ser mecnicos,
trmicos o qumicos.
El traumatismo mecnico se produce habi-
tualmente a causa de calzados mal ajustados, y
constituye el factor precipitante ms frecuente
para la aparicin de lceras, sean neuroisqu-
micas o neuropticas, correspondiendo el 50%
de las mismas a zonas afectadas por callosidades
en los dedos.
El traumatismo trmico es directo y lesiona la
piel. Habitualmente se produce al introducir el pie
en agua a temperatura excesivamente elevada;
utilizar bolsas de agua caliente; descansar muy cerca
de una estufa o radiador; andar descalzo por arena
caliente o no proteger adecuadamente el pie de
temperaturas muy bajas.
El traumatismo qumico suele producirse
por aplicacin inadecuada de agentes quera-
tolticos. Por ejemplo, con cido saliclico.
b) Factores intrnsecos
Cualquier deformidad del pie, como los dedos
en martillo y en garra; el hallux valgus; la artro-
pata de Charcot, o la limitacin de la movilidad
articular, condicionan un aumento de la presin
plantar mxima en la zona, provocando la forma-
cin de callosidades, que constituyen lesiones preul-
cerosas, hecho confirmado por la prctica clnica,
porque en estas zonas es donde la mayora de los
enfermos desarrollan las lesiones ulcerosas.
4.- FACTORES AGRAVANTES
Aunque de una forma secundaria, la infeccin
es determinante en el desarrollo de la lcera, y
adquiere un papel relevante en el mantenimiento de
la misma.
No es responsable del inicio de la lcera, excepto
en aquellas situaciones en que la ruptura de la piel
es causada de forma directa por infecciones fngicas,
pero s interviene en la evolucin de las mismas
una vez iniciadas.
Cuando se asocia a la isquemia, la infeccin
es el factor que va a establecer el pronstico
evolutivo de la lesin. En este sentido, se puede
afirmar que no existen lceras infecciosas en el
PD, sino infectadas.
La mayor sensibilidad a la infeccin en los
enfermos diabticos se debe a diferentes causas, entre
las que cabe mencionar como ms prevalentes, la
ausencia de dolor, que favorece el desarrollo insi-
dioso de una celulitis extensa o de un absceso; la
hiperglucemia, que altera los mecanismos inmunita-
rios, fundamentalmente la inmunidad celular va-
se el Captulo II y la isquemia, que compromete
la perfusin arterial y el aporte de oxgeno.
La alteracin sensitiva interviene demorando la
percepcin de la lesin y, por tanto, es un factor
coadyuvante de la instauracin de la infeccin.
Las lceras neuropticas y neuroisqumicas
suelen estar sobreinfectadas por microorganismos
diversos, que en su mayora son saprfitos esta-
filococos, estreptococos, aunque tambin pueden
detectarse aerobios y anaerobios facultativos E.
coli o anaerobios estrictos Bacterioides y
Clostridium perfringens si las lceras son
profundas.
Tales microorganismos, favorecidos por la alte-
racin de las condiciones homeorreolgicas, pueden
llegar a invadir los tejidos profundos progresando
hasta las estructuras seas.
De todas las infecciones observadas en el PD, las
bacterianas bsicamente las causadas por estafilo-
cocos y estreptococos y las micticas candidiasis,
dermatofitosis, cromoblastomicosis son las ms
frecuentes.
5.- MECANISMO DE PRODUCCIN
Aunque la neuropata y la enfermedad vascular son
factores mayores en la etiopatogenia del PD, un pie
neuroptico o neuroisqumico no se ulcera espont-
neamente y, como ha quedado establecido en apartados
TRATADO DE PIE DIABTICO
38
anteriores, la lesin es el estadio final en el que se
implica un factor ambiental, generalmente mecnico,
y la situacin previa de pie de riesgo.
Existen tres situaciones en las que las fuerzas
mecnicas pueden lesionar el pie de riesgo:
- Un impacto intenso con un objeto pequeo
provocar una fuerza muy localizada que lesio-
nar la piel. Esto ocurre, por ejemplo, cuando
un pie insensible pisa una chincheta o un clavo.
- Una presin ligera pero sostenida por un
perodo evolutivo largo provocar la necrosis
isqumica. Esta situacin se produce cuando
se viste un zapato ajustado durante todo un
da. Es la causa ms frecuente de lcera en el
pie neuroisqumico.
- Un estrs normal y moderado, pero reiterado,
durante un perodo prolongado de tiempo, provoca
una autlisis inflamatoria y necrosis. Es quiz la
causa ms frecuente de lcera en el pie neuro-
ptico en el que se pierde la sensacin de alarma
que supone el dolor (Tabla III).
Una vez iniciada la lcera, la persistencia del apoyo
en un pie insensible es el factor que facilita no nica-
mente la aparicin de la infeccin, sino el que sta
difunda a tejidos ms profundos y proximales.
Las lceras ms frecuentes son las neuropticas:
de entre un 45% y un 60%. Las neuroisqumicas
suponen entre un 25%, y un 45% y las puramente
isqumicas, entre un 10% y un 15%.
Por tanto, la neuropata est implicada en un
85%-90% de las lceras del PD.
La polineuropata simtrica distal, que es la
forma ms frecuente de ND, afecta a las fibras
nerviosas sensitivas, motoras y autnomas.
En definitiva, pues, el trastorno sensitivo se
caracteriza por disminucin de la sensacin de dolor
y temperatura, y posteriormente de la sensibilidad
ETIOPATOGENIA DEL PIE DIABTICO. Blanes J I., Lluch I., Morillas C.,
Nogueira J M., Hernndez A.
39
Tabla III
Mecanismo de produccin de la lcera en el pie diabtico
NEUROPATA
Sensitiva Motora Autonmica
Isquemia
Funcional
Estructural
Aumento presin plantar
Neuroartropata (Charcot)
Reduccin flujo
Deformidad
Sobrecarga
Pie de riesgo
lcera
Extensin lesin - Necrosis
FACTORES AGRAVANTES
Infeccin
Isquemia
Neuropata
FACTORES DESENCADENANTES
Deformidad + traumatismo
MICROANGIOPATA MACROANGIOPATA
vibratoria y de la sensorial superficial. Debido a
ello, los enfermos diabticos con neuropata esta-
blecida pierden, de forma total o parcial, la capa-
cidad de percibir los mnimos traumatismos mec-
nicos, la presin inadecuada ejercida por zapatos
mal ajustados o cualquier otro tipo de traumatismo,
lo que da lugar a la formacin de callosidades y
deformidades.
Los defectos de los nervios motores pueden
provocar atrofia de los msculos intrnsecos del pie
dando lugar a deformidades del pie como dedos en
martillo o en garra.
Las consecuencias de la neuropata auton-
mica incluyen prdida de sudoracin, fisuras
secas en la piel e inestabilidad vasomotora, con
incremento de la derivacin del flujo arterial por
los shunts arterio-venosos, implicando situaciones
de isquemia capilar.
La conjugacin de todos estos factores y en los
estadios ms avanzados determina la neuroartro-
pata de Charcot (Tabla IV).
Tanto las callosidades como las deformi-
dades y la neuroartropata de Charcot provocan
un aumento de la presin plantar, que es el
factor etiolgico ms importante en las lceras
neuropticas.
Tambin existe un aumento de la presin plantar
en zonas de lceras plantares previas y en zonas de
limitacin de la movilidad articular, aspecto que
condiciona que se mantenga un estrs repetido en
la zona, provocando la autlisis inflamatoria y el
hematoma subqueratsico, que conducen a la
necrosis tisular.
Si existe macroangiopata asociada, se produce
una disminucin del flujo sanguneo y de la presin
de perfusin en la circulacin distal. En este
contexto, y cuando las lesiones arteriales esteno-
santes u obliterantes alcanzan el punto crtico de
afectar a la presin parcial de oxgeno tisular y el
aporte de sustancias nutrientes requeridas por la
microcirculacin para mantener el metabolismo
basal tisular, se establece la situacin clnica deno-
minada isquemia crtica.
Esta secuencia de situaciones fisiopatolgicas,
asociadas a las alteraciones hemorreolgicas de la
DM, implica que la accin de uno o varios de los
factores desencadenantes descritos pueda provocar
una necrosis tisular, que suele complicarse adems
por la disminucin de la sensibilidad por la neuro-
TRATADO DE PIE DIABTICO
40
Tabla IV
Patogenia de la neuropata de Charcot
Diabetes de larga evolucin, mal controlada
Neuropata
Deambulacin sobre una articulacin insensible
Inestabilidad articular
Traumatismo
Mantenimiento del apoyo
en la marcha
Infeccin Degeneracin y subluxacin articular
Articulacin de Charcot
pata generalmente asociada. La isquemia, asimismo,
provoca una disminucin de la capacidad de cica-
trizacin.
Sea cual sea la causa de la lesin, la prdida
de la proteccin cutnea favorece la infeccin,
que puede agravarse por la propia isquemia, en
funcin de la disminucin del aporte de oxgeno,
que acta condicionando, por un lado, la difu-
sin de la infeccin y el crecimiento de grmenes
anaerobios y, por otro, la neuropata, con prdida
de sensibilidad.
ETIOPATOGENIA DEL PIE DIABTICO. Blanes J I., Lluch I., Morillas C.,
Nogueira J M., Hernndez A.
41
1.- INTRODUCCIN
En el Captulo II se ha descrito cmo el pie
diabtico (PD) es especialmente susceptible de
desarrollar lesiones, fundamentalmente de tipo
neuroptico e isqumico, y cmo ambas pueden,
de forma secundaria, complicarse por una infec-
cin con relativa facilidad.
Por tanto, una valoracin clnica correcta
del pie en un enfermo diabtico debe plante-
arse en trminos de neuropata, de isquemia
y de infeccin, si bien, y como se ha descrito,
pueden concurrir los tres factores en una
misma lesin.
La mayora de los enfermos diabticos que
consultan por lesiones en el pie lo hacen
debido a una lcera provocada por un trau-
matismo indoloro, y slo en un porcentaje muy
bajo la consulta est motivada exclusivamente
por dolor en reposo isqumico.
El efecto ms importante de la neuropata
perifrica en el PD es la prdida de la sensi-
bilidad, haciendo que el pie sea vulnerable al
ms mnimo traumatismo. La rotura de la piel,
por leve que sta sea, puede convertirse en
una puerta de entrada bacteriana.
Una infeccin tratada sin xito puede
provocar la gangrena y suponer una amputa-
cin.
Una neuropata severa puede implicar que
un pie isqumico no presente dolor.
Si existe isquemia, cualquier pequeo
procedimiento podolgico puede provocar una
gangrena. Por ello, es conveniente diferenciar
las caractersticas generales de los tres factores
que influyen en la aparicin y desarrollo de
las lceras del pie diabtico.
CLNICA. Pou J M., Blanes I., Ortiz E.
43
CAPTULO IV
CLNICA
Pou JM., Blanes I., Ortiz E.
1.- Introduccin
2.- Manifestaciones clnicas de la
neuropata
a.- Polineuritis perifrica simtrica
bilateral
b.- Mononeuritis
c.- Neuropata autnoma
3.- Manifestaciones clnicas de la
macroangiopata
a.- Isquemia crnica
b.- Isquemia crtica
4.- Manifestaciones clnicas de la
infeccin
5.- Sndromes clnicos del pie diab-
tico:
a.- Lesiones neuropticas
a.1.- lcera neuroptica
a.2.- Necrosis digital
a.3.- Pie agudo infeccioso
a.4.- Pie artroptico
b.- Lesiones neuroisqumicas
b.1.- lcera y gangrena
neuroisqumicas
b.2.- Necrosis digital
c.- Formas infecciosas
c.1.- Celulitis superficial
c.2.- Infeccin necrotizante de
tejidos blandos
c.3.- Necrosis o gangrena
digital
c.4.- Osteomielitis
6.- Clasificacin de las lesiones del pie
diabtico
2.- MANIFESTACIONES CLNICAS DE LA
NEUROPATA
La neuropata diabtica (ND) perifrica ha sido
descrita en la DM tipos I y II, y en el Captulo II
se ha establecido que la misma se halla en relacin
directa con el medio hiperglucmico en que se
mueve el enfermo diabtico.
En la DM tipo I, un control metablico defi-
ciente, con elevados niveles plasmticos de
glucemia, implica una mayor incidencia de neuro-
pata perifrica y autonmica con respecto a
situaciones metablicas correctamente controladas.
Una tercera parte de los enfermos diabticos, como
ya se ha comentado, presentan alteraciones neurop-
ticas de diversa tipologa en el momento de su diag-
nstico, que suelen remitir, aunque no en todos los
casos, cuando el control ajustado de la alteracin meta-
blica es el correcto.
Las diversas formas clnicas de ND se relacionan
en la Tabla I.
a) Polineuritis perifrica
simtrica bilateral
Polineuritis predominantemente sensitiva
La sintomatologa, en grado variable, es la propia
de la alteracin de la sensibilidad dolorosa, propio-
ceptiva, tctil, termoalgsica y vibratoria.
Polineuritis predominantemente motora
En esta forma existe, adems de una afectacin
sensitiva, un predominio de alteracin de la motora,
con disminucin de fuerza muscular especialmente en
la cintura proximal, y alteracin de reflejos rotulianos.
b) Mononeuritis motora perifrica
y polineuritis perifrica asimtrica.
Amiorradiculopata
Las complicaciones que involucran los nervios
perifricos pueden ser nicas o mltiples, tal como
se indica en la Tabla II.
Se clasifican en mononeuropata y polineuropata.
Una plexopata diabtica se caracteriza por la afecta-
cin de un plexo nervioso, siendo los ms frecuente-
mente afectados el braquial y el lumbosacro.
Mononeuritis o polineuritis
de los nervios craneales
La mononeuropata diabtica o polineuropata
que afecta a los nervios craneales se conoce como
"neuropata diabtica de los pares craneales". El par
craneal con mayor prevalencia lesional es el tercero
y, con menor frecuencia, el sexto, cuarto y sptimo.
Las manifestaciones clnicas se caracterizan
por dolor en el lado afecto, diplopa y ptosis
palpebral. La oftalmopleja diabtica puede ser
bilateral y presentarse en forma aislada sin neuro-
pata diabtica de base.
Habitualmente la evolucin del cuadro clnico
es brusca y su recuperacin, total o parcial, sugiere
una causa vascular o traumtica, que podra hallarse
relacionada con alteraciones de los vasa nervorum
y la produccin de microinfartos.
La mononeuritis craneal puede llegar a ser frecuente
en personas de edad avanzada y es infrecuente en
diabticos juveniles. En un 50% de los casos cursa en
forma aguda, con cefalea y oftalmopleja unilateral, y
el diagnstico diferencial debe establecerse con otras
lesiones del mesencfalo y rbita posterior; con el
aneurisma de la arteria cartida interna y con lesiones
de los senos y base del crneo. Cuando se plantean
dudas diagnsticas, debe realizarse una tomografa
axial computarizada o un examen angiogrfico.
Mononeuritis del tnel carpiano, nervio radial y
cubital, y nervio cutneo peroneo
Su afectacin puede ser sensorial y/o motora y
corresponde a los sectores inervados. En ocasiones
debe realizarse el diagnstico diferencial con la
neuropata secundaria a vasculitis, coagulopata y
otras enfermedades de afectacin sistmica.
Radiculopata
Cuando la lesin afecta a la raz del nervio se
habla de radiculopata diabtica.
TRATADO DE PIE DIABTICO
44
CLNICA. Pou J M., Blanes I., Ortiz E.
45
Tabla I
Formas clnicas de la neuropata diabtica
1 Polineuropata perifrica y simtrica
2 Neuropata simtrica o asimtrica
2.1 Proximal con afectacin motora
2.2 Radiculopata abdominal y torcica
3 Neuropata autnoma
Polineuropata sensorial
(predominantemente sensitiva)
Polineuropata mixta
Polineuropata motora
(predominantemente motora)
Nervios craneales
Nervios perifricos
Amiorradiculopata
Afectacin cardiovascular
Afectacin gnito-urinaria
Afectacin digestiva-cutnea
Afectacin respiratoria
Tabla II
Clasificacin topogrfica de la Neuropata Diabtica
SISTEMA NERVIOSO CENTRAL
- Encefalopata diabtica
MDULA
- Degeneracin segmentaria de los cordones laterales y posteriores
RACES
- Radiculopatas
NERVIOS PERIFRICOS (SOMTICOS Y AUTONMICOS)
- Polineuropata (Neuropata difusa simtrica distal)
- Mononeuropata (Neuropata focal o multifocal)
De origen vascular
Craneal
Perifrica
Femoral (amiotrofia)
Por atrapamiento
- Neuropata autonmica
Gastrointestinal, Genitourinaria, Cardiovascular
Otras: hipoglucemias inaparentes, disfuncin sudoral, disfuncin pupilar, anormalidades neuroendo-
crinas
La localizacin de la radiculopata a nivel tor-
cico y abdominal amiorradiculopata obliga en
ocasiones a realizar el diagnstico diferencial con
el abdomen agudo.
C) Neuropata autnoma
Existen diversos factores etiopatognicos con
capacidad de alterar el sistema nervioso autnomo:
uremia, alcoholismo, sfilis, amiloidosis y DM,
siendo en la actualidad esta ltima la causa ms
frecuente de ella.
Las principales manifestaciones de la neuropata
autnoma diabtica se exponen en laTabla III.
La alteracin del sistema nervioso autnomo
afecta estrictamente a las fibras eferentes de los
territorios musculares viscerales, de las arteriolas,
y de las gndulas exocrinas y endocrinas, impli-
cando la alteracin de los reflejos que intervienen
en el sistema cardiovascular, el gastrointestinal, el
genitourinario, la sudoracin y, posiblemente, el
control respiratorio.
Los enfermos con evidente alteracin del sistema
nervioso autnomo casi siempre presentan altera-
ciones del sistema simptico aunque predomine la
clnica por afectacin parasimptica.
3.- MANIFESTACIONES CLNICAS DE LA
MACROANGIOPATA
La isquemia secundaria a la macroangiopata se
asocia en los enfermos diabticos y en el 40% al
50% de los casos con lesiones en los pies, aunque
las manifestaciones clnicas pueden estar atenuadas
por la presencia de la neuropata.
Los sntomas y signos de la afectacin isqu-
mica de los miembros inferiores en la DM son
mltiples y suelen ser evolutivamente progresivos
en cuanto a su severidad (Tabla IV).
Presentan la particularidad de que, al estar
asociados en la mayora de las ocasiones a la neuro-
pata, pueden estar modificados magnificados o
minimizados por sta.
Por este motivo, y sobre todo en situaciones de
dolor en reposo grave o lcera del pie, y en base a
mltiples estudios, se han designado unos criterios
hemodinmicos que, asociados a los clnicos,
permiten establecer los conceptos de isquemia
crnica, isquemia crnica crtica e isquemia crtica
a los que nos referiremos a continuacin.
La claudicacin intermitente o dolor muscular
(CI) secundaria al ejercicio y que se manifiesta a
nivel de los diversos grupos musculares en la extre-
midad inferior, es la forma de presentacin clnica
ms frecuente de la isquemia de miembros infe-
riores en el enfermo diabtico.
En la DM, y con respecto a la isquemia en
enfermos no diabticos, tal y como ya se ha comen-
tado, es mucho ms frecuente la afectacin de arte-
rias infrainguinales sector fmoro-poplteo y
troncos tibio-peroneos, por lo que la CI presenta
una localizacin prevalente en la musculatura de la
pantorrilla.
La sintomatologa, en forma de calambre o dolor
muscular, aparece al caminar y cede al detenerse,
incluso permaneciendo de pie.
La distancia de claudicacin suele ser constante,
acortndose al subir cuestas, al andar ms rpido,
cuando hace fro o despues de una comida copiosa.
Debe diferenciarse de otros procesos que mani-
fiestan su sintomatologa tambin al caminar, como
la artrosis, determinadas miopatas, las radiculopa-
tas o la estenosis de canal raqudeo que, como rasgo
diferencial, no se agravan e incluso pueden mejorar
al progresar la deambulacin.
El dolor no isqumico, la denominada pseudo-
claudicacin, tambin puede mejorar en reposo, pero
habitualmente tarda ms en desaparecer y los enfermos
generalmente necesitan sentarse o cambiar de postura.
Adems, la CI isqumica es constante y no vara
de un da a otro. Es referida por el enfermo como
ms cercana al cansancio o fatiga que como dolor
propiamente dicho, e incluso muchos de ellos niegan
su presencia, adaptando algunos su modo de vida
y autoimponndose un ritmo de deambulacin
acomodaticio y muy limitado.
Los grupos musculares afectados, como ya se
ha comentado, estn condicionados por el nivel
segmentario de la lesin arterial. As, la CI en la
zona gltea o en el muslo es secundaria a la estenosis
TRATADO DE PIE DIABTICO
46
u obstruccin del sector arterial aortoilaco y determi-
nadas patologas radiculares a nivel lumbar, como la
compresin discal o la estenosis del canal raqudeo,
pueden provocar una sintomatologa similar.
La afectacin aortoilaca puede ir asociada a la
clnica de disfuncin erctil peneana, si bien el
enfermo diabtico puede tambin sufrirla por afec-
tacin neuroptica.
CLNICA. Pou J M., Blanes I., Ortiz E.
47
Tabla III
Formas clnicas de la neuropata autonmica en la Diabetes Mellitus
ALTERACIONES GASTRO-INTESTINALES
N. esfago
Gastroparesia
Atona vescula biliar
Enteropata
Disfuncin ano-rectal
ALTERACIONES GNITO-URINARIAS
Vejiga neurgena
Impotencia
Eyaculacin retrgrada
Disminucin sensibilidad testicular
NEUROPATA CARDIOVASCULAR
Hipotensin ortosttica
Anomalas de RR
Infarto sin dolor
ALTERACIN DEL CONTROL RESPIRATORIO
NEUROPATA PERIFRICA
Alteracin pilosa y del dolor
Alteraciones vasomotoras
Edema perifrico
Hipotensin ortosttica
ALTERACIONES ENDOCRINAS
ALTERACIONES LAGRIMALES
ALTERACIONES PUPILARES
Hipoglucemia asintomtica: defecto de respuesta de glucagn y epinefrina a la hipoglucemia
Alteracin secrecin PP
Alteracin secrecin renina
Al ser los sectores arteriales infrapoplteos los ms
frecuentemente afectados en los enfermos diabticos,
la CI debera afectar a los msculos del pie que son
los irrigados por estas arterias. Pero esto es excepcional
por la poca masa muscular que tienen. Muchos autores
sostienen que el pie no tiene capacidad para presentar
CI. De hecho, en muchos enfermos diabticos aparece
una lcera isqumica sin haber padecido claudicacin.
La presencia de un pie fro es frecuente en
enfermos con afectacin arterial de los miembros
inferiores, y no es infrecuente que para aliviar la
sensacin de frialdad, se utilicen fuentes de calor
como las botellas de agua caliente o las almohadi-
llas elctricas, lo que puede provocar graves lesiones
ampollosas en aquellos pies insensibles o con el
umbral de sensibilidad disminuido al calor debido
a la neuropata perifrica.
La sensacin de frialdad puede aparecer en el
pie isqumico y tambin en el neuroptico. No
obstante, el isqumico estar fro a la palpacin, y
el neuroptico no lo estar.
Al progresar la isquemia puede aparecer dolor
en reposo, que es la traduccin clnica de una situa-
cin fisiopatolgica en la que la presin parcial de
oxgeno es insuficiente aun en ausencia del ms
mnimo ejercicio, lo que comporta la isquemia
neurolgica.
Tiene fases de exacerbacin, que coinciden con
el descanso nocturno, y durante las cuales se requiere
analgesia. Esta circunstancia est condicionada por
la adopcin de la posicin de decbito, pero bsi-
camente se produce por que en la fase del sueo
existe una disminucin de la tensin arterial, que
implica que predomine la circulacin de tipo central
en deterioro de la perfusin de los miembros infe-
riores. Es la isquemia nerviosa la que despierta al
enfermo.
Es referida sobre todo a los dedos de los pies.
Mejora con la bipedestacin, la sedestacin y
tambin al caminar, ya que el ejercicio muscular
incrementa el gasto cardaco. Estas circunstan-
cias aportan una mejor perfusin a los miembros
inferiores y desaparece la isquemia nerviosa. El
dolor isqumico mejora al dar unos pasos, pero
empeora si persiste el ejercicio. En cambio el
dolor neuroptico mejora al caminar.
Empeora tambin con la postura de decbito o
con la elevacin del pie y con el calor. Es caracte-
rstica clnica su aparicin regular todas las noches
y con un dintel de dolor constante, a diferencia del
dolor neuroptico, que tiende a presentar un ritmo
y dinteles variables e intermitentes.
El control postural del flujo sanguneo del pie
se pierde tanto en los casos de isquemia como en
los de neuropata, en relacin con la prdida de la
inervacin simptica de los capilares y ello provoca
hiperperfusin con el declive. Por ello, cuando estos
pacientes colocan sus pies en esta posicin, aparece
edema en los miembros inferiores y mejora del
dolor. Suelen dormir en una silla y es frecuente que
a medio plazo este edema secundario se implique
fisiopatolgicamente en el agravamiento de la
isquemia.
La aparicin de palidez plantar secundaria a la
elevacin de la extremidad y el retraso del relleno
capilar constituyen otros signos de isquemia evolu-
cionada. Se exploran con la extremidad elevada 45
grados, que se mantiene en esta posicin hasta que se
percibe dicha palidez. A continuacin, se coloca la
extremidad en posicin de declive, postura favorable
a la presin hidrosttica y que conlleva el relleno pasivo
de la circulacin capilar cutnea. No obstante, en el
pie en fase de isquemia avanzada, existe un retraso en
el tiempo de relleno capilar, y el pie no retorna a la
coloracin sonrosada normal sino que adquiere un
caracterstico rubor (Figura 1; vase el Captulo VI).
La piel suele ser fina y atrfica, con prdida del
vello de los dedos y del dorso del pie, engrosa-
TRATADO DE PIE DIABTICO
48
Tabla IV
Manifestaciones clnicas de la Isquemia en el pie
diabtico
Claudicacin intermitente
Pie fro
Dolor en reposo
Dolor en reposo que mejora con el declive
Palidez con la elevacin del pie
Retraso del relleno venoso tras la elevacin del
pie
Eritema con el declive
Atrofia de piel y faneras
Uas engrosadas
Ausencia de pulsos
Necrosis
miento de las uas, y frecuentemente se objetivan
sobreinfecciones ungueales de tipo fngico.
Muchos enfermos diabticos con neuropata
pueden desarrollar gangrena de los pies sin haber
padecido dolor en reposo. En ausencia de una neuro-
pata severa, la prdida tisular aparece en la parte
ms distal de los dedos o en el taln, y se asocia
con dolor intenso.
Sin embargo, el enfermo con isquemia y neuro-
pata asociada puede presentar lceras indoloras de los
pies o una lesin neuroptica en la zona de apoyo
plantar cuya cicatrizacin fracasa debido a la isquemia.
Tambin pueden aparecer fisuras o reas necr-
ticas en el taln y, aunque lo habitual en los
enfermos diabticos es la presencia de neuropata
asociada que enmascara el dolor isqumico, en caso
de presentar nicamente isquemia, estas lesiones
son muy dolorosas.
La piel perilesional suele presentar un
aspecto eritematoso, debido a la vasodilata-
cin capilar refleja. Este eritema se diferencia
del de la celulitis y la linfangitis en que desa-
parece al levantar el pie y reaparece con el
declive.
La Isquemia Crnica Crtica corresponde a los
estadios III y IV de la clasificacin de Leriche y
Fontaine, y en este sentido han existido diversos
intentos de aadir al criterio clnico un criterio
hemodinmico, con la finalidad de describir la
Isquemia Crtica.
En este sentido, en los Consensos de la Sociedad
Europea y Norteamericana de Ciruga Vascular, se
defina por uno u ambos de los siguientes criterios:
a).- dolor en el reposo persistente y recurrente,
que ha precisado analgesia adecuada y regular en
un intervalo superior a las dos semanas, con una
presin sistlica en los dedos igual o menor a 30
mmHg.
b).- lcera o gangrena en el pi, con los mismos
parmetros tensionales (Tabla V). Tambin se consi-
deraba Isquemia Crtica cuando la Tensin
Transcutnea de Oxgeno (TTCPO2) era menor de
30 mmHg (vase el Captulo VI).
Actualmente, y segn el Consenso Transatlntico
de Sociedades de Ciruga Vascular (T.A.S.C.), en
su recomendacin nmero 77, el trmino Isquemia
Crtica de la extremidad debera utilizarse en todos
los enfermos con dolor en reposo isqumico crnico,
lcera o gangrena atribuible a enfermedad obstruc-
tiva arterial demostrada objetivamente (T.A.S.C.
Definition and Nomenclatura for Chronic Critical
Leg Ischaemia).
Cuando en el pie de un enfermo diabtico una
lesin cumple los criterios de isquemia crtica, si
no se realiza una teraputica farmacolgica o de
revascularizacin quirrgica destinada a mejorar
CLNICA. Pou J M., Blanes I., Ortiz E.
49
Figura 1. Cambi os de col oraci n pl antar correspondi ente a l a Fase Cl ni ca de Isquemi a Cr ti ca: pal i dez pl antar al col ocar
l a extremi dad el evada 45 grados (a), que cambi a a col or rojo i ntenso a l os trei nta segundos de pasar a l a si tuaci n de
decl i ve (b).
a) b)
la perfusin tisular, el enfermo perder la extre-
midad.
4.- MANIFESTACIONES CLNICAS
DE LA INFECCIN
Cuando en el PD las lesiones se complican por
la intercurrencia de una infeccin, sta suele expe-
rimentar una evolucin rpida, con presencia de
exudado, supuracin y edema.
La progresin de la infeccin por los conductos
linfticos en forma de linfangitis se caracteriza por
la presencia de lneas eritematosas que ascienden
por el dorso del pie y de la pierna en disposicin
de malla linfangitis reticular, y por la cara
lateral interna del muslo en forma de cordones linf-
ticos linfangitis cordonal (Figura 2).
La celulitis o infeccin del tejido celular subcu-
tneo presenta un enrojecimiento en la zona periul-
cerosa.
La infeccin puede complicar tanto las lesiones
neuroisqumicas como las neuropticas. Si no se
detecta precozmente suele evolucionar con rapidez y
supone una prdida tisular extensa, por lo que es impor-
tante su identificacin en el examen inicial del pie.
En casos severos, el enfermo presenta fiebre
elevada y en agujas, y la compensacin metablica
es muy problemtica mientras persiste esta situacin.
La existencia de supuracin, celulitis, linfangitis
o inflamacin de los ganglios linfticos de drenaje
son signos de infeccin. Como ya se ha comentado,
y a diferencia del rubor isqumico, el eritema de la
celulitis no desaparece con la elevacin del pie.
Para proceder a un correcto examen de una lcera,
hay que desbridar todas las callosidades y los tejidos
necrticos. Asimismo, debe valorarse la profundidad
de la misma mediante una sonda acanalada. Si la
sonda llega al hueso, hay que asumir la presencia de
osteomielitis. No es infrecuente que una lcera inicial-
mente de aspecto reducido derive, una vez desbridada,
en una extensa necrosis (vase el Captulo VI).
El conocimiento de las manifestaciones clnicas
de los principales factores que determinan la apari-
cin y desarrollo de las lceras en el PD neuro-
pata, macroangiopata e infeccin debe permitir
adoptar las medidas teraputicas ms adecuadas. El
enfoque teraputico en tales circunstancias es
complejo, y en muchas ocasiones es recomendable,
si no preceptivo, el concurso de diferentes especia-
listas.
5.- SNDROMES CLNICOS
DEL PIE DIABTICO
Basndonos en estos factores principales, se
describen los distintos tipos de lceras.
TRATADO DE PIE DIABTICO
50
Tabla V
Criterios clnicos y hemodinmicos definitorios de la isquemia crtica
CRITERIOS CLNICOS
- Dolor en reposo isqumico persistente y recurrente que requiere de analgesia regular durante ms de dos semanas,
o
- lcera o gangrena en el pie o en los dedos
CRITERIOS HEMODINMICOS
- Presin sistlica en el tobillo 50 mmHg, y/o
- Presin sistlica en el dedo del pie 30 mm Hg
+
a) Lesiones neuropticas
a.1) lcera neuroptica
Es la complicacin ms frecuente de la ND.
Aparece sobre un punto de presin, que puede
ser una zona deformada del pie. Aunque en su
descripcin clsica es plantar, a nivel de la epfisis
distal de los metatarsianos ("mal perforante plantar"),
no es infrecuente su aparicin en la parte distal de
los dedos, en el dorso de los mismos, en el espacio
interdigital o en el taln, y de forma genrica puede
afirmarse que llega a localizarse en cualquier punto
del pie en el que exista una presin extrnseca mante-
nida y disminucin de la sensibilidad.
Suele estar rodeada de tejido calloso y ser indo-
lora. La perfusin arterial del pie es normal o est
aumentada. La circulacin venosa del dorso puede
presentar un aspecto turgente y la piel una tempera-
tura normal. Los pulsos tibiales son palpables,
aunque pueden estar disminuidos de amplitud a
causa del edema (Figura 3).
a 2) Necrosis o gangrena digital
Cuando aparece necrosis o gangrena en uno o
en varios dedos en un pie con pulsos tibiales conser-
vados, sta es debida a la trombosis de las arterias
digitales, secundaria a las toxinas necrotizantes libe-
radas por diferentes grmenes. Los microtrombos
secundarios a la infeccin ocluyen las arterias digi-
tales circulacin de tipo terminal provocando
la gangrena (Figura 4).
Debe realizarse el diagnstico diferencial con
el "sndrome del dedo azul", secundario a la atero-
embolia, en el que el enfermo presenta tambin
CLNICA. Pou J M., Blanes I., Ortiz E.
51
Figura 2. La l i nfangi ti s adopta una di sposi ci n reti cul ar
en l a cara antero l ateral i nterna de l a pi erna.
Figura 3. Local i zaci ones ms frecuentes de l a l cera neutrfi ca en el Pi e Di abti co: zona pl antar y di stal de l os dedos
(a), y metatarsal (b). En sta se observan l as caracter sti cas morf ol gi cas del mal perf orante pl antar : teji do cal l oso
peri ul ceroso y fondo excavado y granul ado.
a)
b)
pulsos tibiales palpables y en el que el dedo adquiere
inicialmente un color prpura, pudiendo evolucionar
tambin a la gangrena. Suele ser muy doloroso.
a 3) Pie agudo infeccioso
A menudo, es el punto de diagnstico de una
DM no conocida. El factor dominante es una infec-
cin profunda en el contexto de un pie neuroptico.
a 4) Pi Artroptico
La severidad de la enfermedad osteoarticular en
el PD, en ausencia de osteomielitis, es debida a la
neuropata.
La prdida de sensibilidad conduce a trauma-
tismos repetitivos. El enfermo contina soportando
peso, y ello conduce a la progresiva destruccin
articular, proceso que es potenciado por la dener-
vacin simptica de la microcirculacin que provoca
hiperemia. sta favorece la actividad osteoclstica,
con reabsorcin sea, atrofia de la estructura sea
Neuroartropata autnoma.
Cursa con una fase precoz no infecciosa, con
eritema, aumento de la temperatura cutnea,
edema sin signos de celulitis ascendente, todo
ello sin cambios radiolgicos y sin fiebre. En
fases evolutivamente ms avanzadas, la explo-
racin radiolgica evidencia ya la existencia de
una reaccin peristica y de fracturas traum-
ticas, la mayor parte de ellas asintomticas y por
tanto no referenciadas por el enfermo. El estadio
final evolutivo es la denominada "osteoartropata
de Charcot" en la que se observan dos deformi-
dades morfolgicas caractersticas: la deformidad
del "suelo de piedras" por subluxacin plantar
del tarso, y la convexidad medial por desplaza-
miento de la articulacin calcneo-astragalina o
luxacin tarso-metatarsiana (Figura 5).
B) Lesiones neuroisqumicas
b 1) Ulcera y gangrena neuroisqumicas
Suelen presentarse como una zona de necrosis
rodeada de un halo eritematoso, habitualmente sin tejido
calloso. Puede complicarse por sobreinfeccin de
TRATADO DE PIE DIABTICO
52
Figura 4. Necrosi s di gi tal .
Figura 5. Imgenes radi ogrfi cas en l as que se observa el estadi o i ni ci al (a) y avanzado (b) de l a Artropat a de Charcot.
a) b)
grmenes aerobios y anaerobios provocando una
gangrena.
Sus localizaciones ms frecuentes son a nivel
del primer dedo, en la superficie medial de la epfisis
distal del primer metatarsiano, en la superficie lateral
de la epfisis del quinto y en el taln.
Existe reduccin del flujo sanguneo, con
ausencia de pulsos, y frialdad y palidez con la eleva-
cin del pie (Figura 6).
b 2) Necrosis digital
La necrosis o gangrena digital puede ser debida a
la macroangiopata.
El enfermo presenta sntomas y signos de isquemia
al igual que los descritos en la lcera neuroisqu-
mica y, aunque resulta difcil establecer su diag-
nstico diferencial en base a su aspecto clnico, hay
que distinguirla de la gangrena digital infecciosa y
del "sndrome del dedo azul" por ateroembolia. Estas
dos ltimas cursan con pulsos tibiales palpables.
C) Formas infecciosas
La infeccin es secundaria a la lcera en el pie,
pero no es la causa. Tiene que haber lesin de la
piel para que las bacterias accedan a los tejidos
blandos.
La tia pedis y la Candida albicans, causantes
de la infeccin fngica interdigital, constituyen
una excepcin, pues per se tienen capacidad de
provocar la solucin de continuidad en la piel. No
obstante, y aunque la infeccin no sea la causa
inicial de la aparicin de la lcera, su gravedad
es la que va a determinar en gran medida el
pronstico evolutivo.
c 1) Celulitis superficial
Suele estar provocada por un nico germen pat-
geno, habitualmente gram-positivo Staphilococcus
aureus, Streptococcus.
La presencia de signos inflamatorios puede ser
indicativa de celulitis o bien de una presentacin
clnica aguda de la osteoartropata de Charcot,
pudiendo cursar de forma leve o rpidamente
progresiva (Figura 7).
c 2) Infeccin necrotizante de tejidos blandos
La flora es polimicrobiana entre tres y seis
grmenes, siendo los ms frecuentes:
CLNICA. Pou J M., Blanes I., Ortiz E.
53
Figura 6. l cera neuroi squmi ca en el segundo dedo del
pi , en un contexto de i squemi a gl obal .
Figura 7. Celulitis superficial en la base del quinto dedo.
- Cocos gram-positivos: Staphilococcus aureus,
Staphilococcus coagulasa negativo (epider-
midis), Streptococcus, enterococo.
- Bacilos gram-negativos: enterobacterias
(Escherichia coli, Proteus spp., Klebsiella,
Enterobacter), Pseudomonas aeruginosa.
- Anaerobios: Bacteroides spp., Peptostrepto-
cocci.
Cualquiera de estos grmenes puede formar gas,
apareciendo crepitacin. Se pueden formar abscesos
con fluctuacin, que afectan prevalentemente a los
espacios plantares del pie.
c 3) Necrosis o gangrena digital
Como ya se ha comentado, es secundaria a la
trombosis de las arterias digitales causada por toxinas
necrotizantes liberadas por los grmenes y, en espe-
cial, por el Staphilococcus aureus.
c 4) Osteomielitis
Su localizacin ms frecuente es en el primero,
segundo y quinto dedos, pudiendo cursar clnica-
mente sin signos inflamatorios. El principal problema
diagnstico estriba en objetivar su presencia y dife-
renciarla de la osteoartropata diabtica (Figura 8).
La presencia de fondo o base peristica en una
lcera es indicativa de osteomielitis, con un valor
predictivo del 89% (vase el Captulo VI).
6.- CLASIFICACIN DE LAS
LESIONES DEL PIE DIABTICO
El inters bsico de disponer de una clasifica-
cin clnica de los estadios en que cursa el PD
responde, de una parte, a la conveniencia de arti-
cular los protocolos teraputicos adecuados y, por
otra, a la necesidad de establecer su valor predic-
tivo en cuanto a la cicatrizacin de la lcera. En
definitiva, y mediante un tratamiento razonado y
especfico para cada tipo de lcera, conseguir
mejores resultados en cuanto a la tasa de cicatri-
zaciones conseguidas y el porcentaje de amputa-
ciones evitadas.
Una de las primeras clasificaciones propuestas
fue la de Williams, publicada en 1974. Utilizaba la
temperatura cutnea del pie afectado para catego-
rizar las lesiones necrticas. Con ello, valoraba la
perfusin relativa y estableca el tratamiento ms
adecuado. As y, por ejemplo, la necrosis en un pie
fro era sinnimo del desarrollo de una gangrena
en un pie isqumico y supona la indicacin de
revascularizacin para conseguir su cicatrizacin.
En este contexto, y en funcin de que las tcnicas
de revascularizacin de las arterias distales de la
pierna se encontraban en esta poca en su etapa de
desarrollo inicial, los enfermos clasificados en esta
categora se vean abocados a una amputacin
mayor.
Una necrosis en un pie con temperatura conservada
presupona un pie infectado con abundante circulacin,
propia del mal perforante plantar neuroptico, en el
que el drenaje adecuado, la reseccin de los tejidos
necrticos o una amputacin menor, generalmente
permitan la cicatrizacin y conservar el pie.
Una necrosis en un pie no totalmente fro indi-
caba enfermedad arterial infrapopltea pero con
buena circulacin colateral y, aunque la perfusin
del pie estaba disminuida, mediante procedimientos
locales se podra conservar el miembro, cosa que,
en la realidad, ocurra nicamente en el 50% de los
casos.
TRATADO DE PIE DIABTICO
54
Figura 8. Foco de ostel i si s secundari o a proceso oste-
omi e l ti co avanzado que af e cta al se gundo y qui nto
dedos.
En realidad, Williams aplic por intuicin el
tratamiento actualmente recomendado para el PD,
con la salvedad de no contar con las tcnicas de
exploracin hemodinmica ni de revascularizacin
a segmentos arteriales distales. La catalogacin de
las lesiones clnicas las realiz en funcin de la
temperatura del pie: neuropticas en el caliente,
neuroisqumicas no crticas en el templado, y
neuroisqumicas crticas en el fro.
Con posterioridad, se han propuesto una gran
variedad de clasificaciones, tanto fisiopatolgicas
como clnicas, en funcin de criterios tales como
la presencia o ausencia de isquemia; el grado de la
misma; la gravedad de la infeccin; la extensin de
la prdida tisular y la localizacin de la lesin.
La clasificacin fisiopatolgica diferencia entre
lcera neuroptica no isqumica y lcera de origen
isqumico, existiendo frecuentemente una super-
posicin de ambos parmetros.
La ms utilizada es la de Edmonds, que dife-
rencia lcera neuroptica y lcera neuroisqumica
(tabla VI).
La lcera neuroptica es mucho ms frecuente
que la isqumica y casi siempre va acompaada por
tejido calloso, mientras que esta ltima suele ser
dolorosa y no presenta callosidad. Ambas pueden
complicarse con una infeccin.
Es importante esta diferenciacin pues, as como
la neuroptica debe tratarse como cualquier lcera
o infeccin de tejidos blandos, la neuroisqumica
debe considerarse como una lcera genuinamente
isqumica.
Gibbons y Eliopoulos establecieron una clasifi-
cacin que inclua tres grupos, en funcin de la
severidad de la infeccin:
- Grupo I: infeccin leve, incluye lceras no
complicadas, superficiales, estables
y sin celulitis.
- Grupo II: infeccin moderada, incluye lceras
profundas, que con frecuencia
afectan a estructuras seas y con
celulitis periulcerosa de hasta dos
centmetros de dimetro.
- Grupo III: infeccin grave, lceras profundas,
con gangrena o celulitis periulce-
rosa superior a los dos centmetros
de dimetro.
Esta clasificacin podra ser de utilidad si consi-
dersemos nicamente el componente infeccioso
de la lcera, pero no incluye el isqumico ni las
necrosis localizadas.
La clasificacin de Nottingham se basa en
aspectos clave de la patogenia y del tratamiento de
las lceras (Tabla VII).
Clasifica las lceras en tres grupos: infec-
ciosas, isqumicas y neuropticas, subdividiendo
cada una de ellas en diferentes subgrupos. Al ser
mixtas muchas de las lesiones, se encuadran en
CLNICA. Pou J M., Blanes I., Ortiz E.
55
Tabla VI
Diagnstico diferencial entre la lcera neuroptica y la neuroisqumica
(Clasificacin de Edmonds)
Pulsos palpables
Indolora
Generalmente sobre zonas de presin
Aumento de flujo sanguneo
Tejido calloso ++
ndice de presin > 1,1
lcera neuroptica
Ausencia de pulsos
Dolorosa
Localizacin inespecfica
Disminucin del flujo
Tejido de granulacin mnima
ndice de presin < 1,1
lcera neuroisqumica
el grupo que mejor refleja su tratamiento priori-
tario. As, una lcera con osteomielitis, aunque
tenga un componente neuroptico, se incluye en
las infecciones porque es prioritario el tratamiento
antibitico.
Una lcera superficial sobre la articulacin meta-
tarso-falngica del primer dedo y con isquemia y
neuropata, debe considerarse isqumica porque es
prioritario el tratamiento de la isquemia.
Aquellas predominantemente neuropticas que
no requieren antibiticos ni revascularizacin y cuyo
principal objetivo teraputico es la modificacin de
la presin plantar debe considerarse neuroptica.
No es la clasificacin ms utilizada porque, al
ser ms compleja, tiene un menor sentido prctico.
La clasificacin clnica ms ampliamente acep-
tada es la de Wagner (Meggitt/Wagner), que valora
tres parmetros:
- la profundidad de la lcera,
- el grado de infeccin, y
- el grado de gangrena.
Establece seis categoras o grados (Tabla VIII).
En la fase inicial o grado 0, la piel est intacta sin
lesiones abiertas. Se trata del pie de riesgo. Existen
zonas potenciales de lcera como son los dedos en
martillo, el hallux valgus, la prominencia de las cabezas
de los metatarsianos o la deformidad de Charcot. Las
lesiones hiperqueratsicas indican reas de aumento
de presin y deben considerarse como zonas preulce-
rosas en enfermos neuropticos. Se incluye la presencia
de neuropata o isquemia aun sin deformidades.
Cada subsiguiente grado de lesin indica una
progresin en severidad. Un grado 0 puede progresar
a grado 5 si no se instaura la pauta de profilaxis
correcta o no se trata adecuadamente.
Debe evaluarse la presencia y el grado de isquemia
pues va a determinar el pronstico y el tratamiento a
realizar. En general los grados del 0 al 3 suelen ser
TRATADO DE PIE DIABTICO
56
Tabla VII
Clasificacin de Nottingham de la fisiopatologa de las lesiones en el pi diabtico
INFECCIN
1. Celulitis
2. Osteomielitis
ISQUEMIA
1. Isquemia sintomtica sin lcera
2. Lesiones de la piel costrosa indoloras
3. Gangrena
4. Lesiones isqumicas crnicas que no cicatrizan
5. lceras isqumicas del taln
6. Ampollas
NEUROPATA
1. lceras con tejido calloso alrededor sobre un rea de aumento de presin
2. lceras neuropticas por debajo del calcneo
3. lceras provocadas por un tratamiento inadvertido
4. Deformidad de Charcot de evaluacin aguda
neuropticos y del 4 al 5 neuroisqumicos, orientacin
que no debe presuponer que en los grados de 0 al 3 no
pueda existir isquemia ni que en los grados 4 y 5 tenga
necesariamente que haberla.
El objetivo del protocolo de tratamiento es
revertir el grado de lesin, con excepcin del quinto,
al estadio 0.
En cada uno de ellos debe valorarse la presencia
de isquemia, de toxicidad sistmica y de osteo-
mielitis, as como el grado de control de la glucemia
(vase el Captulo VII).
La clasificacin descrita tiene la notable ventaja
de su simplicidad, pero presenta inconvenientes
derivados de algunas imprecisiones.
As, una lesin considerada como grado 0, es
decir, sin rotura de la piel, podra presentar nume-
rosas callosidades, una ampolla o una isquemia
crtica.
Por otro lado, una lcera grado 3, es decir,
profunda y complicada, podra hacer referencia a
una osteomielitis localizada en un pie bien perfun-
dido con poco riesgo potencial de sufrir una ampu-
tacin mayor, pero tambin a una fascitis necroti-
zante en un pie isqumico en la que la nica opcin
es la amputacin.
El problema radica en que las lceras tienen
formas de presentacin clnica tan diversas que a
menudo la descripcin puntual no es sencilla.
Ante la presencia de una lcera debera descri-
birse, en nuestro criterio, su localizacin, morfo-
loga tamao, superficie, profundidad, la
presencia o ausencia de isquemia y/o de infeccin
y la probable etiologa.
Existen otros datos que tambin facilitaran una
descripcin completa del cuadro clnico como la
presencia de dolor y su evolucin.
La localizacin de la lcera no es un referente
sobre su pronstico, pero indica cul ha sido el
factor que la ha desencadenado y, por tanto, orienta
la pauta de su prevencin y tratamiento ms
adecuados. As, una lesin a nivel de la epfisis
distal del primer metatarsiano, causada por la presin
del zapato sobre la articulacin luxada por la defor-
midad en garra, permite la aplicacin de un calzado
adecuado que proporcione ms espacio al pie. Si
no se toman estas medidas, la lesin recurrir (vase
el Captulo IX).
Una clasificacin ideal sera aquella que conjun-
tara la clasificacin fisiopatolgica con la clnica,
es decir, que el grado de la clasificacin de Wagner
se complementar con subdivisiones que hicieran
referencia a la presencia o ausencia de isquemia y
a la profundidad y la extensin de la lesin.
CLNICA. Pou J M., Blanes I., Ortiz E.
57
Tabla VIII
Clasificacin de Wagner-Merrit, modificada por
Horkles, de las lesiones en el pie diabtico
0 Sin lesiones abiertas. Puede haber defor-
midad o celulitis
1 lcera superficial
2 lcera profunda no complicada. Llega al
tendn, cpsula articular o hueso
3 lcera profunda complicada. Hay absceso,
osteomielitis o artritis sptica
4 Gangrena localizada - antepi o taln
5 Gangrena de todo el pie
GRADO CARACTERSTICAS CLNICAS
1.- INTRODUCCIN
La sintomatologa que a nivel cutneo se presenta
en el curso de la diabetes mellitus (DM) es secun-
daria a diferentes factores etiopatognicos, descritos
en captulos precedentes.
Podemos distinguir, desde una perspectiva prc-
tica, dos grupos de lesiones cutneas relacionadas
con la DM:
a) Lesiones cutneas limitadas o con localiza-
cin predominante en el pie, formando parte del
sndrome conocido como pie diabtico (Tabla I).
b) Otras lesiones cutneas asociadas a la DM
(Tabla II).
2.- LESIONES CUTNEAS LIMITADAS
O DE LOCALIZACIN
PREDOMINANTE EN EL PIE
a) lcera neuroptica. Mal perforante plantar
Concepto
Se trata de una ulceracin crateriforme, profunda
y rodeada o encubierta por una formacin hiper-
queratsica. Es indolora en la mayora de los casos
(Figura 1).
Etiologa
Causada por un estmulo mecnico continuado
en el pie neuroptico (vase el Captulo IV)
LESIONES CUTNEAS ASOCIADAS AL PIE DIABTICO. Gimnez AM., Riambau V., Escudero J R.
59
CAPTULO V
LESIONES CUTNEAS ASOCIADAS AL
PIE DIABTICO
Gimnez AM., Riambau V., Escudero JR.
1.- Introduccin
2.- Lesiones cutneas de localizacin
en el pie
a.- lcera neuroptica. Mal
perforante plantar
b.- Hiperqueratosis
c.- Onicomicosis
d.- Onicocriptosis y paroniquia
e.- Tinea pedis
3.- Otras lesiones cutneas asociadas
a la diabetes
a.- Necrobiosis lipidica diabeti-
corum
b.- Granuloma anular diseminado
c.- Dermopata diabtica
d.- Intertrigo (candidisico,
eritrasma)
e.- Dermatofitosis superficiales
f.- Lipodistrofias por insulina
g.- Xantomatosis
h.- Porfiria cutnea tarda
i.- Enfermedad de Dupuytren
j.- Eritema necroltico migratorio
k.- Ampolla diabtica
Tabla I
Lesiones cutneas limitadas al pie diabtico
DERIVADAS DE PROCESOS INFECCIOSOS
Onicomicosis
Onicocriptosis y paroniquia
Tinea pedis
DERIVADAS DE LA NEUROPATA Y ANGIOPATA
Hiperqueratosis
lceras neuropticas. Mal perforante
Gangrena
TRATADO DE PIE DIABTICO
60
Tabla II
Otras lesiones cutneas asociadas al pie diabtico
ALTERACIONES NECROBITICAS
Necrobiosis
Granuloma anular diseminado
ALTERACIONES VASCULARES
Dermatopata diabtica
Rubeosis diabtica
INFECCIONES
Bacterianas (foliculitis, imptigo, erisipela, celulitis, eristrasma, otitis externa maligna,...)
Micticas (candidiasis, dermatofitosis)
REACCIONES A LA INSULINA
Locales y generales inmediatas
Lipodistrofias locales
Queloides
REACCIONES A LAS SULFONILUREAS
Toxicodermias
Reaccin disulfiram-like
MANIFESTACIONES POR ALMACENAMIENTO
Xantomas
Carotenodermias
Porfiria cutnea tarda
Hemocromatosis
CAMBIOS EN CONSTITUYENTES CUTNEOS
Escleredema
Enfermedad de Dupuytren
PARANEOPLASIAS
Eritema necroltico migratorio (glucagonoma syndrome)
MISCELNEA
Ampolla diabtica
Vitligo
Acantosis y pseudoacantosis nigricans
Prurito
Colagenosis perforante reactiva
ASOCIACIONES CONTROVERTIDAS
Psoriasis
Enfermedad de Kyrle
Sndrome de Werner
Hialinosis cutis et mucosae
Ataxia Telangiectasia
Sndrome de Rothmund - Thompson
Sndrome de Cocayne
Ndulos subcutneos trombticos mltiples
Diagnstico
Es fundamentalmente clnico y el diagnstico
diferencial se establece con las lceras de origen
isqumico, que se caracterizan por ser dolorosas en
ausencia de una neuropata significativa, y por la
falta de pulsos tibiales.
Tambin son causa de mal perforante plantar,
con menor frecuencia, la tabes dorsal lutica, la
lepra tuberculoide y ciertas formas de amiloidosis
sistmicas o generalizadas.
Tratamiento
Previamente a instaurar el tratamiento, debe
realizarse un estudio radiolgico para valorar la
presencia de lesiones osteomielticas, as como la
obtencin de muestras de exudados para el cultivo
bacteriano, que ha de completarse con la explora-
cin del sistema nervioso vegetativo y el estudio
hemodinmico de la extremidad.
De forma ambulatoria, debe procederse a un
amplio desbridamiento de la lcera y de la callo-
sidad asociada, y a la evacuacin de la coleccin
purulenta, extirpando todo el tejido necrtico.
Si con posterioridad a la realizacin del desbri-
damiento, el hueso o la articulacin subyacente
quedan expuestos, ser necesaria, con toda proba-
bilidad, una intervencin quirrgica de complejidad
superior con el paciente hospitalizado. El reposo y
la ausencia de presin deben acompaar a todo
intento de curacin de una lcera neuroptica y, con
criterio general, es necesaria la antibioticoterapia
(vanse los Captulos VII y IX).
b) Hiperqueratosis
Todo y no siendo ms frecuentes en los enfermos
diabticos que en la poblacin normal, estas lesiones
en pacientes con neuropata o isquemia pueden ser
el inicio potencial de problemas ms graves.
Concepto
La hiperqueratosis constituye una respuesta
normal de proteccin de la piel frente a la presin
intermitente y a las fricciones, traducindose en un
engrosamiento del estrato crneo, con mayor o
menor grado de acantosis, originando lo que se
conoce popularmente como callos.
Etiologa
La presin del calzado, las prominencias seas
y las alteraciones biomecnicas del pie son las causas
ms frecuentes de la hiperqueratosis.
Diagnstico
Es eminentemente clnico.
Clnicamente, una hiperqueratosis tiene un centro
ms grueso que se extiende en profundidad, y que
generalmente es doloroso a la presin tangencial.
Abandonado a su evolucin, se desarrollan ulce-
raciones subqueratticas, especialmente dolorosas,
fisuraciones o hematomas. En el enfermo neurop-
tico estas lesiones acostumbran a pasar inadver-
tidas.
LESIONES CUTNEAS ASOCIADAS AL PIE DIABTICO. Gimnez AM., Riambau V., Escudero J R.
61
Figura 1. Mal perforante plantar.
Debe establecerse diagnstico diferencial con la
verruga plantar o mirmecia, que es de origen vrico
y que se caracteriza por la presencia de punteado
hemorrgico tras la ablacin de la formacin crnea
y que es, adems, espontneamente dolorosa.
Tratamiento
Consiste en la ablacin, con carcter peridico,
de la formacin queratsica y en evitar los factores
de presin con medidas ortopdicas simples o con
ciruga ortopdica si fuera preciso corregir defor-
midades graves de los pies (vase el Captulo XII).
La aplicacin tpica, dos veces al da, de vase-
lina saliclica al 20%, se ha mostrado muy eficaz
en la mayora de los casos.
c) Onicomicosis
La patologa de la ua es la manifestacin derma-
tolgica ms frecuente en el PD, y la onicomicosis
Tinea unguium es la afectacin ms comn.
Aunque las onicomicosis no son ms prevalentes
en los enfermos diabticos que en la poblacin
general, se caracterizan por ser una entidad de gran
riesgo debido a sus posibles secuelas.
La neuropata sensitiva hace que muchos
enfermos diabticos perciban mal pequeas abra-
siones y ulceraciones en sus pies, que pueden estar
ocasionadas por lesiones de las uas o por modifi-
caciones de las mismas, a partir de las cuales pueden
desarrollarse infecciones bacterianas importantes
que empeoran la situacin del pie. Es pues impor-
tante tratar de forma correcta las infecciones ungue-
ales para evitar complicaciones posteriores.
Concepto
Se trata de una infeccin mictica generalmente
indolora, caracterizada por afectar, potencialmente,
a todas las uas de los pies.
Etiologa
I nfecciosa. Los microorganismos comn-
mente implicados en su etiologa son el
Trichophyton mentagrophytes y el Trichophyton
rubrum.
Diagnstico
Se observa engrosamiento ungueal, con una colo-
racin blanco-amarillenta tpica y a menudo se
presenta una ulceracin subungueal secundaria a la
presin sobre la ua distrfica. Frecuentemente, la
infeccin se inicia distalmente para avanzar hacia
la zona matricial de la ua (Figura 2).
Puede existir un antecedente traumatico, con
prdida de la ua y posterior crecimiento distrfico.
Va asociada, frecuentemente, a la Tinea pedis.
El diagnstico de certeza se confirmar con la
observacin al microscopio ptico de las hifas conte-
nidas en el material de detritus que se recoger y
colocar sobre un portaobjetos con una gota de
KOH. El cultivo micolgico puede ser til.
El diagnstico diferencial debe establecerse con
la psoriasis, el liquen plano y con la candidiasis. La
onicomicosis candidisica va asociada casi inva-
riablemente con la paroniquia.
Tratamiento
El tratamiento de la onicomicosis se caracteriza
por ser extremadamente prolongado. Por este
motivo, debe ser prescrito con argumentos sufi-
cientes.
TRATADO DE PIE DIABTICO
62
Figura 2. Onicomicosis y hematoma subungueal: aspecto
amarillento de la ua que parte desde un borde libre.
Existen varias frmulas teraputicas. Si la afec-
tacin se halla en fase avanzada, est indicado el
uso oral de griseofulvina, ketoconazol, itraconazol
o terbinafina, entre otros. Debe ir acompaada por
la abrasin o ablacin parcial de las uas infectadas
para eliminar el mximo de queratina y permitir as
el contacto del plano ungueal profundo con un
agente tpico de tipo imidazlico, o con el ciclo-
pirox, el tioconazol o la amorolfina, entre otros.
En casos ms leves slo ser preciso el tratamiento
tpico prolongado, desde seis meses a un ao.
d) Onicociptosis y paroniquia
Describiremos conjuntamente estas dos enti-
dades ya que se relacionan en su ciclo evolutivo.
Concepto
La onicocriptosis o ua encarnada es una afec-
tacin comn de las uas, dolorosa, y frecuente-
mente sobreinfectada. Constituye probablemente el
motivo de consulta poditrica ms frecuente.
Se trata de la "incarnacin" del borde anterola-
teral de la ua a modo de espcula, que originar
una lesin granulomatosa del repliegue lateral de
la ua.
Secundariamente a este hecho mecnico, se desa-
rrollar una paroniquia que consiste en la afecta-
cin del repliegue ungueal de caractersticas infla-
matorias.
Etiologa
La aparicin de una onicocriptosis se ve favo-
recida por una curvatura acentuada de la ua, por
presiones del calzado mal adaptado, por la presencia
de exostosis o por el hecho de cortar las uas de
forma excesivamente ranurada y en ngulo agudo.
La espcula resultante acta a modo de lanceta,
introducindose con su crecimiento en el interior
del repliegue lateral de la ua, hecho que genera un
exacerbado dolor, si bien puede ser indolora cuando
existe una neuropata perifrica. Con posterioridad,
se desarrolla un granuloma, un botriomicoma o una
paroniquia.
Esta ltima es con frecuencia producida por
Candida albicans a la que suele ir asociado el
Staphylococcus aureus, Streptococcus -hemo-
ltico o, ms raramente, la Pseudomonas aeru-
ginosa.
Diagnstico
El dedo tiene una apariencia tumefacta y erite-
matosa, dejando un espacio abierto entre el repliegue
y la matriz ungueal, en el que se acumula material
extrao y por donde con frecuencia se evaca sero-
sidad purulenta. La paroniquia candidisica se carac-
teriza por presentar un aspecto de escaldadura con
prdida de cutcula.
La paroniquia tambin puede ser secundaria a
un traumatismo sobre el repliegue ungueal relacio-
nado con las manipulaciones podolgicas.
Puede obtenerse una muestra del pus para estudio
bacteriano y micolgico con la finalidad de pres-
cribir antibioticoterapia de forma ms precisa.
Tratamiento
El primer objetivo del tratamiento es eliminar
la porcin de ua que irrita la piel.
La paroniquia puede solucionarse con un simple
desbridamiento practicado en el ngulo del absceso
y la administracin de antibioticoterapia oral,
asociada a un tratamiento tpico anticandidisico y
antibacteriano en forma lquida p.ej., povidona
yodada. En casos ms avanzados ser necesaria
la avulsin del borde de la ua implicada, bajo anes-
tesia local, siendo fundamental, en el PD, realizar
previamente una valoracin del estado de la perfu-
sin arterial del pie mediante examen hemodin-
mico (vase el Captulo VI).
Posteriormente, se aplicar siempre una compresa
con povidona yodada.
En los casos de recidiva es aconsejable practicar
la avulsin del borde de la ua hasta la matriz o
incluso la avulsin total de la misma.
En cualquier caso, la profilaxis, encaminada a
evitar los factores mecnicos que favorecen la apari-
cin de laua encarnada, es un aspecto bsico de
LESIONES CUTNEAS ASOCIADAS AL PIE DIABTICO. Gimnez AM., Riambau V., Escudero J R.
63
educacin sanitaria que el enfermo diabtico deber
recibir de sus educadores.
e) Tinea pedis
Concepto
Es otra de las afecciones comunes en el PD.
Se trata de un intertrigo mictico especialmente
localizado en los III y IV espacios interdigitales y
en ambos pies. La piel adquiere un aspecto blan-
quecino y macerado, a veces con fisuras. Va acom-
paado por prurito y eritema que pueden avanzar
hacia el dorso del pie, y suelen constituir una puerta
de entrada de infecciones locales o regionales a
modo de linfangitis.
Etiologa
La disminucin de la resistencia a las infecciones
es un factor de predisposicin, favorecido por la
humedad del pie. La onicomicosis puede ser el
origen de infecciones primarias y causa de cronifi-
cacin de la dermatofitosis del pie.
Los microorganismos responsables son los
mismos que los que originan la onicomicosis, es
decir, el Trichophyton mentagrophytes y el
Trichophyton rubrum. En menor frecuencia, puede
ser debida a Epidermophyton floccosumo a Candida
albicans.
Diagnstico
Suele ser clnico, sin prueba biolgica, aunque
el diagnstico de certeza se realiza mediante la
observacin de las hifas en la muestra del frotis
del margen activo de la lesin sumergido en
KOH, y puede ser necesario recurrir al cultivo
micolgico.
Debe establecerse el diagnstico diferencial
con los intertrigos por maceracin, la dishidrosis,
las callosidades maceradas, las pustulosis palmo-
plantares psorisicas o no, las dermatitis de
contacto, la dermatitis atpica y el eritrasma.
Tratamiento
Consiste en mantener los pies secos y en aplicar
tpicamente un antifngico imidazlico o de otro
tipo, en lquido o en polvo, dos veces al da durante
4-6 semanas. Si existe onicomicosis asociada, deber
ser tratada como ya se ha indicado anteriormente.
Todas las patologas cutneas que acabamos de
describir pueden presentarse por separado, aunque
lo ms frecuente es que coexistan varias de ellas en
el contexto del PD.
Si importante es el reconocimiento y tratamiento
de todas y cada una de ellas, ms lo es si cabe
insistir en su profilaxis.
En este sentido, la mayora de las complica-
ciones del PD son predecibles. Ello requiere una
labor en equipo para identificar a los enfermos de
elevado riesgo y suministrarles la educacin apro-
piada acerca del cuidado del pie.
Algunos estudios realizados acerca de los problemas
de los pies que presentan personas de edad avanzada,
aun en ausencia de DM, concluyen que tambin es
necesaria en estos casos una educacin acerca del
cuidado del pie y el escrupuloso seguimiento de los
problemas presentados en los mismos.
Las personas mayores afectadas por polineuro-
pata perifrica y/o isquemia en las extremidades
inferiores, o con limitaciones psquicas, requieren
el cuidado especial de sus problemas en los pies.
El cuidado del pie en el enfermo diabtico es
multidisciplinario, implicando a los profesionales
de la medicina y enfermera de familia, a pod-
logos y a ortopedas.
En cuanto a las otras lesiones cutneas asociadas
a la DM y que tambin pueden desarrollarse en el pie,
describiremos nicamente, y de forma resumida, aque-
llas que son ms prevalentes en el enfermo diabtico.
3.-OTRAS LESIONES CUTNEAS
ASOCIADAS A LA DIABETES
a) Necrobiosis lipodica diabeticorum
Su incidencia en la DM es del tres por mil.
TRATADO DE PIE DIABTICO
64
Su apariencia clnica permite por s misma esta-
blecer el diagnstico. Se trata de placas bilaterales
de dermatitis esclerodermiforme y atrfica, de loca-
lizacin mayoritariamente pretibial, con claros
lmites arciformes, ligeramente infiltrados. La super-
ficie es policroma o amarillenta, frecuentemente
recubierta por costras, pequeas ulceraciones y zonas
de atrofia y telangiectasias (Figura 3).
Histolgicamente, se observan placas de necrosis
drmica con infiltrados linfohistiocitarios en empa-
lizada o granulomatosos. Las pequeas gotas lip-
dicas extracelulares son visibles en los cortes por
congelacin. La epidermis se muestra normal.
Su etiopatogenia no est aclarada. Se discute
sobre mecanismos de respuesta inmune, microan-
giopata o defectos del metabolismo del colgeno.
El tratamiento mediante corticoterapia local
puede atenuarlas y mejoran escasamente con la
compensacin metablica de la hiperglucemia.
Cerca del 20% de los enfermos presentan una
remisin espontnea de sus lesiones. Se han infor-
mado de buenos resultados con la administracin
de cido acetil saliclico, dipiridamol o pentoxifi-
lina.
Es un hecho controvertido la existencia de un
engrosamiento epidrmico y de un incremento en
la densidad de la vascularizacin cutnea en la DM
tipo I.
El denominado "sndrome de la piel engrosada
del diabtico " es puesto en duda por algunos inves-
tigadores. Forst et al, utilizando ultrasonografa,
evidenciaron un significativo incremento del espesor
cutneo en el antebrazo (p <0,05), muslo (p <0,001)
y extremidades inferiores (p <0,05) en los enfermos
diabticos, siendo ms prominente en el muslo.
No se observaban diferencias significativas en
el espesor cutneo del dorso del pie, y tampoco
exista un mayor espesamiento cuando la DM tena
un curso ms prolongado. Se observaba una estrecha
relacin entre la presencia de neuropata y el espesor
de la piel.
Probablemente, la neuropata diabtica y los tras-
tornos del tejido conectivo tengan un mecanismo
fisiopatognico comn. Las modificaciones del flujo
capilar podran incrementar la glicosilacin no enzi-
matica, la acumulacin de polioles u otros trastornos
metablicos responsables de estos hallazgos, como
ya se ha mencionado en el Captulo II.
b) Granuloma anular diseminado
La lesin tpica es una ppula o ndulo firme,
del color de la piel, indoloro y con una tendencia a
adoptar una configuracin anular constituida por
mltiples ppulas. La superficie y los bordes son
irregulares, dndole un aspecto en "collar de perlas".
Afecta, preferentemente, al dorso de las manos
y de los brazos y, menos frecuentemente, a los pies,
las piernas y el tronco.
La asociacin con la DM no es clara. Aunque
anteriormente el granuloma anular diseminado se
haba unido invariablemente a su diagnstico, hoy
se conoce que no es exclusivo de esta enfermedad.
La biopsia, a la que seguir a veces la desapa-
ricin de la lesin, revela una necrosis del colgeno
rodeada de histiocitos y de un infiltrado de linfo-
citos y fibroblastos. La epidermis se conserva
estando normal.
Su evolucin es imprevisible, siendo posible
tanto la desaparicin espontnea, como las conti-
nuas recidivas.
Aunque no es un hecho frecuente, algunos
elementos pueden perforarse y eliminar un escaso
material drmico al exterior variedad del granu-
loma anular perforante.
LESIONES CUTNEAS ASOCIADAS AL PIE DIABTICO. Gimnez AM., Riambau V., Escudero J R.
65
Figura 3. Necrobiosis lipidica diabeticorum: aspecto y loca-
lizacin caractersticos.
Son mltiples las teoras que intentan
explicar la patogenia del granuloma anular.
Quiz la ms aceptada es la que implica a meca-
nismos de hipersensibilidad retardada.
En su diagnstico diferencial deben incluirse
los ndulos plantares trombticos. Se trata de
una trombosis vascular rodeada de una neovas-
cularizacin localizada en el tejido subcutneo.
La membrana basal de los vasos sanguneos,
muy engrosada, se tie fuertemente con cido
peridico de Schiff. Se observa un incremento
srico del factor de Von Willebrand.
Controlando metablicamente la DM, los
ndulos desaparecen.
Se trata de un tipo de manifestacin cutnea,
muy infrecuente o a menudo no diagnosticada,
y probablemente relacionada con la induccin
de factores angiognicos en enfermos diab-
ticos.
El tratamiento se basa en la aplicacin de
corticoides en cura oclusiva, prestando aten-
cin a la atrofia secundaria, que a menudo se
produce precozmente. La diamino dimetil
sulfona y ciertos agentes alquilantes como el
clorambucil se han propuesto como el trata-
miento sistmico.
c) Dermopata diabtica
Las lesiones se inician en forma de pequeas
ppulas rojas que, despus de un intervalo de una
o dos semanas, se transforman en atrficas, cica-
triciales, deprimidas o lisas, y de coloracin parda.
Suelen aparecer agrupadas coexistiendo las dife-
rentes fases de las lesiones. Se localizan tpicamente
en la regin pretibial e incluso puede coexistir con
placas de necrobiosis lipidica.
Esta lesin no es especfica de la DM, si bien
es observable en el 60% de los varones y en el 30%
de las mujeres diabticos, mayores de 50 aos.
Histolgicamente la epidermis est adelgazada
con engrosamiento de los vasos de la dermis papilar,
depsitos PAS positivos y de hemosiderina, y ligero
infiltrado linfohistiocitario.
Su etiologa se relaciona con la microangiopata
diabtica. No requiere de tratamiento.
d) INTERTRIGOS
d.1) Intertrigo candidisico
Se trata de una infeccin causada por Candida
albicans y localizada en los grandes pliegues cut-
neos axilas, ingles, pliegue interglteo y pliegues
intermamario o submamario que afecta espe-
cialmente a las personas obesas.
Tambin pueden presentarse infecciones
candidisicas en la regin genital femenina, en la
regin balano-prepucial, en la comisura de los labios
-perleche-, en la mucosa oral muguet, en
la zona perineal, y en las uas de pies y manos.
La infeccin por Candida albicans es muy
frecuente en los enfermos diabticos.
El intertrigo candidisico se caracteriza por su
inicio en forma de vesculas o pstulas que se rompen,
dando lugar a placas eritematosas, lisas y brillantes,
que presentan fisuracin en el fondo del pliegue, con
un collarete de descamacin y lesiones satlites
ppulo-pustulosas. Suelen ir acompaadas por prurito.
El tratamiento consiste en la aplicacin tpica
de antifngicos como la tintura de Castelani, los
imidazlicos, del ciclopirox o de la nistatina.
Ocasionalmente, puede utilizarse la teraputica sist-
mica con ketoconazol, itraconazol o fluconazol.
d.2) Eritrasma
Su manifiestacin clnica es en forma de placas
eritematoso-parduscas recubiertas por una forma-
cin pitiriasiforme, lo que le confiere un aspecto
aterciopelado. Van acompaadas por discreto prurito.
De forma similar al intertrigo candidisico es
una afectacin frecuente en enfermos diabticos
obesos. No es infrecuente que curse de forma inad-
vertida por el propio enfermo y a veces, incluso,
por el mdico. Est causada por el Corynebacterium
minutissimum. Las lesiones se localizan en las reas
intertriginosas.
Tiene una fluorescencia caracterstica de color
rojo coral al ser iluminada por la luz de Wood debido
a que se segregan pequeas cantidades de porfirinas
en la piel.
TRATADO DE PIE DIABTICO
66
El tratamiento de eleccin es la eritromicina,
oral y tpica, pudiendo responder igualmente al
tratamiento con tetraciclina.
e) Dermatofitosis superficiales
Las infecciones por dermatfitos tienen una
elevada incidencia en los enfermos diabticos.
Los dermatfitos comnmente implicados son:
Trichophyton rubrum, Trichophyton mentagrophytes
y Epidermophyton floccosum.
Desde el punto de vista clnico, las lesiones se
manifiestan en forma de placas eritematosas lige-
ramente descamativas que crecen de modo centr-
fugo con un borde activo sobreelevado y con micro-
vesculas. Pueden aparecer en grandes pliegues o
en otras zonas de la superficie cutnea (Figura 4).
El tratamiento consiste en la aplicacin de anti-
fngicos tpicos: imidazlicos, ciclopirox o terbina-
fina. Si las lesiones son muy extensas, requieren el
uso de antifngicos orales: terbinafina, griseoful-
vina o itraconazol.
Las afectaciones intertriginosas que se asocian
con la DM plantean el diagnstico diferencial entre
s y con otras dermopatologas inflamatorias, como
son la dermatitis seborreica y la psoriasis invertida
que, si bien no se han demostrado prevalentemente
asociadas a la DM, s pueden presentarse de manera
concomitante.
f) LIPODISTROFIA POR INSULINA
Son placas de atrofia cutnea observables en las
zonas de inyeccin de la hormona, que aparecen
despus de un intervalo de seis a vienticuatro meses.
Son ms comunes en las mujeres.
Se estima que son debidas a sustancias lipol-
ticas que contienen ciertos preparados comerciales.
En la actualidad, con la utilizacin de preparados
insulnicos con mayor grado de purificacin este
problema es prcticamente inexistente. En caso de
presentarse, tiende a la resolucin espontnea al
modificar la zona de administracin.
Las reacciones hipertrficas son ms comunes
en el sexo masculino, y la lesin es semejante a un
lipoma. La resolucin suele ser espontnea aunque
puede recurrirse a la administracin intralesional
de corticoesteroides.
g) XANTOMATOSIS
En el 0,1% de los enfermos diabticos se ha
descrito la presencia de xantomas eruptivos, secun-
darios a la hipertrigliceridemia que puede acom-
paar a la DM. Son ms frecuentes en varones
adultos y suelen manifestarse como mltiples
ppulas amarillentas de dos a cinco centmetros de
dimetro, en ocasiones pruriginosas, localizadas en
las caras extensoras de las extremidades, dorso de
las manos, pies y nalgas (Figura 5).
LESIONES CUTNEAS ASOCIADAS AL PIE DIABTICO. Gimnez AM., Riambau V., Escudero J R.
67
Figura 4. Dermatofitosis superficial; afectacin no inter-
tri gi nosa de l a pi el del abdomen, denomi nada tambi n
herpes circinado.
Figura 5. Xantomatosis eruptiva.
La correccin metablica es el nico tratamiento
vlido para conseguir su regresin.
h) PORFIRIA CUTNEA TARDA
La porfiria cutnea se ha asociado con la DM
en el 8% - 22% de los casos.
Es una enfermedad ampollosa, de tipo heredi-
tario, autosmico dominante o adquirido, secun-
daria a la alteracin del metabolismo de las porfi-
rinas, por dficit de uroporfiringeno descarboxilasa.
Frecuentemente est inducida por el consumo
de alcohol o de anticonceptivos en personas que
previamente presentan predisposicin y se ha rela-
cionado tambin con el virus de la hepatitis C.
Clnicamente se distingue por la presencia de
ampollas, a veces hemorrgicas, en las zonas
expuestas, fragilidad cutnea ante traumatismos
mnimos, erosiones y costras que cicatrizan lenta-
mente.
Es tpica la localizacin en el dorso de las manos,
en la frente y en las zonas del cuero cabelludo
expuestas al sol. No es infrecuente observar hiper-
pigmentacin e hipertricosis en la zona malar en
fases avanzadas de la enfermedad. Va acompaada
por fotosensibilidad por activacin de las porfirinas
circulantes.
El diagnstico se basa en el aspecto clnico y se
confirma por la elevacin de uroporfirinas tipos I
y III en orina, confirindole una coloracin rojo
oscuro, y un incremento discreto de coproporfirinas.
El tratamiento debe incluir la eliminacin de las
drogas inductoras. Las sangras son efectivas y la
administracin de cloroquina a pequeas dosis se
ha mostrado til aunque su mecanismo de accin
se desconoce. La fotoproteccin es una medida
imprescindible para conseguir el xito teraputico.
i) Enfermedad de Dupuytren
Consiste en la fibrosis y engrosamiento de la
fascia palmar, afectando ms prevalentemente a la
aponeurosis de la zona metacarpiana del cuarto y
quinto dedos.
A este nivel se desarrolla una gradual defor-
midad en flexin que puede extenderse a todos los
dedos. La afectacin de los pies es rara. Esta contrac-
tura se observa en enfermos diabticos, epilpticos
y alcohlicos.
El tratamiento mediante calor, corticoides y fisio-
terapia es poco efectivo y, si bien la fasciotoma
precoz ofrece resultados brillantes, no es infrecuente
la recidiva.
j) Eritrema necroltico migratorio
(glucagonoma syndrom)
Se ha incluido esta entidad no en funcin de su
prevalencia en la DM, sino por ser un sndrome
asociado al glucagonoma pancretico.
Clnicamente, se caracteriza por la presencia de
placas eritematosas, de caractersticas epidermol-
ticas, de extensin anular y centrfuga que se desa-
rrollan especialmente en la regin abdominoperi-
neal y zonas adyacentes.
Habitualmente remiten de forma espontnea,
pero recidivan en intervalos cortos de tiempo.
Se acompaa de glositis dolorosa, prdida de
peso, diarrea a brotes intermitentes, cambios emocio-
nales y, ocasionalmente, de trombosis venosa
profunda.
La DM concomitante ha sido demostrada en la
mayora de los casos.
El diagnstico se establecer por la sintomato-
loga descrita y se confirmar con la determinacin
de niveles altos de glucagn en sangre y el hallazgo
por ecografa, escner o arteriografa de una tumo-
racin pancretica.
El tratamiento consiste en la exresis quirrgica
del tumor o la quimioterapia treptozocina o dime-
tiltriacenoimidazol en aquellos enfermos en que
no sea factible realizar ciruga.
k) Ampolla diabtica
Se trata de una ampolla intra o subepidrmica
de tamao variable que aparece en enfermos diab-
ticos con afectacin neuroptica (Figura 6).
TRATADO DE PIE DIABTICO
68
Clnicamente, las lesiones son asintomticas y
aparecen a nivel de las extremidades inferiores o
superiores.
Su etiologa es desconocida, y lesiones simi-
lares se observan en las zonas expuestas de enfermos
en programa de dilisis y en la ausencia
de DM.
El tratamiento es conservador, remitiendo a las
2-3 semanas, si bien tiene carcter recidivante.
LESIONES CUTNEAS ASOCIADAS AL PIE DIABTICO. Gimnez AM., Riambau V., Escudero J R.
69
Figura 6. Ampolla diabtica.
En captulos precedentes se ha descrito al pie
diabtico (PD) como una entidad clnica en cuya
instauracin y posterior evolutividad interviene una
fisiopatologa plurifactorial, bsicamente neurop-
tica, artroptica y vascular.
El objeto de este Captulo es exponer los tests
y protocolos diagnsticos en cada una de las pato-
logas que lo conforman, con la intencionalidad
fundamental de que mediante su aplicacin pueda
conseguirse un diagnstico precoz que permita arti-
cular las pautas de prevencin primaria o secun-
daria de forma eficaz y, a ser posible, eficiente.
Para conseguir este objetivo, y como se ha venido
insistiendo en captulos precedentes, estos proto-
colos deben realizarse en simultaneidad con el propio
diagnstico de la DM.
Establecidos los aspectos generales de la meta-
bolopata antecedentes familiares, tipo de diabetes,
evolutividad, tratamiento,etc., en la siguiente fase
diagnstica debe plantearse la evaluacin, cualita-
tiva y cuantitativa, de los signos y sntomas que
conforman el "pie de riesgo".
1.- EXPLORACIN BASAL
a) Exploracin clnica
a) Aspecto de la piel: son aspectos a evaluar: la
sequedad (anhidrosis); la hiperqueratosis; las callo-
sidades; las deformidades; las fisuras y grietas; las
maceraciones interdigitales; el eczema y las
dermatitis; la atrofia del tejido celular subcutneo;
el color y tono cutneos; la ausencia de vello en el
dorso del pie, y la turgencia de los plexos venosos
dorsales.
b) Edema: localizacin, bilateralidad, grado,
consistencia.
c) Onicopatas: onicomicosis, onicogrifosis,
onicocriptosis.
d) Trastornos en la alineacin de los dedos:
hallux valgus, varus, garra, martillo.
e) Trastornos estructurales: pie cavo, plano,
pronado, supinado; la atrofia de la muscula-
tura intrnseca (p.ej. la subluxacin metatar-
sofalngica).
f) Temperatura: asimetra de la temperatura
plantar percibida con el dorso de la mano.
b) Examen neurolgico
Anamnesis
Evaluacin de disestesia, parestesia, o hiperes-
tesia, alteraciones que son propias de la afectacin
sensitivo-motora. Suelen constituir la sintomato-
loga inicial y que a menudo, como se ha mencio-
nado en captulos anteriores, precede en aos a la
afectacin artroptica y/o vascular.
En un porcentaje muy elevado de los enfermos
diabticos, y ya en las fases iniciales de la enfer-
medad, existe una afectacin neurolgica simtrica
de los trayectos distales, que avanza en sentido
proximal a medida que sta evoluciona. Debido a
PROCEDIMIENTOS DIAGNSTICOS EN EL PIE DIABTICO. Marinel.lo J ., Carreo P., Estadella B.
71
CAPTULO VI
PROCEDIMIENTOS DIAGNSTICOS
EN EL PIE DIABTICO
Marinel.lo J., Carreo P., Estadella B.
1.- Exploracin basal del pie diabtico
a.- Exploracin clnica
b.- Exploracin neurolgica
c.- Exploracin osteoarticular
d.- Exploracin vascular
2.- Exploracin del pie diabtico
complicado
ello, la sintomatologa es ms precoz en la extre-
midad inferior con respecto a la superior.
Exploracin instrumental
- Test de sensibilidad vibratoria (diapasn,
biotensiometra).
- Test de presin fina cutnea (test del filamento).
- Valoracin del reflejo aquleo.
- Estudios electrofisiolgicos de la velocidad de
conduccin.
Tests de sensibilidad vibratoria
La zona de exploracin adecuada es la epfisis
distal del primer metatarsiano, y se realiza
mediante el diapasn graduado y la biotensio-
metra.
Esta ltima, al emplear aparatos de vibracin
elctrica de frecuencia constante, conocida y modi-
ficable mediante un cursor, es ms exacta, si bien
tiene una especificidad baja en funcin de aspectos
como el dintel de calibracin, la adecuacin de una
presin idntica en el punto explorado, la coopera-
cin del enfermo y la variabilidad de respuesta en
funcin de la edad.
El resultado viene expresado por la diferencia
de potencial voltios, que es proporcional a la
amplitud liberada.
Es predictiva de riesgo de ulceracin, con una
sensibilidad del 80%, y una especificidad del 60%.
Tests de presin fina cutnea
La utilizacin del test de los monofilamentos de
Semmes-Weinstein constituye un mtodo fiable,
tcnicamente sencillo y que permite una evaluacin
rpida.
Consisten en monofilamentos de niln calibrados,
de forma que su aplicacin sobre la piel corres-
ponde a una fuerza previamente determinada. As,
al filamento de "n 5,07", le corresponde una fuerza
de 10 gramos y es suficiente para la exploracin de
la neuropata sensitiva.
El estudio se realiza con el enfermo en decbito
supino sobre la mesa de exploracin, sin que ste
observe a la persona que lo realiza, y presionando
con el filamento durante 1-1,5 segundos hasta que
ste se doble ligeramente. El enfermo debe responder
afirmativa o negativamente sobre la percepcin de
su contacto.
No existe un criterio consensuado sobre las zonas
a explorar, pero la mayora de los autores proponen
que como mnimo se aplique en la cara plantar de
cada pie, sobre las cabezas del primero, tercero y
quinto metatarsianos; los dedos primero y quinto;
en el taln, y entre la base del primero y segundo
dedos en su cara dorsal. Deben evitarse las zonas
afectadas por hiperqueratosis importante o por callo-
sidades, ya que inducen a error (Figura 1).
Su sensibilidad en la deteccin de enfermos con
neuropata sensitiva es del 95%-100% y su especifi-
cidad, del 80%. Tiene un carcter predictivo, en el caso
de no percepcin, de x 10 en cuanto al riesgo de desa-
rrollar ulceracin y x 17 en cuanto al de amputacin.
Valoracin del reflejo Aquleo
Su negatividad o asimetra son indicadores de
alteracin de la sensibilidad propioceptiva. No
obstante, ambos signos pueden ser positivos aun en
ausencia de neuropata a partir de los sesenta aos.
TRATADO DE PIE DIABTICO
72
Figura 1. Zonas plantares del pie para la exploracin de la
sensibilidad con el filamento de Semmes-Weinstein. Examen
con filamento de n= 5,07, que evita la zona de hiperquera-
toris plantar.
Estudios electrofisiolgicos de la velocidad de
conduccin nerviosa
Son limitados los autores que proponen la
electromiografa en el despistaje de la neuro-
pata en el enfermo diabtico, en funcin de
que suele aportar poca o nula informacin aun
en presencia de una clnica expresiva. Por ello
concluyen que no debe ser una tcnica de uso
protocolizado.
El patrn ms prevalente en la ND es la dismi-
nucin de la amplitud del potencial sensitivo, que
es variable en funcin del perodo evolutivo de la
DM, pudiendo existir nicamente un discreto enlen-
tecimiento, tanto en las velocidades de conduccin
motoras como sensitivas.
La exploracin puede ser absolutamente normal
en caso de una neuropata sensitiva simtrica de
pequeas fibras.
c) Examen osteoarticular
Inspeccin
Debe valorar aquellos aspectos de la morfologa
del pie que han mostrado elevada prevalencia en la
fase inicial o desencadenante de las complicaciones
en el PD:
- descenso del arco plantar
- dedos en garra o martillo
- hiperqueratosis en puntos de presin
- deformidades osteo-articulares
En el aspecto funcional, debe evaluarse la limi-
tacin de la movilidad a nivel de las articulaciones
metatarso-falngica, subastragalina y tibio-peroneo-
astragalina.
En esta ltima, las anomalas biomecnicas
detectadas durante la marcha son importantes en
la generacin de ulceraciones, ya que determinan
presiones plantares anormalmente elevadas. La
dorsiflexin debe ser mayor de diez grados para
permitir una marcha normal, pero algunos autores
sostienen que entre el 60% y el 65% de los
enfermos diabticos sin lesiones clnicamente
manifiestas presentan valores inferiores (vase
el Captulo XI).
Exploracin radiolgica
Aun en ausencia de clnica, debe procederse a
una exploracin radiolgica del pie, mediante
proyecciones antero-posterior y oblicua. Este estudio
tiene una especificidad del 80% y una sensibilidad
del 63% en cuanto a la identificacin de lesiones
seas en los grados clnicos 0 y 1 de la escala de
Wagner.
Otras exploraciones
En fases clnicas ms avanzadas grados 2
a 5, si existe la sospecha de ostetis o de oste-
omielitis y la exploracin radiolgica anterior
no es concluyente, debe realizarse un estudio
complementario mediante TAC, RNM o gamma-
grafa isotpica.
Los focos de ostemielitis suelen presentar posi-
tividad a la radiologa simple a partir de las dos o
tres semanas de evolucin, pero su identificacin
es difcil de realizar porque la imagen radiolgica
no es a menudo diferenciable de zonas de osteo-
pata no activa.
Por ello, debe sopesarse la realizacin de una
RNM que, aunque con unos costes superiores, aporta
datos precoces con una sensibilidad del 88% y una
especificidad del 93% (Figura 2).
Las tcnicas podolgicas a realizar en esta explo-
racin basal son referidas en el Captulo IX.
d) Exploracin vascular
La incidencia de la arteriopata en la extremidad
inferior en el momento de realizar el diagnstico
de la DM es, en trminos globales, del 8% al 10%.
Con una evolucin de la enfermedad de 10 aos se
sita en el 15% y alcanza el 50% cuando sta es de
20 aos.
Como se ha mencionado en los Captulos II y
III, el componente isqumico, al menos a nivel tron-
cular, no es un factor determinante en la instaura-
PROCEDIMIENTOS DIAGNSTICOS EN EL PIE DIABTICO. Marinel.lo J ., Carreo P., Estadella B.
73
cin del PD, pero s lo es en la precipitacin de las
lesiones hacia la fase de necrosis y/o gangrena.
Anamnesis
Fundamentalmente debe interrogarse al
enfermo sobre si advierte sintomatologa de clau-
dicacin intermitente (CI). Como se ha expuesto
en el Captulo IV, sta puede manifestarse en
diversos grupos musculares, en funcin del nivel
de afectacin troncular: metatarsal, gemelar,
gltea o mixta.
En la DM el sector arterial ms prevalentemente
afectado es el fmoro-poplteo-tibial, y por tanto el
grupo muscular con ms frecuencia claudicante es
el gemelar.
En los casos en que la clnica de CI tenga una
referencia en los grupos musculares del muslo y en
la zona gltea, debe realizarse el diagnstico dife-
rencial con la neuropata troncular del nervio citico.
Exploracin clnica
Debe valorar:
Presencia o ausencia de los pulsos tibiales
pedio y tibial posterior, poplteo y femoral.
Existencia de soplos a nivel de la arteria femoral
comn y de la aorta abdominal.
Temperatura y coloracin en la cara dorsal y
plantar de los pies, valorando su simetra.
Intervalo de replecin capilar y venosa.
Exploracin hemodinmica
Aun en ausencia de sintomatologa clnica y con
positividad de pulsos, el estudio funcional hemo-
dinmico (EFH) es preceptivo en la extremidad infe-
rior y desde el momento mismo de establecer el
diagnstico de DM como estudio inicial o basal de
referencia y a correlacionar, con posterioridad, con
la posible aparicin de sintomatologa isqumica.
En este sentido, diversos estudios coinciden en
sealar la existencia de una arteriopata clnicamente
no manifesta, pero objetivable mediante EFH, en
el 20% de los enfermos diabticos en el momento
de su diagnstico.
Los diversos protocolos de EFH para el diag-
nstico de la isquemia crnica en el PD se expresan
en la Tabla I.
a) Gradientes tensionales o ndices tensionales
Se valoran mediante el Doppler bi-direccional,
utilizando una frecuencia de 7,5 mHz. El ndice
tensional (IT) es un valor relativo que se calcula
mediante la interrelacin de las presiones sistlicas
registradas en las arterias tibial anterior o tibial
posterior a nivel maleolar, y la presin sistlica
humeral.
"IT =P. Sist. en arteria tibial ant, post o femoral
superficial / P. Sist. humeral" (Figura 3).
El IT puede establecerse a tres niveles: male-
olar, infra y supracondleo, si bien el valor de
referencia habitualmente utilizado en clnica para
el diagnstico de isquemia es el primero.
En situacin basal, se consideran dentro de la
normalidad los valores iguales o superiores a 1,0 y
a 1,2 en los IT maleolar e infracondleo, respecti-
vamente.
TRATADO DE PIE DIABTICO
74
Figura 2. lcera neuroptica de larga evolucin en la cara
lateral externa del quinto metatarsiano en un pie con perfu-
sin arterial no alterada (a). Radiolgicamente, se observa
una zona de ostel i si s a ni vel de l a ep fi si s di stal de l a
primera falange (b).
a) b)
Ya se ha mencionado que en la DM no es infre-
cuente la existencia de calcificacin a nivel de la
capa media arterial, conocida como "calcificacin
de Monckeberg", en referencia a este autor, que la
describi por primera vez, y que constituye una
circunstancia que puede artefactar los valores de
los IT. Debe, por tanto, sospecharse de su existencia
cuando el valor del IT a nivel maleolar es superior
a 1,30 o bien cuando sigue percibindose flujo en
la arteria explorada con insuflaciones del manguito
superiores a una presin de 160 mm Hg.
Valores inferiores a 1,0 en el IT maleolar son
indicativos de alteracin hemodinmica troncular
en el eje aorto-ilio-fmoro-poplteo-tibial, y su
progresiva cada ha podido correlacionarse satis-
factoriamente con los grados clnicos de isquemia
crnica de Leriche y Fontaine (Tabla II).
Valores inferiores a 0,30 o presiones por debajo
de los 50 mm Hg a nivel maleolar, o de 30 mmHg
a nivel digital, son indicativos de grado avanzado
de isquemia, y permiten establecer criterios hemo-
dinmicos de isquemia crtica.
b) Estudio de las curvas de flujo arterial
Su registro se realiza mediante Doppler bi-
direccional, utilizando frecuencias de 7,5 4
mHz y a nivel de los segmentos de la arteria
femoral comn, popltea, tibial anterior, poste-
rior y peroneal. Permite el estudio del ndice de
Pulsatibilidad (IP), que es una variable depen-
diente de las velocidades mxima y media de la
curva velocimtrica de flujo:
"I.P. =Mxima Velocidad Sistlica / Velocidad Media"
Ambas variables son, a su vez, funcin de la
situacin hemodinmica de los sectores arteriales
proximales y distales al punto de exploracin de la
PROCEDIMIENTOS DIAGNSTICOS EN EL PIE DIABTICO. Marinel.lo J ., Carreo P., Estadella B.
75
Tabla I
Exploraciones funcionales hemodinmicas de utilidad y aplicacin en el diagnstico
de la isquemia crnica de extremidades
Doppler Bi - Direccional
ndices tensionales
Curvas de velocimetra
Test de esfuerzo
Eco - Doppler modo B Morfologa vascular; Curvas de velocimetra
Pletismografa
Curvas de volumen de pulso
Test de bloqueo simptico
Oximetra Tensin transcutnea O
2
, CO
2
Termometra
Temperatura cutnea
Test de bloqueo simptico
Laser - Doppler Circulacin cutnea
Capilaroscopia Morfologa y dinmica capilar
EXPLORACIN FUNCIONAL HEMO-
DINMICA
ESTUDIOS A REALIZAR
sonda Doppler. De esta forma, el descenso o reduc-
cin del componente negativo o diastlico de la
curva velocimtrica es indicativo de un incremento
de las resistencias perifricas en el sector arterial
distal al punto de exploracin, circunstancia que se
observa cuando este segmento presenta una reduc-
cin, por estenosis u obliteracin, al paso del flujo
arterial.
Igual comportamiento en el componente posi-
tivo o sistlico es indicativo de estenosis significa-
tiva en el segmento arterial proximal al punto de
exploracin (Figura 4).
El IT es, en s mismo, un buen indicador del
grado clnico de la isquemia con una especifi-
cidad y sensibilidad muy elevados entre el
90% y el 93% y su valoracin simultnea con
TRATADO DE PIE DIABTICO
76
Figura 3.Clculo de Gradientes o ndices Tensionales en la extremidad inferior. La sonda Doppler de 7,5 mHz, situada sobre la
arteria tibial posterior, registra el flujo arterial. Los manguitos son colocados a diversos niveles (supramaleolar, infra y supra-
condleo) a fin de calcular el ndice o Gradiente Tensional en cada sector (a). En el esquema de la derecha (b), estos ndices son
normales para la extremidad inferior derecha, mientras que sugieren una afectacin hemodinmicamente importante del
Sector Fmoro-Poplteo en la izquierda.
a) b)
T.S. HUMERAL: 130 MM HG
165/130 1,26
150/139 1,15
145/139 1,11
145/130 1,11
1,30 170/130
0,54 170/130
0,54 170/130
0,54 170/130
Tabla II
Correlacin clnico-hemodinmica en la isquemia crnica de la extremidad inferior
(Clasificacin de Leriche y Fontaine, modificada)
I 1,25 - 0,90
Claudicacin intermitente a distancia larga
(> 500 metros en terreno llano)
IIa 0,90 - 0,60
Claudicacin intermitente a distancia media
(250 - 500 metros en terreno llano)
IIb 0,60 - 0,40
Claudicacin intermitente a distancia corta
(< 250 metros en terreno llano)
III < 0,40
Sintomatologa neurolgica en situacin de reposo
(disestesias, parestesias, hiperalgesia)
IV Variable Alteraciones del trofismo
GRADO CLNICO DE
LERICHE Y FONTAINE
CLNICA
LMITES DEL NDICE TENSIONAL
MALEOLAR
los valores del IP permite realizar el diagnstico
de la segmentariedad de los sectores afectados
y el nivel de compensacin por circulacin cola-
teral. No obstante, tienen un considerable margen
de error en la no deteccin de estenosis infe-
riores al 75%-80% del rea arterial cuando son
evaluados de forma basal, ya que estas lesiones
slo se comportan de forma hemodinmicamente
significativa con posterioridad al ejercicio
muscular.
Este hecho, y la propia conveniencia de evaluar
de forma objetiva la distancia de CI, establecen la
necesidad de efectuar el test de esfuerzo o claudi-
cometra, que permite, en funcin de las variables
de velocidad y grado de pendiente, establecerla de
forma exacta.
c) Test de esfuerzo
En la claudicometra, la velocidad se estanda-
riza entre 4 y 9 km/h y el grado de pendiente de la
rampa por donde camina el enfermo, sobre un 12%.
Se registra como distancia de CI la recorrida hasta
el momento en que ste refiere dolor muscular que
le impide seguir realizando el examen. Si ste no
es manifestado, la prueba se concluye a los 10
minutos de iniciada.
El diferencial entre el IT a nivel maleolar, infra
y supracondleo por un lado y del IP a nivel de la
arteria femoral comn y tibial anterior o posterior
por el otro, registrados en situacin basal y a la
conclusin de la claudicometra, permiten establecer
diversas valoraciones hemodinmicas:
- Un diferencial entre ambos IP inferior a 3,70
+/- 2,43, cuando se presenta asociado a un IT
a nivel supracondleo igual o superior a 0,65,
es indicativo de afectacin hemodinmicamente
significativa en el sector aorto-ilaco o ilaco
ipsilateral.
- El mismo diferencial en ambos IP, con un IT
inferior a 0,65, indica, adems, la afectacin
hemodinmicamente significativa en el sector
fmoro-poplteo.
En circunstancias de normalidad hemodinmica,
el IT maleolar post-esfuerzo es superior al medido
en situacin basal, y situaciones de estenosis u obli-
teraciones en el eje arterial de la extremidad se
traducirn en alteraciones hemodinmicas, que se
manifestarn en valores de IT post-esfuerzo infe-
riores a los basales.
Se establecen cuatro niveles o estadios de progre-
siva gravedad hemodinmica, en funcin del
comportamiento del IT post-esfuerzo en mediciones
seriadas realizadas a intervalos de un minuto en los
diez siguientes inmediatos a la finalizacin de la
claudicometra, y que se conocen como tests o esta-
dios de Stradnness.
Todos estos estudios sitan a las EFH en un
punto incuestionable en el diagnstico de la arte-
riopata en el PD y, adicionalmente, el IT maleolar
es un indicador al que numerosos expertos confieren
un elevado grado de fiabilidad en la indicacin de
la revascularizacin quirrgica y en la seleccin
del nivel de amputacin.
Pletismografa
El estudio de las variables que integran las curvas
de volumen del pulso tienen inters en determi-
nadas fases de isquemia en el PD.
Desde el punto de vista intrumental y tcnico,
existen varias modalidades de estudio pletismo-
PROCEDIMIENTOS DIAGNSTICOS EN EL PIE DIABTICO. Marinel.lo J ., Carreo P., Estadella B.
77
Figura 4. Fases de la curva velocimtrica Doppler en situa-
ci n de normal i dad hemodi nmi ca (a). Al teraci n en el
registro del test de esfuerzo - trazados superior e inferior
izquierdos (b)
b)
grfico: mtodo neumtico, de impedancia o anillos
de mercurio.
Constituyen zonas de exploracin cualquier
segmento de la extremidad dedo, pierna, muslo
donde quiera evaluarse la curva del pulso.
En fases iniciales de arteriopata esclerosis
parietal, el primer componente que se altera es
la onda dcrota de la curva ascendente.
Progresivos grados de estenosis acaban afec-
tando a ambos componentes, lo que se aprecia
primero por una tendencia a la simetra de la curva
curva acampanada y, finalmente, por un progre-
sivo aplanamiento de la misma (Figura 5).
El estudio pletismogrfico tiene tambin su
utilidad en la evaluacin de la reserva o capacidad
vasomotora de los segmentos arteriolo-capilares,
dato de inters prctico en ciertas estrategias tera-
puticas de la isquemia.
Como se ha comentado en el Captulo II, la DM
implica un grado variable de alteracin en el sistema
nervioso de regulacin autonmica, hecho que
conlleva el que, en funcin de la evolutividad de la
enfermedad, exista un grado avanzado de denerva-
cin simptica y parasimptica en las extremidades
y, por tanto, de la capacidad de reaccin vasomotora.
Esta situacin puede evaluarse desde un punto
de vista cualitativo mediante la prueba o test de
hiperemia reactiva, consistente en el estudio compa-
rativo de la curva pletismogrfica basal y la obte-
nida con posterioridad a una isquemia de tres a cinco
minutos isquemia, realizada mediante un brazal
neumtico.
Cuando la capacidad vasomotora est conser-
vada, las curvas post-isquemia presentan una mayor
amplitud con respecto al trazado basal, no modifi-
cndose cuando est alterada.
Igual comportamiento cabe esperar con posterio-
ridad al bloqueo qumico positivo de los ganglios
simpticos lumbares.
Tensin transcutnea de O2 y CO2
Constituye un mtodo indirecto de la valoracin
de la perfusin sangunea cutnea, en el que los
niveles de saturacin de oxgeno en sangre se miden
de forma amperimtrica en funcin del diferencial
de la reduccin en un ctodo de platino polarizado
negativamente con respecto a un electrodo argn-
tico de referencia. La corriente medida es propor-
cional a la presin parcial de oxgeno. De forma
similar, el nivel de saturacin de dixido de carbono
se mide por las variaciones del pH en un electrodo
de cristal con respecto al argntico de referencia
(Figura 6).
Para conseguir valores fiables, el propio captor
realiza de forma previa una hiperemia en la zona
de medicin mediante una elevacin de la tempera-
tura cutnea a 44 grados centgrados.
TRATADO DE PIE DIABTICO
78
Figura 5. Curva de volumen de pulso normal con sus compo-
nentes ancroto o ascendente, catcroto o descendente y
la inflexin dcrota en este ltimo (A). Curva de pulso de
tipo rgido, con ausencia de dicrotismo, que indica la exis-
tencia de esclerosis parietal (B). Curva de volumen de pulso
aplanada, indicativa de estenosis (C).
A)
B)
C)
La tensin transcutnea de oxgeno (TTCO
2
) ha
podido correlacionarse con los ndices tensionales
Doppler, y con la presencia o ausencia de pulso
tibial, y se le atribuye un valor pronstico en el PD
infectado.
En este sentido, cifras de TTCO
2
iguales o supe-
riores a 30 mmHg han mostrado una sensibilidad
del 94%, una especificidad del 40%, un valor predic-
tivo positivo del 92% y un valor predictivo nega-
tivo del 50% en cuanto a la resolucin favorable de
la lesin o a la viabilidad de una amputacin trans-
metatarsiana (Tabla III y IV).
No obstante, es un mtodo que presenta cierta
complejidad en su utilizacin y que precisa de un
calibraje metdico previo para evitar lecturas err-
neas.
Estudio capilaroscpico
La frecuente afectacin de los capilares cut-
neos en la DM hace especialmente interesante este
estudio, si no de forma sistemtica, s en determi-
nadas situaciones en el enfermo diabtico por.
Se utilizan dos modalidades tcnicas: la
morfolgica y la dinmica o intravital. Ambas
realizan la evaluacin de la circulacin capiloro-
venular en funcin de parmetros morfolgicos
y dinmicos.
La dinmica permite adems valorar la reaccin
del sector capilar bajo la influencia de tests ambien-
tales o farmacolgicos.
Diversos autores sostienen el criterio de que
existe un patrn morfolgico determinado y propio,
definitorio la microangiopata en la DM, consistente
en la presencia de formas megacapilares, flujo
granular, y de microaneurismas, que en el asa capilar
pueden adoptar una posicin aplical tipo I o
marginal tipo II (Figura 7 a,b).
En nuestra experiencia, tales alteraciones slo
pudieron ser evidenciadas en menos del 40% de una
serie de sesenta y nueve enfermos diabticos estu-
diados. En este grupo, el 70% presentaban una evolu-
cin de la enfermedad superior a los quince aos,
mientras que en el grupo en que no se objetivaron
anormalidades morfolgicas, el 90% de los enfermos
presentaban una evolucin inferior a los diez.
Fagrell et al han correlacionado la progresiva
severidad de la isquemia con seis estadios capila-
roscpicos (Tabla V).
Termometra
Por su simplicidad, es un estudio til en la valo-
racin de las zonas de isquemia, proporcionando
PROCEDIMIENTOS DIAGNSTICOS EN EL PIE DIABTICO. Marinel.lo J ., Carreo P., Estadella B.
79
Figura 6. Medicin de la tensin transcutnea de oxgeno
en el dorso del pie.
Tabla III
Correlacin de los valores de la tensin transcu-
tnea de oxgeno con los dices tensionales
Sensibilidad: 60%
Especificidad: 89%
V.P. Positivo: 97%
V.P. Negativo: 28%
CORRELACIN TTCO
2
(IGUAL O > A 30 MMHG) Y
PULSO TIBIAL PALPABLE
Sensibilidad: 94%
Especificidad: 40%
V.P. Positivo: 92%
V.P. Negativo: 50%
CORRELACIN TTCO
2
(IGUAL O > A 30 MMHG) E
I M/B IGUAL O > 0,60
una informacin pronstica sobre la capacidad vaso-
activa. En este sentido, tiene un valor predictivo
positivo alto en los tests de bloqueo qumico de los
ganglios simpticos lumbares cuando la tempera-
tura se eleva un diferencial de tres o ms grados
centgrados, y algunos autores consideran este test
de mayor fiabilidad que el basado en el mtodo
pletismogrfico de hiperemia reactiva.
Precisa de unas condiciones trmicas ambien-
tales prederterminadas y los resultados falsamente
negativos obtenidos en el despistaje de zonas hipo-
perfundidas estn condiconados por procesos
spticos no diagnosticados.
Laser-Doppler
Es un mtodo que permite valorar la perfusin
arterial cutnea.
No se han demostrado diferencias significativas
en cuanto al comportamiento de sus valores en la
isquemia en enfermos diabticos y no diabticos.
Su mayor inters radica en que ha mostrado cierto
valor predictivo de la efectividad en la ciruga del
simptico y en el implante del neuroestimulador
medular.
La complejidad en su utilizacin y la variabi-
lidad excesivamente frecuente entre dos o ms medi-
ciones consecutivas son importantes inconvenientes
en su utilizacin.
TRATADO DE PIE DIABTICO
80
Figura 7. Observaci ones de capi l aroscopi a morfol gi ca
digital en el pie diabtico: reduccin del nmero de estruc-
turas identificables, megacapilares y aneurismas capilares
apicales.
Tabla IV
Correlacin de los valores de T.T.C. Oxgeno y de gradiente tensional medido mediante Doppler
en la prediccin de la viabilidad de los distintos niveles de amputacin en la extremidad inferior
(Marinel.lo et al., 1997)
< 30 mm Hg
> 30 mm Hg
GRADIENTE
12 (Posit. verd.) 4 (Falsos posit.)
4 (Falsos Neg.) 37 (Negativ. verd.)
Amputacin
Encima/Debajo rodilla Amputacin dedos Sobre el total
Sensibilidad 100% 75% 75%
Especificidad 97% 66% 90%
Val. predict. positivo 83% 66% 75%
p < 0,001 0,09 < 0,001
T.T.C. OXGENO
Diversos estudios coinciden en el dintel de 30
mmHg para la prediccin de la cicatrizacin de
amputacin.
Por su complejidad exploratoria y su mnima
incidencia en la toma de decisiones teraputicas,
tanto la capilaroscopia como el laser-Doppler deben
ser considerados, en nuestro criterio, tcnicas de
investigacin clnica.
Estudio angiogrfico
Los diversos estudios y tests diagnsticos
descritos, y fundamentalmente los datos derivados
de la exploracin basada en el mtodo Doppler
IT, IP, claudicometra y en el mtodo pletis-
mogrfico permiten, con una fiabilidad del 100%,
realizar un correcto diagnstico en cuanto a la situa-
cin de perfusin arterial en el PD.
En este contexto, el estudio angiorradiolgico
tiene una ubicacin muy precisa en el sentido de
que debe indicarse nicamente, y con contadas
excepcionalidades, cuando la evolucin de la
isquemia hace preciso plantear un procedimiento
quirrgico de revascularizacin.
Todas las tcnicas de estudio angiorradiolgico
de las que hoy disponemos convencional, digital,
angiorresonancia estarn correctamente indicadas
en el estudio de la isquemia de las extremidades,
en la medida en que tengan capacidad para realizar
un estudio extenso, completo y correctamente
seriado del eje ilio-femoro-poplteo-tibial, con inclu-
sin del arco arterial plantar.
Esta observacin, que es aplicable a cualquier
extremidad isqumica, es si cabe de mayor impor-
tancia en la isquemia del PD, por la peculiar morfo-
loga de los sectores afectados.
Como ya se ha comentado en captulos prece-
dentes la afectacin del sector fmoro-poplteo y
troncos tibioperoneos tiene una prevalencia mucho
mayor en el enfermo diabtico que en el isqumico
no diabtico. Por tanto, y como se expone en el cap-
tulo de tratamiento revascularizador, es bsico y funda-
mental, desde la vertiente tctico-quirrgica, evaluar
correctamente el estado morfolgico de los segmentos
arteriales infrapoplteos y tibio-peroneos distales.
La mayor prevalencia de una determinada
morfologa lesional sobre otra en el enfermo
diabtico con respecto al no diabtico difiere
segn el sector. As, mientras en el sector aorto-
iliaco y en los troncos viscerales la prevalencia
y tipologa de las lesiones no difiere, en el sector
fmoro-poplteo y en el tibio-peroneo, el enfermo
diabtico presenta un patrn altamente preva-
PROCEDIMIENTOS DIAGNSTICOS EN EL PIE DIABTICO. Marinel.lo J ., Carreo P., Estadella B.
81
Tabla V
Observacin capilaroscpica en la isquemia crnica en enfermos diabticos
I
ESTADIO
Nm. de estructuras capilares mantenida (8 - 10 x campo).
Dilatacin leve del asa capilar
II
Reduccin significativa (> 50%) de las estructuras capilares.
Dilatacin importante del asa capilar
III Indiferenciacin de estructuras capilares. Aneurismas, ectasias
IV Estadio III + hemorragias (> a 3 por campo)
V Estadio IV + reduccin > 75%
VI Ausencia de estructuras capilares
HALLAZGOS CAPILAROSCPICOS
lente con respecto al nodiabtico y configurado
por estenosis sucesivas o seriadas que confieren
un aspecto "arrosariado". Con frecuencia, el
sector fmoro-poplteo estenosado finaliza con
la obliteracin en el tercer segmento de la arteria
popltea, a partir de la cual slo se objetiva una
pobre y discontinua revascularizacin de los
troncos tibio-peroneos.
Las calcificaciones y la afectacin del ostium y
segmentos iniciales de la arteria femoral profunda
son otros aspectos diferenciales (Figura 8).
2.- EXPLORACIN EN EL
PIE DIABTICO COMPLICADO
En la fase de complicaciones clnicas esta-
dios 2 a 5 de la escala de Wagner, la exploracin
debe precisar:
- Estructuras afectadas.
- Profundidad de la infeccin.
- Flora microbiana.
Es fundamental proceder al desbridamiento
tanto de las lesiones necrticas como de las
lceras, con extirpacin de las callosidades, y
establecer su profundidad mediante una sonda
acanalada. Si sta contacta con zonas seas, debe
asumirse la presuncin de osteomielitis. La exis-
tencia de estructura sea en la base de una lcera
es indicativa de osteomielitis con un valor predic-
tivo positivo del 89%.
Si el hueso est totalmente exteriorizado, en
contacto con el aire, la certeza diagnstica es del
100%.
Los signos de la osteomielitis ostelisis de la
cortical, descalcificacin son localizados por la
radiologa simple en menos de la mitad de los casos
aun cuando su proceso clnico evolutivo sea de
algunas semanas, y difcilmente son detectados
cuando se halla en fases iniciales y la tomografa
axial computarizada (TAC), la resonancia nuclear
magntica (RNM), y la gammagrafa con tecnecio
99 son los estudios que acreditan una mayor fiabi-
lidad diagnstica con un valor predictivo positivo,
95%-100%.
TRATADO DE PIE DIABTICO
82
Figura 8. Patrones angiogrficos caractersticos de la atero-
matosis en la diabetes mellitus: estenosis politpicas en el
sector fmoro-popliteo (a); afectacin de la arteria femoral
profunda (b); obliteracin de los troncos tibio-peroneos (c).
La cal ci fi caci n arteri al , descri ta por Monckeberg, es un
hallazgo frecuente (d).
a)
c)
d)
b)
Por razones de eficiencia, la TAC es el examen
electivo a realizar en el PD en situacin clnica de los
grados 2 a 5 de la clasificacin de Wagner, cuando
persista la sospecha diagnstica de osteomielitis y la
radiologa presente un patrn de normalidad.
La gammagrafa tiene su indicacin en aquellas
situaciones clnicas en que el proceso infeccioso
del pie persiste de forma continuada o en intervalos
de recurrencia, en forma de procesos fistulosos, y
con posterioridad a un correcto desbridamiento,
tratamiento antibitico y revascularizacin en su
caso (Figura 9).
En este sentido, los focos de infeccin residual
que persisten, tanto a nivel de los trayectos tendi-
nosos como seos, tienen un significado de mal
pronstico en cuanto a la viabilidad de la extre-
midad.
El cultivo de la lcera es preceptivo en todas las
circunstancias, y sistemticamente debe realizarse,
previamente a la pauta antibitica, a diversos niveles
en funcin de la diversidad de la flora microbiana
(vase el Captulo VII).
Finalmente, en situaciones de fistulizacin
mltiple o evolutivamente persistente en un pie bien
perfundido, deben evaluarse todos y cada uno de
los trayectos fistulosos, mediante la prctica de una
fistulografa (Figura 10).
PROCEDIMIENTOS DIAGNSTICOS EN EL PIE DIABTICO. Marinel.lo J ., Carreo P., Estadella B.
83
Figura 9. Gammagrafa con Tc99 demostrativa de focos de
osteomielitis del tarso y epfisis distal de la tibia y el peron
en un pie diabtico.
Figura 10. Trayecto fi stul oso ml ti pl e secundari o a un
absceso plantar y osteomielitis en un pie diabtico.
1.- INTRODUCCIN
Los objetivos bsicos en el tratamiento del
enfermo diabtico son:
a) Mantenerlo asintomtico, eliminando los
sntomas de hiperglicemia y evitando la hipo-
glucemia.
b) Conseguir la normalizacin metablica.
c) Prevenir las complicaciones agudas y las
crnicas.
El Consenso Europeo para el tratamiento de la
DM tipo II incluye en sus objetivos la normaliza-
cin de los lpidos y de la tensin arterial, y el aban-
dono del hbito tabquico ya que constituyen
factores acumulativos para la enfermedad cardio-
vascular, que es la principal causa de muerte en el
enfermo diabtico.
Conseguir una glucemia lo ms cercana posible
a la normalidad debera ser el objetivo del enfermo
diabtico y de los equipos de profesionales que los
tratan. Obviamente, la realidad no es tan sencilla,
debido a las dificultades que a menudo supone
reducir la glucemia utilizando las pautas dietticas
o farmacolgicas.
Un control demasiado estricto implica el riesgo
de hipoglucemia y en algunos enfermos, sobre todo
en aquellos que han perdido la facultad de reco-
nocer sus sntomas precursores, los beneficios de
la normoglucemia as conseguida se ven anulados
por los peligros de la propia hipoglucemia.
La correccin de la hiperglucemia disminuye o
previene la agravacin de complicaciones como la
nefropata, la retinopata y la neuropata, pero el
control metablico se ha manifestado hasta el
momento insuficiente por s solo para prevenir
completamente o limitar la progresin de las compli-
caciones vasculares en la diabetes mellitus (DM).
Los enfermos con lceras isqumicas o neurois-
qumicas deben ser ingresados con la finalidad de
realizar un estudio hemodinmico y angiogrfico,
ya que en su mayora van a precisar de tcnicas
revascularizadoras para conseguir su mejora o cura-
cin, y el tratamiento mdico o conservador debe
indicarse, en principio, en aquellos enfermos con
lceras recientes poco profundas y poco dolorosas.
2.- MEDIDAS DE CARCTER GENERAL
Tratamiento local segn el grado de ulceracin
(grados de la escala de Wagner).
Grado 0
Como ya se ha comentado en captulos prece-
dentes, es un "Pie de riesgo". No existe lesin y,
por tanto, la actitud teraputica es de ndole preven-
tiva.
TRATAMIENTO MDICO. Escudero J R., Barrio J L., Pou J M.
85
CAPTULO VII
TRATAMIENTO MDICO
Escudero JR., Barrio JL., Pou JM.
1.- Introduccin
2.- Medidas de carcter general
3.- Terapia tpica
4.- Tratamiento del componente
isqumico
a.- Consideraciones generales
b.- Terapia farmacolgica: vasodi-
latadores, hemorreolgicos,
prostaglandinas, antiagre-
gantes, anticoagulantes,
agentes trombolticos
c.- Teraputicas de recurso
5.- Tratamiento del componente
neuroptico
6.- Pautas y estrategias de antibiotico-
terapia
Grado I
La actitud teraputica va dirigida a disminuir
la presin sobre el rea ulcerada. Habitualmente,
como ya se ha mencionado en el Captulo IV, no
suele existir infeccin.
Grado II
La infeccin suele estar presente, por lo que es
necesario obtener muestras para cultivo y antibio-
grama. Debe realizarse desbridamiento, cura tpica
y utilizar antibioticoterapia por va sistmica.
Tanto en el grado I como en el II es bsica la
actuacin poditrica.
Grado III
Se caracteriza por la existencia de una infeccin
profunda, con formacin de abscesos y, a menudo,
de ostetis. La indicacin quirurgica suele ser nece-
saria.
Es preceptivo el ingreso hospitalario y la reali-
zacin de cultivos y estudio radiogrfico del pie.
Debe valorarse el componente isqumico,
frecuente a partir del grado III, mediante estudios
hemodinmicos. Se realizar el estudio angiogr-
fico si existe indicacin de proceder a la revascu-
larizacin.
Durante el ingreso debe observarse un especial
cuidado sobre el pie contralateral, evitando la apari-
cin de lceras en el taln secundarias a la posi-
cin de decbito prolongado.
Grado IV
Los enfermos precisan de hospitalizacin con
carcter urgente y valoracin del componente isqu-
mico, que en esta fase evolutiva suele estar grave-
mente afectado.
Habitualmente, debe procederse a ciruga revas-
cularizadora, en funcin de evitar la amputacin, o
conseguir que sta pueda realizarse a un nivel distal
de la extremidad.
Grado V
La gangrena extensa del pie requiere la hospi-
talizacin urgente, el control de la glucemia y de la
infeccin, y la amputacin mayor.
3.- TRATAMIENTO TPICO
Como en cualquier herida, la primera medida es
evitar o tratar la infeccin. Para ello debe proce-
derse en una primera fase a la cura mediante lavado
de la lesin con agua fra o tibia y un jabn de tipo
neutro, procediendo posteriormente a un correcto
secado con gasa estril.
Si no hay signos de infeccin, bastar con
colocar una gasa estril seca o empapada en suero
fisiolgico.
En caso de infeccin extensa o profunda, es
prioritario proceder al desbridamiento quirrgico
amplio como medida preceptiva preliminar, mante-
niendo en el intervalo la lesin protegida mediante
un antisptico lquido no corrosivo o povidona
yodada diluida, procurando aplicarla dentro de la
lcera y evitar el contacto con el resto de la piel.
El empleo de la povidona yodada como anti-
sptico cutneo ha sido cuestionado por diversos
autores, argumentando potenciales efectos nocivos,
como la induccin a la corrosin, a la sequedad
cutnea, y su posible citotoxicidad fibroblstica,
que afectara al proceso de epitelizacin.
Otros autores no reconocen estos efectos y argu-
mentan su mayor efecto antibacteriano, proponiendo
su utilizacin en aplicacin diluida y centrada en
la lesin como se ha comentado con anterioridad.
En cuanto a la utilizacin de soluciones o
pomadas astringentes, cicatrizantes, y de desbri-
dantes enzimticos, existe un criterio unvoco en su
contraindicacin, criterio que se extiende a la apli-
cacin de los hidromasajes, los baos de remojo y
cualquier forma de calor, en funcin de que su
efecto de maceracin favorece o mantiene la
presencia de grmenes.
Una vez concluida la cura, se completa con un
vendaje no compresivo. En lesiones poco supura-
tivas suele ser suficiente renovar la cura dos veces
al da.
TRATADO DE PIE DIABTICO
86
4.- TRATAMIENTO DEL
COMPONENTE ISQUMICO
a) Consideraciones generales
Mediante la aplicacin de las medidas indicadas
y la descarga postural, se consigue la cicatrizacin
total en el 90% de los casos en la lcera neurop-
tica no complicada del enfermo diabtico. No
obstante, en la lcera neuroisqumica o isqumica,
es preciso adoptar, adems, medidas de tipo farmaco-
lgico o quirrgico encaminadas a mejorar la perfu-
sin arterial del pie.
Los opciones de realizar con xito la revascu-
larizacin quirrgica en la extremidad inferior en
un enfermo diabtico en situacin de isquemia crtica
son contrastadamente inferiores con respecto a la
de un enfermo no diabtico con arteriopata escle-
rosa crnica.
La Conferencia Europea de Consenso sobre
Isquemia Crtica las cifra en el 60%, en estos
ltimos, y en el 35 %, en el enfermo diabtico. En
ste la arteriopata, como se ha indicado en los
Captulos IV y VI, afecta de forma prevalente y
grave al sector arterial infrapoplteo y a las arterias
del pie, y la teraputica farmacolgica se ha
mostrado efectiva de forma transitoria en menos de
la mitad de los casos.
En el estadio II de Leriche y Fontaine, el ejer-
cicio fsico regular y supervisado puede mejorar la
distancia de claudicacin. No obstante, este tipo de
ejercicio est contraindicado o no puede realizarse
en aproximadamente un tercio de los enfermos con
clnica de claudicacin intermitente (CI) debido a
factores generales o locales de la propia extremidad.
Las diversas opciones de la teraputica farma-
colgica tienen su indicacin de forma aislada en
los estadios iniciales de la enfermedad, o bien
asociadas a la ciruga revascularizadora en la fase
de isquemia crtica.
A pesar de la larga trayectoria que en la prc-
tica clnica acreditan la mayor parte de los frmacos
actualmente utilizados, no existe suficiente nivel de
evidencia clnica sobre si stos, de forma aislada o
bien asociados al ejercicio fsico, aportan una regre-
sin en la sintomatologa de la CI.
Entre otras razones, porque no se dispone del
suficiente volumen de estudios y ensayos clnicos
controlados que comparen el proceso de la enfer-
medad tratada con el de su evolucin natural. La
mayora de estos estudios evidencian defectos meto-
dolgicos importantes que impiden alcanzar conclu-
siones vlidas y generalizables.
Avala este criterio la experiencia clnica de que
la evolucin de la enfermedad es favorable en el
grupo de enfermos motivados a seguir las medidas
higinicas como la suspensin del tabaco y la prc-
tica habitual de ejercicio.
b) Tratamiento farmacolgico
Vasodilatadores
Antagonistas del calcio; inhibidores de la ECA;
antagonistas de la serotonina (ketanserina, nafti-
drofuril); bloqueantes del simptico; papaverina;
blufomedil; nicergolina.
Su indicacin se basa en la hiptesis de que
pueden favorecer la apertura de la circulacin cola-
teral, hecho que supone el aporte de flujo sanguneo
a los tejidos isqumicos.
No obstante, y en razn de esta misma hiptesis,
la accin vasodilatadora se ejercera tambin en las
zonas no isqumicas, hecho que puede sustraer flujo
de las afectadas, accin que agravara la situacin
de isquemia.
Su efecto hipotensor aumentara las resistencias
de la circulacin colateral.
Estos dos hechos, en conjuncin con la evidencia
de que ningn frmaco tiene capacidad de incre-
mentar el calibre de una arteria con un grado de
esclerosis parietal avanzado, cuestionan formal-
mente su eficacia clnica, y por tanto no existen
fundamentos para su prescripcin en la isquemia
de las extremidades inferiores.
En los enfermos hipertensos afectos de isquemia
crtica, y por las razones expuestas, debera evitarse
la prescripcin de frmacos antihipertensivos con
efecto -bloqueante.
TRATAMIENTO MDICO. Escudero J R., Barrio J L., Pou J M.
87
Agentes hemorreolgicos
Pentoxifilina, dextrano BPM, prostaglandina
E1, rutsidos, antagonistas del calcio, clofibrato,
cido ascrbico, papaverina.
Las sustancias hemorreolgicas pueden modi-
ficar la fluidez sangunea por efecto sobre la visco-
sidad sangunea, mediante las siguientes acciones:
- Mejorando la deformabilidad eritrocitaria.
- Evitando la formacin de pilas de monedas.
- Reduciendo la concentracin hemtica.
- Modificando la composicin plasmtica.
La relacin existente entre una viscosidad anor-
malmente alta y las diversas alteraciones circula-
torias se ha demostrado en el shock, en la isquemia
de las extremidades, en la insuficiencia coronaria
y tambin en la DM.
Esta ltima se acompaa adems, y como se ha
descrito en el Captulo II, de anomalas reolgicas,
de hiperviscosidad y de alteracin en la deforma-
bilidad de los hemates, favoreciendo la interaccin
de las plaquetas sanguneas con las paredes vascu-
lares, indemnes o lesionadas.
En la Tabla I se describen las sustancias hemo-
rreolgicas en funcin de su mecanismo de accin
farmacolgica.
La indicacin de estos frmacos para el trata-
miento de la isquemia de la extremidad, y en el
mismo sentido que hemos mencionado sobre el
grupo de los vasodilatadores, es controvertida.
De este grupo, la pentoxifilina parece ser la
sustancia que acredita una accin teraputica ms
demostrada en el tratamiento de la CI, tanto por su
accin hemorreolgica como, en menor medida,
por su efecto antiagregante y potenciador de la fibri-
nlisis.
Mejora la microcircuilacin en los miembros
isqumicos, y los estudios clnicos que ms estre-
chamente se ajustan tanto a las directrices euro-
peas como a las de la FDA han demostrado que
despus de su administracin aumenta significati-
vamente el permetro de marcha.
A pesar de esta evidencia, an persisten dudas
sobre la eficacia de este frmaco y sobre su valor
teraputico en amplios grupos de enfermos, y que
fundamentalmente se deben al hecho de que no est
suficientemente establecido si el tratamiento a largo
plazo mejora la distancia caminada ms all de lo
que podra conseguirse utilizando nicamente los
mtodos no farmacolgicos de control de los factores
de riesgo.
El estudio escandinavo, que est considerado
como el ms riguroso de los que han analizado la
pentoxifilina, excluy a los enfermos diabticos
amparndose en la premisa de que la neuropata
podra enmascarar el dolor de la claudicacin inter-
mitente, con lo que impedira la valoracin obje-
tiva de la capacidad de marcha.
En los enfermos con isquemia crtica de las extre-
midades inferiores, la pentoxifilina tambin ha apor-
tado beneficios clnicos significativos en trminos
de disminucin del dolor y mejora clnica global.
TRATADO DE PIE DIABTICO
88
Tabla I
Mecanismos de accin teraputica de los frmacos
hemorreolgicos
Frmacos que aumentan la deformabilidad
de los hemates:
Pentoxifilina
Antagonistas del calcio
Ticlopidina dextrano de bajo PM y prostaglandina E1
Frmacos que aumentan la disociacin
de pilas de monedas
Dextrano de bajo PM
Vitamina C
Papaverina
Derivados rutsidos
Clofibrato
Frmacos que actan sobre el nmero de hemates
Hemodilucin isovolmica; en los pacientes con pato-
loga vascular asociada a hematcritos superiores al
50%, es razonable reducir el nivel en los pacientes
con isquemia crtica
Modificando la viscosidad plasmtica
Albmina diluida o sustancias que disminuyen las
tasas de fibringeno
Los datos disponibles indican que la adminis-
tracin intravenosa de pentoxifilina puede ser valiosa
en el control de los enfermos con isquemia crtica
de los miembros en el intervalo previo de su prepa-
racin para la ciruga revascularizadora.
Prostaglandinas
Alprostadil, epoprostenol, iloprost
Estructuralmente, las prostaglandinas son cidos
grasos que el organismo humano tiene capacidad
de generar en todos sus tejidos y clulas, a excep-
cin de los hemates.
Regulan el flujo sanguneo a los tejidos espec-
ficos aumentando la perfusin de los rganos a
travs de un efecto vasodilatador y antiagregante.
Est perfectamente establecido que la produc-
cin de prostaciclina en la pared vascular se
encuentra significativamente disminuida en las enfer-
medades arteriales oclusivas, debido a que deter-
minados factores de riesgo, entre los que se
encuentra la DM, provocan una disminucin de su
sntesis con el consiguiente aumento de los niveles
plasmticos de tromboxano.
sta no constituira una circunstancia secundaria
de la enfermedad, sino que los estudios realizados esta-
blecen la relativa deficiencia de las prostaglandinas
como su base fisiopatolgica fundamental, y abren la
hiptesis de que su utilizacin con fines teraputicos
puedan mejorar las situaciones de isquemia.
En este sentido, existe evidencia de que la isquemia
induce un aumento de la secrecin de PGI
2
local, y que
sta puede estar reducida e incluso abolida en la DM.
Las posibles causas, segn autores como Shaker
et al, seran:
- La peroxidacin incrementada de los lpidos
con inhibicin de la biosntesis de prostaci-
clina.
- La ausencia de factor estimulador de la pros-
taciclina en plasma.
- La presencia de un factor inhibidor de la forma-
cin de prostaciclina en el suero de los
enfermos diabticos.
En teraputica clnica se utilizan anlogos esta-
bles de las prostaglandinas. Las preparaciones sobre
las que se dispone de mayor experiencia son los
anlogos de la PGE1, alprostadil y los de la pros-
taciclina epoprostenol e iloprost.
La unin de alprostadil con un oligmero cclico
de la glucosa, la alfa-ciclodextrina, mejora consi-
derablemente la estabilidad qumica y la hidroso-
lubilidad de la prostaglandina E
1
.
Su indicacin teraputica bsica se establece en
enfermos en situacin de isquemia crtica en los
que no existe ninguna posibilidad de proceder a una
revascularizacin quirrgica, o frente al fracaso de
la misma.
Paralelamente, se estn llevando a cabo estu-
dios destinados a establecer su accin sobre la
permeabilidad del by-pass fmoro-poplteo, en base
a su efecto reductor de las resistencias perifricas,
antiagregante plaquetario y a su hipottica dismi-
nucin de la hiperplasia intimal. Otro punto de inves-
tigacin actual es el de la utilizacin de la PGE1
en enfermos con insuficiencia renal crnica terminal,
frecuentemente asociada o provocada por la DM.
Diversos estudios concluyen que la perfusin
intraarterial o endovenosa de PGE1 consigue una
evidente mejora en la sintomatologa isqumica en
los enfermos diabticos.
Gruss et al refieren su utilizacin en una serie
de 105 enfermos con arteriopata crnica oclusiva
en estadios III y IV mediante la perfusin intraar-
terial de 19 nanogramos por quilogramo de
peso/minuto y durante un perodo medio de 38 das.
En 47 de estos enfermos (44,7%), la arterios-
clerosis iba asociada a DM, y al finalizar el trata-
miento, en el 30% de los enfermos diabticos la
clnica remiti al estadio IIb.
Heidrich et al observaron xitos claros en enfermos
diabticos despus de un tratamiento con PGE1, por
va endovenosa, a una dosis de 40 microgramos cada
doce horas y durante un perodo medio de 27 das. El
dolor en reposo desapareci o mejor claramente en
el 59% de los enfermos diabticos en comparacin con
el 71% de los enfermos no diabticos.
Los resultados de estos estudios indican un
menor efecto vasoactivo en el grupo de enfermos
TRATAMIENTO MDICO. Escudero J R., Barrio J L., Pou J M.
89
con DM. El control metablico de la DM parece
carecer de influencia sobre la tasa de cicatrizacin
de lceras tanto en los grupos tratados con PGE1
como en los tratados con el placebo.
A pesar de la situacin de partida claramente
desfavorable que presentan los enfermos diabticos,
as como la especial gravedad que reviste su arte-
riopata, en muchos casos pueden conseguirse xitos
teraputicos equiparables a los enfermos isqumicos
no diabticos.
Las perspectivas de un futuro inmediato se
concretan, por un lado, en la elaboracin de pros-
taglandinas ms estables y en la consecucin de
presentaciones galnicas que posibiliten su admi-
nistracin por va oral y, por otro, en el mejor cono-
cimiento de su mecanismo de accin a nivel de la
microcirculacin, con la finalidad de poder selec-
cionar de forma ms precisa qu tipo de enfermo y
qu tipo o grado de lesin puede beneficiarse de
forma ms eficaz de su utilizacin.
Antiagregantes plaquetarios
cido acetil saliclico, dipiridamol, sulfinpira-
zona, triflusal, tienopiridinas, dextrano 40
En la fisiopatologa del proceso de formacin y
crecimiento de la placa de ateroma vase el
Captulo II, las plaquetas estn implicadas de
forma fundamental.
Numerosos autores han descrito la presencia de
una hiperactividad plaquetaria en los enfermos diab-
ticos, siendo destacables los siguientes aspectos:
- Hiperadhesividad a las superficies extraas y
a la membrana basal de los capilares.
- Hiperagregabilidad en presencia de agentes
agregantes (ADP, colgeno, cido araquid-
nico, adrenalina).
- Defecto de desagregacin.
- Acortamiento de la vida media plaquetaria y
aceleracin de suturn-over.
Esta hiperactividad plaquetaria conduce al incre-
mento de la sntesis y/o liberacin de sustancias
intraplaquetarias implicadas en distintas fases de la
hemostasia y de la trombosis. Algunas de ellas
parecen ser particularmente pro-agregantes y poten-
cialmente atergenas, como el tromboxano A
2
, los
endoperxidos, el factor plaquetario 4, la beta-
tromboglubulina y el factor mitgeno o PDGF.
La progresin de la aterosclerosis est estre-
chamente relacionada con episodios subclnicos de
trombosis arterial mediada por plaquetas, y la mayor
parte de los factores de riesgo reconocidos en su
progresin como son el tabaco, la hiperlipidemia y
la hiperviscosidad sangunea tienen diversas acciones
sobre la activacin plaquetaria.
La principal accin de los frmacos antiagre-
gantes plaquetarios es su efecto preventivo sobre
la formacin de trombos secundarios a la placa de
ateroma, y en este sentido, informes como el
Antiplatelet Trialists Collaboration y el US
Physicians Health Study han presentado resultados
probados en el sentido de que la terapia antipla-
quetaria mejora de forma significativa la permea-
bilidad de los procedimientos quirrgicos de revas-
cularizacin. No obstante, no se ha corroborado que
su utilizacin sistemtica modifique el curso evolu-
tivo de la enfermedad ateromatosa (Tabla II).
Finalmente, sigue vigente la necesidad de
disponer de frmacos antiplaquetarios con mejores
perfiles de seguridad y una mayor eficacia que la
que presentan los disponibles en la actualidad.
El cido acetil saliclico (AAS) basa su accin
antiagregante plaquetaria en la capacidad de bloquear
la ciclooxigenasa plaquetaria, mediante un proceso
de acetilacin que repercute en la formacin de
tromboxano A
2
, mientras que sus metabolitos tienen
poco efecto sobre esta enzima. La ciclooxigenasa
es una enzima que interviene en la conversin del
cido araquidnico a endoperxidos cclicos pros-
taglandina G
2
y prostaglandina H
2
, y puede ser
tambin bloqueada por frmacos antiinflamatorios
no esteroideos, la indometacina, la fenilbutazona,
el ibuprofeno y el naproxeno.
Los efectos del AAS persisten a lo largo de toda
la vida de las plaquetas, ya que la acetilacin de la
ciclooxigenasa es irreversible. La funcin plaque-
taria slo se restablece cuando se suspende su admi-
nistracin y entran en circulacin nuevas plaquetas.
Tambin acta sobre la ciclooxigenasa de la pared
de los vasos inhibiendo la produccin de prostaciclina.
TRATADO DE PIE DIABTICO
90
El AAS ha demostrado, en ensayos clnicos
controlados, su capacidad de reducir el riesgo de
nuevos eventos cardiovasculares en enfermos con
isquemia coronaria.
La dosis ms ajustada para la optimizacin de
su eficacia teraputica es un tema sobre el que
persiste el debate. Algunos autores argumentan que
dosis bajas, inferiores a 250 mg/24 h, pueden ser
tan eficaces en la reduccin del riesgo trombtico,
como aquellas que superan esta dosis, con la ventaja
adicional en la incidencia de efectos adversos, espe-
cialmente gastrointestinales y hemorrgicos.
El dipiridamol acta elevando el nivel de AMP
cclico, accin que se traduce en la disminucin de
la adhesin de las plaquetas a la superficie arterial
lesionada y en su posterior agregacin.
El nivel de AMPcclico plaquetario puede incre-
mentarse mediante la estimulacin de la adenilci-
clasa de la membrana accin que produce la pros-
taciclina, o bien mediante el bloqueo de la
fosfodiesterasa plaquetaria, que previene la dismi-
nucin del AMP cclico. Se ha sugerido que sera
este segundo el mecanismo de accin antiagregante
del dipiridamol.
La FDA lo cataloga como vasodilatador coro-
nario. No obstante, el mayor inters de este frmaco
radica en su efecto antitrombtico, que se ha rela-
cionado con el aumento del AMP cclico plaque-
tario.
La sulfinpirazona es un frmaco uricosrico
utilizado en el tratamiento de la hiperuricemia.
Estructuralmente es semajante a la fenilbutazona,
pero difiere de sta por poseer una actividad antiin-
flamatoria mnima.
Inhibe la ciclooxigenasa de las plaquetas en menor
grado que el AAS, siendo su efecto reversible, ya
que slo acta en el intervalo de tiempo en que la
concentracin plasmtica del frmaco es eficaz.
El triflusal basa su efecto antiagregante plaque-
tario en la accin de bloqueo de la actividad de la
ciclooxigenasa plaquetaria, al inhibir por va del
cido araquidnico la formacin de endoperxidos
y, en consecuencia, la de tromboxano A
2
. Su estruc-
tura qumica cido 2-acetiloxi-4(trifluorometil)-
benzoico se encuentra relacionada con los sali-
cilatos. No obstante, no es un derivado del AAS y
carece de la actividad antiinflamatoria de ste.
Aumenta los niveles intraplaquetarios de AMP
cclico por inhibicin de la fosfodiesterasa plaque-
taria, sin influir en la produccin de prostaciclina
en el endotelio vascular, motivo por el cual su acti-
vidad antiagregante podra ser superior a la del AAS,
como lo demuestran los estudios que utilizan como
inductores de la agregacin el ADPy la adrenalina.
El HTP, metabolito principal de triflusal, tambin
es inhibidor de la agregacin plaquetaria.
Las tienopiridinas (clopidogrel) tienen su accin
fundamentada en la interferencia de la activacin
TRATAMIENTO MDICO. Escudero J R., Barrio J L., Pou J M.
91
Tabla II
Nivel de accin teraputica de los frmacos antiagregantes plaquetarios
PRINCIPIO ACTIVO
Prostaglandinas (PGE1, PGE2, PGD2)
Dipiridamol, Metilxantinas, Adenosina
AAS, Triflusal, Sulfinpirazona
Ditazol
c. Ecosatetranoico
Corticoesteroides
Ticlopidina, Clopidogrel, cido Araquidnico
xido ntrico, Nitroglicerina
Verapamilo, Clortetraciclina
MECANISMO DE ACCIN TERAPUTICA
Incremento AMPc
Activadores de la Adenilciclasa
Inhibidores de la Fosfodisterasa
Sobre metabolismo del cido Araquidnico
Inhibidores de la Ciclo-oxigenasa
Inhibidores de la Tromboxanosintetasa
Inhibidores de la Lipo-oxigenasa
Inhibidores de la Fosfolipasa
Sobre la membrana plaquetaria
Incremento GMPc
Antagonistas del Calcio
de las plaquetas inducida por el ADP, y en la inhi-
bicin de la secrecin de grnulos-alfa as como de
la adhesin plaquetaria, acciones que pueden tener
una particular importancia durante la activacin
plaquetaria inducida por fuerzas de cizallamiento.
Los diferentes mecanismos de accin de las
tienopiridinas y del AAS justifican su utilizacin
clnica simultnea, con la finalidad de mejorar y
ampliar el espectro de actividad antiplaquetaria y,
de hecho, algunos autores la indican en la preven-
cin de la reoclusin por trombosis de las angio-
plastias simples o asociadas a un stent.
El estudio C.A.P.R.I.E., aleatorizado y triple
ciego, realizado sobre cerca de veinte mil pacientes
de trescientos ochenta centros en los cinco conti-
nentes y publicado en 1997, permiti comparar el
clopidogrel con el AAS.
El diseo de este estudio se bas en los hallazgos
del Antiplatelet Trialists Collaboration metaan-
lisis de 142 ensayos sobre sustancias antiagregantes
y que incluy a ms de 73.000 pacientes con dife-
rentes manifestaciones aterosclerosas que indica
que los frmacos antiplaquetarios reducen el riesgo
de infarto cerebral, miocrdico y la muerte de causa
vascular, en alrededor de un 25% y que esta reduc-
cin del riesgo es comparable entre enfermos con
distintas manifestaciones clnicas de aterosclerosis.
En el mismo se compara la eficacia y seguridad
de clopidogrel a dosis de 75 mg/da, con referencia
al AAS a dosis de 325 mg/da, en cuanto a su capa-
cidad de reduccin de episodios de trombosis cere-
bral, miocrdica o perifrica y a la muerte de causa
vascular. Los enfermos fueron seguidos hasta un
mximo de tres aos (seguimiento medio de 1,9 aos).
El clopidogrel mostr mejores resultados con
respecto al AAS en los tres grupos: del 23,8% en la
isquemia crnica de extremidades inferiores; del 7,3%
en la isquemia cerebral y del 3,7% en la coronaria.
Rheo-Macrodex (10% Dextrano 40). Su accin
como frmaco antiagregante plaquetario es multi-
factorial:
- Previene la excesiva activacin y adhesin de
las plaquetas en los injertos sintticos, en la
superficie de los stents y en el endotelio daado,
debido en parte a su accin protectora elec-
trosttica.
- Normaliza los niveles elevados del factor VIII,
del fibringeno y de otros componentes que
influyen sobre el estado de hipercoagulabilidad
inducido por el estrs quirrgico.
- Reduce la viscosidad sangunea y aumenta la
perfusin perifrica, sobre todo a nivel de la
microcirculacin.
En funcin del efecto combinado de estas propie-
dades, consigue disminuir la trombogenicidad de
los injertos y mejorar el run-off, aspectos ambos
relacionados con la oclusin a corto plazo de las
tcnicas revascularizadoras.
En los enfermos diabticos, el Rheo-Macrodex
con glucosa al 5% no debe utilizarse, sustituyn-
dose por su preparacin salina al 0,9%.
Anticoagulantes
Heparina, dicumarol
La indicacin teraputica de los anticoagu-
lantes se realiza bsicamente en aquel grupo de
enfermos que presentan, en funcin de valora-
ciones clnicas y analticas, un riesgo tromb-
tico elevado: episodios reiterados de trombosis
arterial aguda, reagudizaciones severas de
isquemia crnica grados III-IV, prevencin
de retrombosis posterior a la fibrinlisis, y cardio-
pata embolgena.
La heparinizacin sistmica y en ocasiones
asociada a tratamiento hemorreolgico dextrano,
prostaglandina, pentoxifilina se utiliza en los
enfermos hospitalizados con el diagnstico de
isquemia crtica y en los intervalos de diagnstico
y evaluacin pre-operatoria que preceden a la revas-
cularizacin quirrgica.
Histricamente, la sal sdica de la heparina ha
sido la preparacin farmacolgica ms utilizada, si
bien en la actualidad tiende a sustituirse por prepa-
raciones heparnicas fraccionadas (heparinas de bajo
peso molecular).
Si la indicacin de descoagulacin persiste a
medio plazo o de por vida, debe realizarse mediante
dicumarnicos.
TRATADO DE PIE DIABTICO
92
Trombolticos
Uroquinasa, estreptoquinasa, rTPA
Su indicacin fundamental se sita en la fase de
isquemia aguda secundaria a trombosis arterial, ya
sea primaria o secundaria a la obliteracin de los
procesos revascularizadores by-pass, PTA.
Su objetivo es provocar la lisis del trombo, con
la intencionalidad de proceder con posterioridad a
la reparacin quirrgica de su causa.
Los frmacos ms utilizados son la uroquinasa,
la estreptoquinasa y el rPTA.
La perfusin per-operatoria de uroquinasa puede
mejorar el funcionalismo inmediato de aquellos
procedimientos revascularizadores con difcil run-
off distal, aunque existe escasa experiencia en esta
indicacin.
C) Terapias de recurso
Como se ha mencionado en el inicio de este
Captulo, la singular topografa lesional de la
vasculopata en la extremidad inferior en el
enfermo diabtico con respecto al enfermo arte-
rioescleroso no diabtico implica una limitacin
en la indicacin de tcnicas revascularizadoras,
que en conjuncin con el propio fracaso o inefec-
tividad de las mismas y de las opciones farma-
colgicas descritas, deja pocas alternativas a la
amputacin de la extremidad. No obstante, y en
un limitado nmero de extremidades en las que
se cumplen los criterios de isquemia crtica, y
que cursan con dolor isqumico pero en ausencia
de lesin necrtica, debe valorarse la indicacin
de las denominadas teraputicas de recurso,
que tienen como finalidad eliminar el dolor.
La electroestimulacin medular SCS ha
sido propuesta en estas situaciones, en base a su
hipottico efecto sobre el dolor neuroptico y a
la modificacin de la funcin microcirculatoria.
La S.C.S. viene utilizndose en estas circuns-
tancias desde 1976, en que Cook et al publicaron
por primera vez los efectos de la tcnica, empleada
hasta entonces nicamente en la terapia del dolor
crnico secundario a otras etiologas.
Jacobs et al publicaron en 1988 que el nmero
de capilares cutneos perfundidos y la velocidad de
los glbulos rojos a nivel de los mismos aumentaba
significativamente tras la aplicacin de la SCS.
No existen estudios clnicos suficientes que
permitan confirmar estos aspectos o, en todo caso,
que indiquen que estas acciones sean cuantitativa-
mente efectivas en la reversin del dolor isqumico
en reposo. Este hecho, y su considerable coste econ-
mico, obliga a realizar la indicacin del SCS con
criterio muy restringido. En todo caso, debe valo-
rarse su indicacin en enfermos con:
- Imposibilidad de ciruga revascularizadora.
- Sintomatologa de isquemia crtica persistente
en un perodo evolutivo de tres semanas previas
a la inclusin.
- Ausencia de lesiones ulcerosas mayores de
tres cm
2
.
5.- TRATAMIENTO DEL
COMPONENTE NEUROPTICO
En ausencia de alteraciones estructurales del
nervio, la forma conocida ms efectiva para prevenir
la aparicin de la sintomatologa neuroptica es el
control metablico de la DM. En este sentido, debe
conseguirse un tratamiento optimizado que mantenga
la hemoglobina glicosilada (HbA1c) en valores plas-
mticos inferiores a 7,5%.
El enfermo diabtico debe estar advertido de los
efectos txicos que el alcohol y determinados
productos qumicos tienen sobre el nervio perif-
rico.
La sintomatologa clnica ms frecuente, como
ya se ha mencionado en el Captulo IV, es el dolor,
las disestesias y las parestesias, que inciden espe-
cialmente en situacin de reposo nocturno.
Previamente, debe establecerse el diagns-
tico diferencial con otras causas de dolor (Tabla
III).
La pauta teraputica se efecta de acuerdo
con la escala de dolor descrita por Ross (Tabla
IV).
TRATAMIENTO MDICO. Escudero J R., Barrio J L., Pou J M.
93
6.- PAUTAS Y ESTRATEGIAS
DE ANTIBIOTICOTERAPIA
Las lceras, heridas, fisuras, quemaduras, fstulas,
y en general todas las lesiones en el pie del enfermo
diabtico, estn a menudo infectadas, colonizadas
o contaminadas por diversos microorganismos.
Si se recoge una muestra con un escobilln en
una lcera limpia o incluso en una callosidad, a
menudo se obtiene una flora bacteriana saprfita
compleja (vase el Captulo III).
En ausencia de infeccin clnicamente mani-
fiesta, dicha flora est formada fundamentalmente
por estafilococos coagulasa negativa, corinebacte-
rias y estreptococos, y aun en presencia de otros
grmenes como el Stafilococcus aureus, los bacilos
gram-negativos anaerobios o los hongos, no puede
aseverarse con seguridad que exista infeccin.
TRATADO DE PIE DIABTICO
94
Tabla III
Evaluacin y diagnstico diferencial del dolor en el pie diabtico
Evaluacin del dolor en pierna y pie
Valoracin vascular
Anormal
Tratamiento Polineuropata simtrica distal
Determinar tipo de dolor
Disestesia
Tratamiento
tpico
Imipramina
Imipramina
no ef ectiva:
aadir mexile-
tina
Si no ef ecto:
aadir carba-
mazepina
Ejercicios esti-
ramientos
Relajantes
musculares
Antiinf lamato-
rios no este-
roideos
Dolor
muscular
Parestesia
Normal
Anormal Normal
Exp. neurolgica, velocidad de
conduccin nerviosa, pruebas sensitivas,
pruebas sistema autonmico
Dolor del pie o pierna
Valoracin de neuropata
Para establecer este criterio hay que basarse en
los datos clnicos locales, si bien debe considerarse
que los enfermos diabticos, incluso sin infeccin,
estn colonizados por el Stafilococcus aureus con
una mayor frecuencia que las personas no diab-
ticas, y que ste germen va a ser el ms prevalente
en la infeccin del PD.
En los hallazgos bacteriolgicos de los exudados
de las infecciones superficiales, es aceptado, con criterio
general, que en todos los enfermos se produce un
cambio de la flora saprfita en relacin con:
- La gravedad y naturaleza de la enfermedad de
base.
- La prolongacin de su hospitalizacin.
- La prescripcin de antibiticos, y
- Que la tipologa de los grmenes identifi-
cados en los mismos va a depender en gran
medida del punto o zona donde se realice la reco-
gida del exudado, del tiempo transcurrido antes
del procesamiento y de las tcnicas usadas en
ste.
Adicionalmente, toda superfcie cruenta o con
solucin de continuidad, incluso sin que podamos
hablar de infeccin, se ve invadida rpidamente por
grmenes potencialmente virulentos, fundamen-
talmente, por bacilos gram-negativos, estreptococos,
y anaerobios.
Las infecciones agudas como la linfangitis, la
celulitis o la fascitis, cuando se asocian a un
sndrome txico, suelen estar producidas por una
flora monomicrobiana: Stafilococcus aureus y
Streptococcus pyogenes, principalmente.
Las infecciones subagudas y crnicas suelen ser
polimicrobianas, pero es difcil precisar, en la
mayora de los casos, y a partir de la recogida de
muestras de las lceras o fstulas, cules son los
grmenes responsables de la infeccin.
En este sentido, numerosos autores estn de
acuerdo en que existe una mnima correlacin entre
los hallazgos microbiolgicos objetivados en las
muestras recogidas de lceras superficiales y los
grmenes responsables de las infecciones profundas.
Existe incluso relativamente poca coincidencia
entre los hallazgos bacteriolgicos obtenidos por
legrado o por lavados profundos con respecto a los
que posteriormente se obtienen en los fragmentos de
una extremidad amputada por gangrena (Tabla V).
Estas consideraciones previas no invalidan que
deban seguirse unos protocolos en base a los
grmenes que con ms prevalencia son responsa-
bles de las infecciones del PD que, como hemos
mencionado, se trata en general de infecciones suba-
gudas y crnicas polimicrobianas, en las que se
objetivan de promedio de 2,7 a 4,7 tipos diferentes
de grmenes, con predominio de los aerobios sobre
los anaerobios, y siendo excepcional que estos
TRATAMIENTO MDICO. Escudero J R., Barrio J L., Pou J M.
95
Tabla IV
Pauta teraputica en la polineuritis perifrica en el enfermo diabtico
( Segn escala de dolor de Ross)
Optimizacin metablica
Dolor neuroptico tipo parestesia
Parestesia importante
No cede el dolor
Analgsico simple
Medidas generales
Imipramina 50 - 150 g/da
Aminotriptilina 50 - 150 mg/da
(efectos anticolinrgicos)
ef ecto parcial
Aadir mexiletina 150 - 200 mg/da
Aadir carbamazepina hasta 400 mg/da
o fentona hasta 145 mg/da
Debe iniciarse el tratamiento
con los frmacos ms simples
ltimos sean responsables exclusivos de la infec-
cin (Tabla VI)
Es til realizar de forma reiterada anlisis bacte-
riolgicos de las zonas accesibles en funcin de que
pueden en ocasiones objetivarse grmenes como el
Stafilococcus aureus meticilin resistente, el clos-
tridio, el enterococo, o la Pseudomonas, que no son
sensibles a los antibiticos administrados o que
aaden una significacin especial a la infeccin.
A modo de resumen, en ausencia de datos
clnicos, la interpretacin de la microbiologa es
compleja en estas infecciones. Un cultivo de un
exudado de una lcera, herida o fstula, raras veces
nos indicar de forma inequvoca si est infectada
o no lo est y cules son con precisin absoluta los
grmenes que desempean un papel importante en
la infeccin.
Sin embargo, la presencia de una concentracin
importante de Stafilococcus aureus, de estrepto-
cocos, de grmenes anaerobios y de bacilos gram-
negativos tipo enterobacterias y Pseudomonas debe
hacer sospechar de forma fundada la existencia de
infeccin y todava ms cuando estos grmenes se
encuentran en un magma de pus, proceden de una
cavidad cerrada, de una estructura profunda infec-
tada, se encuentran en monocultivo o son aislados
de forma reiterada en sucesivas muestras.
El tratamiento de las infecciones en el PD ha de
ser individualizado, dependiendo de variables como
la fase aguda o crnica de la infeccin, la afec-
tacin en mayor o menor grado de las estructuras
profundas, y los grmenes responsables de ello.
Siguiendo el esquema de J. Gmez, el protocolo
teraputico ha de responder a las siguientes cues-
tiones:
Cundo hay que usar antibiticos?
Se requiere una clara evidencia clnica de signos
de infeccin, expresada en la inflamacin local y
en la presencia de exudado, con independencia de
la presencia de fiebre o afectacin sistmica.
Cuando se trata de una fisura o una herida super-
ficial infiltrativa que no afecte a los tejidos
profundos, el tratamiento consiste en evitar que el
enfermo siga ejerciendo presin sobre la misma
zona. Debe indicarse el reposo y la adopcin poste-
rior de medidas ortopdicas o incluso quirrgicas
correctivas.
En estos casos de infeccin superficial, el trata-
miento tpico mediante antispticos o antibiticos puede
tener valor preventivo, aunque poco demostrado.
La objetivacin nicamente de microorganismos,
en ausencia de una clnica consistente, debe ser
considerada como una colonizacin y slo requiere
su seguimiento y el control microbiolgico evolu-
tivo sin instaurar de primera intencin un trata-
miento antimicrobiano.
Qu tipo de pauta?
Cuando la infeccin es moderada-grave requiere
su ingreso hospitalario.
TRATADO DE PIE DIABTICO
96
Tabla V
Anlisis de la concordancia* de los exmenes microbiolgicos de los tejidos profundos en la infeccin del pie
diabtico con respecto a los efectuados en las piezas de amputacin
*La concordancia se define como la coincidencia completa en los resultados bacteriolgicos
Modalidad de la recogida de la muestra
N de muestras con concordancia positiva/N de
muestras efectuadas
Aerobios y anaroebios:
Escobillado de las lceras preamputacin
Escobillado de las lceras postamputacin
Curettage
Aspiracin con aguja
1/8
2/11
5/11
5/13
Es recomendable de forma inicial y siempre con
posterioridad al drenaje desbridamiento quirrgico,
utilizar antimicrobianos por va parenteral para
conseguir elevadas concentraciones plasmticas y
tisulares, que coadyuven a una rpida remisin.
Una vez lograda sta, y en funcin del tipo de
microorganismos aislados en el cultivo, se valo-
rar seguir la pauta antibitica por va oral, dado
que con determinados frmacos, como las quino-
lonas ciprofloxacino, ofloxacino se consigue
igualmente un nivel de actividad mantenida y por
perodos prolongados.
Qu tipo de tratamiento antibitico?
Deben seleccionarse siempre antimicrobianos
que tengan una adecuada correlacin clnico-micro-
biolgica en las infecciones mixtas, con buena difu-
sin tisular y excelente tolerancia.
No debe usarse en estos casos aminoglucsidos
parenterales debido a su inactivacin en focos supu-
rativos como los abscesos, su mala difusin en terri-
torios poco vascularizados y por su toxicidad.
Asimismo, la aplicacin tpica de antibiticos
es inadecuada, dada su dudosa penetracin y difu-
sin en los tejidos desvitalizados.
Qu tipo de protocolos se proponen?
Si se trata de una infeccin aguda celulitis o
linfangitis, una cefalosporina de primera gene-
racin o una penicilina isoxazlica pueden ser el
tratamiento adecuado si se asla el Stafilococcus
aureus, el estreptococo y un tercer germen.
El desbridamiento amplio y precoz de la zona
necrosada constituye una medida teraputica funda-
mental como reiteradamente se expone en este
Tratado del pie diabtico. No tan slo es impres-
cindible para obtener una mejora clnica a nivel
del pie, sino que habitualmente implica una ms
factible compensacin metablica y un evidente
mejor estado general en el enfermo.
En los casos de infeccin crnica en que predo-
minan los bacilos gram-negativos, los anaerobios
y las enterobacterias, puede estar indicado un anti-
bitico con acccin anti-anaerobia, como el metro-
TRATAMIENTO MDICO. Escudero J R., Barrio J L., Pou J M.
97
Tabla VI
Microorganismos ms frecuentes aislados en el pie diabtico infectado.
(De: Scher y Steele, Surg. 1988)
MICROORGANISMO N N
AEROBIOS Y ANAEROBIOS
Estreptococos A y D 29 44,6
Estreptococos grupos no A ni D 25 38,3
Staphylococcus aureus 23 35,4
Staphylococcus epidermidis 18 27,7
AEROBIOS GRAM-NEGATIVOS
Proteus mirabilis 36 55,8
Proteus spp 24 36,9
Escherichia coli 19 29,2
Pseudomonas spp 15 23,1
ANAEROBIOS GRAM-POSITIVOS:
Peptococcus spp 52 80,0
Clostridium spp 23 35,4
Propionabacterium spp 20 30,7
ANAEROBIOS GRAM-NEGATIVOS
Bacteroides spp 55 84,6
nidazol, la clindamicina o la cefoxitina, asociado a
un segundo con accin sobre los bacilos gram-nega-
tivos, como la amoxicilina-cido clavulnico, la
ciprofloxacina, la cefalosporina de tercera genera-
cin, o el aztreonam.
La combinacin piperacilina-tazobactam o el
imipenem pueden utilizarse en monoterapia.
Si se asla algn germen como el enterococo, el
Stafilococcus aureus, o una pseudomona no sensible
a los antibiticos administrados, debe procederse a
las correcciones adicionales necesarias.
Los protocolos ms habituales en pautas de anti-
bioticoterapia en el PD estn sintetizados en la Tabla
VII.
Qu duracin ha de tener la antibioterapia?
La duracin del tratamiento depender de
la clnica, del tipo de estructuras afectadas
partes blandas o huesos y del perodo evolu-
tivo.
Con criterio general, ser de un mnimo de tres
semanas y un mximo de tres meses si persiste algn
foco infeccioso no totalmente erradicado con
posterioridad a la ciruga.
Finalmente, la actualizacin de la profilaxis anti-
tetnica no parece recomendarse en nuestro medio
dada la poca frecuencia con la que el bacilo tet-
nico tiene su punto de entrada a partir del PD.
TRATADO DE PIE DIABTICO
98
Tabla VII
Protocolos de tratamiento antimicrobiano en el pie diabtico infectado
Protocolos de tratamiento emprico antimicrobiano
1. Inf ecciones de gravedad leve o leve-moderada. Situacin clnica estable o regular. Sin antecedentes de
inf ecciones, ni ciruga, ni antibiticos previos en las 6 semanas anteriores.
Ciprof loxacino 750 mg/12 h oral y of loxacino 400 mg/12 h oral + clindamicina 300 mg/8 h oral
2. Inf ecciones de gravedad moderada. Situacin clnica regular-mala. Sin antecedentes de inf ecciones, ni
ciruga, ni antibiticos previos en las 6 semanas anteriores.
Clindamicina 600 mg/6 h i.v. + cef otaxima 1g/6 h o cef tazidima 1 g/8 h i.v.
3. Inf ecciones de gravedad importante. Situacin clnica mala o sin antecedentes de inf ecciones por ciruga
previa o antibiticos previos en 6 semanas.
Monoterapia: piperacilina - tazobactam 4/0,5 g/8h i.v. imipenem 500 mg/6 h i.v.
1.- INTRODUCCIN
En el Captulo VII se han expuesto las diversas
opciones teraputicas destinadas a mejorar la perfu-
sin en el pie diabtico (PD), en aquellas situaciones
en que la macroangiopata tiene un papel decisivo
en la instauracin y la evolucin de la clnica.
Aunque estas opciones pueden, y de hecho consi-
guen, revertir situaciones de isquemia crtica a
isquemia estable o no crtica, la revascularizacin
constituye la teraputica ms estable a corto y medio
plazos.
Al margen de estas situaciones, la revasculari-
zacin es absolutamente precisa para garantizar la
cicatrizacin en aquel PD en el que, a causa de un
proceso infeccioso, se ha realizado una exresis
quirrgica ms o menos extensa y que inicialmente
no presentaba una buena perfusin. En el mayor
porcentaje de estas situaciones, si la revasculariza-
cin no es viable o fracasa, la amputacin es la
nica alternativa.
En este Captulo se exponen las indicaciones,
tcnicas y resultados de la ciruga revasculariza-
dora.
2.- TCNICAS DE REVASCULARIZACIN:
GENERALIDADES
En la patologa isqumica de las extremidades
inferiores disponemos de las siguientes cuatro
opciones tcnicas de revascularizacin:
- By-pass.
- Endarteriectoma.
- Ciruga endovascular.
- Simpatectoma.
Obviamente, no difieren en su aplicacin con
respecto a las realizadas en el enfermo isqumico
no diabtico, pero determinadas caractersticas
morfolgicas de la arterioesclerosis en el enfermo
diabtico, como la plurisegmentariedad lesional, la
afectacin prevalente de los troncos tibiales y la
calcificacin, ya comentadas en otros captulos,
introducen importantes y valorables elementos dife-
renciales tanto en la estrategia quirrgica como en
los resultados de permeabilidad, inmediata y tarda
(Tabla I).
La patologa asociada, habitualmente ms
compleja en la DM, constituye asimismo un
elemento diferencial con referencia al manejo pero-
peratorio y postoperatorio en el enfermo diabtico,
con una evidente repercusin en la morbi-morta-
lidad de estas tcnicas quirrgicas.
En los siguientes apartados se indican y
comentan tanto los aspectos ms relevantes de cada
una de estas tcnicas como sus peculiaridades en
los diferentes sectores arteriales a revascularizar.
a) Sector aorto-ilaco
Las opciones de revascularizacin en este sector
incluyen:
- El by-pass aorto-femoral (bi o uni).
- El by-pass extra-anatmico (axilo-femoral,
fmoro-femoral).
TCNICAS DE REVASCULARIZACIN EN EL PIE DIABTICO. Rodrguez J ., Llaneza J .
99
CAPTULO VIII
TCNICAS DE REVASCULARIZACIN
EN EL PIE DIABTICO
Rodrguez J., Llaneza J.
1.- Introduccin
2.- Revascularizacin
2.1.- Sector aorto-ilaco
2.2.- Sector fmoro-poplteo
3.- Simpatectoma
- La endarteriectoma.
- La ciruga endovascular en el sector ilaco.
El by-pass aorto-femoral es una tcnica que aporta
resultados satisfactorios con probado nivel de
evidencia, en cuanto que su tasa de permeabilidad a
los cinco aos se sita en el 85%-90%, con una morbi-
lidad del 8% y una mortalidad inferior al 5%.
La morfologa lesional de la arterioesclerosis
obliterante en este sector, como ya se ha comen-
tado, no presenta aspectos diferenciales en el
enfermo diabtico con respecto al no diabtico. Al
margen de lesiones hemodinmicamente significa-
tivas causadas por estenosis u obstrucciones nicas
y segmentariamente cortas que pueden ser tributa-
rias de otras opciones de revascularizacin, la situa-
cin ms prevalente en el enfermo diabtico es la
que viene significada por estenosis difusas, extensas
y que afectan a ambos ejes ilacos, sobre las que
existe un consenso absoluto en cuanto a que la
tcnica de revascularizacin debe ser el by-pass
aorto-bifemoral, mediante prtesis bifurcadas de
Dacron, Velour o PTFE (Figura 1).
La aceptable baja tasa de morbi-mortalidad
descrita est en relacin directa con una valoracin
per-operatoria exhaustiva de determinados factores
generales del enfermo.
Se consideran criterios de primer orden y direc-
tamente implicados en la mortalidad post-opera-
toria, la cardiopata isqumica, la enfermedad
obstructiva respiratoria crnica, el nivel de creati-
nina en plasma y, en menor medida, la edad.
Otros criterios, como el "abdomen hostil" por
radiacin previa, las adherencias de asas intestinales
secundarias a intervenciones abdominales previas,
la obesidad extrema, la enfermedad inflamatoria
intestinal, y la colostoma, iliostoma o ureteros-
toma, se consideran criterios de segundo orden y
ms relacionados con la morbilidad que con la propia
mortalidad post-operatoria.
Si de la valoracin per-operatoria se deriva la
conclusin de que la morbi-mortalidad esperada
ser elevada, la revascularizacin se realiza mediante
un by-pass en situacin extra-anatmica, que ser
en posicin axilo bi-femoral si ambos ejes ilacos
estn hemodinmicamente afectados, o en posicin
fmoro-femoral si uno de ellos se halla suficiente-
mente indemne (Figura 2).
Tanto en el by-pass aorto-bifemoral como en el
extra-anatmico, deben asegurarse flujos superiores
a los 240 ml/min, ya que con dbitos inferiores, las
posibilidades de su oclusin precoz por trombosis
en un injerto con un dimetro igual o superior a 8
milmetros son elevadas.
Este caudal es el que se observa en el by-pass
axilo-uni-femoral, mientras que es sensiblemente
ms elevado en el axilo-bifemoral.
TRATADO DE PIE DIABTICO
100
Tabla I
Resultados de permeabilidad a 12 meses de la revascularizacin (by-pass )
en enfermos diabticos y no diabticos
Aorto-ilaco 95%-98% 95%-98%
Fmoro - poplteo (1er segmento poplteo) 80% - 85% 75% - 80%
Fmoro - poplteo (3er segmento poplteo) 75% - 80% 65% - 70%
Fmoro - tibioperoneo (proximal) 70% - 75% 50%
Fmoro - tibioperoneo (distal) 50% - 55% 25%
SECTOR REVASCULARIZADO NO DIABTICOS DIABTICOS
Las principales variables identificadas como
causa tarda de obliteracin en el by-pass son la
hiperplasia intimal en la zona anastomtica femoral
y la propia progresin de la enfermedad en los
segmentos distales a la misma, que se comportan
comprometiendo el flujo de salida out-flow.
No obstante, esta ltima es tambin causa de su
obliteracin precoz y, por tanto, la valoracin per-
operatoria del sector distal arteria femoral
profunda, sector fmoro-poplteo es fundamental
y condicona la estrategia quirrgica de la revascu-
larizacin.
En el enfermo diabtico, este planteamiento estra-
tgico reviste especial complejidad con respecto al
no diabtico, en funcin de la mayor prevalencia con
la que est comprometida la circulacin distal y, en
este sentido, los diversos protocolos de exploracin
hemodinmica y angiogrfica descritos en el Captulo
VI permiten adoptar la estrategia ms adecuada.
TCNICAS DE REVASCULARIZACIN EN EL PIE DIABTICO. Rodrguez J ., Llaneza J .
101
Figura 1. Lesiones estenosantes y obliterantes en el sector Aorto-Ilaco (a), revascularizados mediante by - pass Aorto - bi -
Femoral con prtesis de Dacron (b).
a)
b)
Figura 2. Revascularizacin mediante tcnica extra-anatmica: by
- pass axilo - femoral (a) y fmoro-femoral (b) ambas realizadas
con prtesis de Velour de 8 mm.
a)
b)
La endarterectoma fue una tcnica muy utili-
zada hasta la dcada de los aos 1980, pero actual-
mente tiene escasas indicaciones. En este cambio
de actitud han ponderado de forma fundamental los
resultados y, en menor medida, la simplicidad de
la tcnica del by-pass y de la ciruga endovascular,
siendo factores adicionales en el enfermo diabtico,
la polisegmentariedad lesional y la calcificacin.
Algunos grupos mantienen su indicacin en enfermos
de edad inferior a los sesenta aos y para lesiones
que afectan de forma puntual a la bifurcacin ilaca
o segmentos cortos de un eje ilaco.
La ciruga endovascular, realizada mediante
angioplastia con baln de dilatacin y asociada o
no a stent, tiene la mismas connotaciones estrat-
gicas que en la arterioesclerosis obliterante en el
enfermo no diabtico.
En estenosis concntricas u obstrucciones infe-
riores a los cuatro centmetros de longitud y
preferentemente de la arteria ilaca comn, los resul-
tados de la angioplastia ilaca presentan una perme-
abilidad inicial del 75%-100%, que decrece en
lesiones ms extensas, excntricas y calcificadas,
siendo la tasa de permeabilidad a corto y medio
plazos semejante tanto en enfermos diabticos como
en no diabticos(Figura 3).
A largo plazo los resultados siguen siendo exce-
lentes, consiguiendo cifras prximas al 80% de
permeabilidad a los siete aos, o incluso del 90%
cuando la variable considerada en el anlisis de
regresin logstica es nicamente la estenosis de la
arteria ilaca comn.
Difcilmente, por las caractersticas morfol-
gicas descritas, las lesiones del sector que pueden
resolverse mediante ciruga endovascular tienen
incidencia hemodinmica en la situacin de isquemia
crtica en el PD. Por tanto, sus indicaciones se
realizan en situaciones de claudicacin intermitente
a corta distancia incapacitante, o bien cuando
debe revascularizarse el sector fmoro-poplteo y
existe una lesin hemodinmicamente significativa
en el eje ilaco ipsilateral.
Finalmente, existe un criterio unvoco respecto
a la indicacin de la ciruga endovascular en el
sector aorto-ilaco, y que corresponde a enfermos
seleccionados para una revascularizacin fmoro-
popltea y en los que en la angiografa se objetiva
una lesin estentica en el sector aorto-ilaco, respon-
sable de un gradiente de presin de 5 mm Hg con
la extremidad en reposo o de 15 mm Hg despus
de provocar una hiperemia fsica o farmacolgica
de la extremidad.
b) Sector Fmoro-Poplteo-Tibial
Como ya se ha mencionado, es el sector ms
afectado en la DM y su prevalencia en los trastornos
isqumicos oscila entre el 47% y el 65% segn los
autores.
En los enfermos diabticos, las lesiones en el
sector fmoro-poplteo-tibial son las determinantes
en el 75% de los casos de las manifestaciones
clnicas de isquemia, y nicamente en el 25% de
stas, las lesiones en el sector aorto-ilaco, nicas
o asociadas a las del sector fmoro-poplteo-tibial,
son determinantes de las mismas. En los enfermos
no diabticos, en el 75% de los casos, el sector
dominante es el aorto-ilaco.
Un aspecto diferencial entre ambos es que las
lesiones en el enfermo no diabtico se localizan en
la arteria femoral superficial y primer segmento de
la arteria popltea canal de Hunter y es poco
frecuente que se extienda a la totalidad de esta
ltima, mientras que en el enfermo diabtico la
lesin se extiende tambin a la arteria popltea y
los vasos distales.
TRATADO DE PIE DIABTICO
102
Figura 3. Ciruga endovascular en el sector ilaco, como
estrategia previa a la revascularizacin del sector fmoro -
poplteo. Angiografa pre (a) y post - operatoria (b).
a) b)
La tcnica revascularizadora de eleccin en este
sector es el by-pass, interpuesto entre la arteria
femoral comn y el primer o tercer segmento de la
arteria popltea supragenicular o infragenicular
o los troncos tibio-peroneos.
Existen dos aspectos bsicos para que dicha
tcnica tenga viabilidad: que exista un sector distal
permeable que presente suficiente flujo de salida
out-flow y que se disponga de un segmento de
vena morfolgicamente correcta, con un calibre
adecuado para utilizar como injerto cuando la anas-
tomosis distal se realiza en el tercer segmento de
la arteria poplitea o en los troncos distales tibio-
peroneos.
Las caractersticas lesionales de la arterioescle-
rosis en el enfermo diabtico hacen especialmente
conflictivo el primer aspecto, y con mucha ms
frecuencia se impone realizar anastomosis distales
a troncos tibio-peroneos a nivel maleolar, como
nica opcin de asegurar un buen flujo de salida.
El material idneo es, sin ningn gnero de
dudas, la vena safena interna, que adems debe
presentar unas caractersticas determinadas para su
utilizacin, como son un dimetro no inferior a tres
milmetros, una longitud adecuada y ausencia de
dilataciones y esclerosis parietales.
La incuestionable ventaja de su utilizacin en
este sector frente al material protsico implica que
en aquellos casos en que la vena safena interna no
es adecuada, deban agotarse otras posibilidades
alternativas, como la utilizacin de la vena safena
interna contralateral, la vena safena externa,
segmentos venosos superficiales de la extremidad
superior, e incluso, en caso extremo, la vena femoral
superficial o profunda.
Cuando se utiliza la vena safena interna, existen
dos alternativas de tipo tcnico: su implante en posi-
cin invertida, previa su extraccin y ligadura de
colaterales, o bien en posicin in situ. Ambas
variantes acreditan tasas de permeabilidad similares
(Figura 4).
Si no existe ninguna posibilidad de utilizar vena,
la alternativa es el material protsico Dacron,
Velour, PTFE que implica, respecto a la vena, un
mayor potencial de desarrollar reaccin de hiper-
plasia intimal a nivel de las anastomosis. A pesar
de ello, los resultados de permeabilidad inmediata
y a los tres aos no difieren con respecto a cuando
se utiliza vena, siempre y cuando la anastomosis
distal se realice a nivel del primer segmento de la
arteria popltea, como acreditan diversos estudios.
En este sentido, Abbott et al, y en una serie de
by-pass fmoro-poplteo al primer segmento de
arteria popltea, publican una permeabilidad a los
doce meses del 76% para el PTFE y del 75% para
el Dacron, similares a los de la vena, y del 58% y
62% a los tres aos, algo inferiores estos ltimos
con respecto a la misma. Veith et al, en un estudio
prospectivo, multicntrico y randomizado, llegan a
conclusiones similares.
Por las razones antes comentadas, en los
enfermos diabticos, la indicacin de prolongar el
by-pass hasta los troncos tibio-peroneos a nivel
maleolar no constituye una excepcin, y la impo-
sibilidad de realizarla supone, como nica alterna-
tiva y en un porcentaje muy elevado de enfermos,
la amputacin de la extremidad. Esta mayor preva-
lencia y los discretos resultados que ha aportado
esta revascularizacin a troncos distales en las dos
ltimas dcadas cuando no se dispone de vena, ha
motivado el estudio y desarrollo de alternativas
quirrgicas con la intencionalidad de mejorar la
compliance del injerto, disminuir el desarrollo de
la hiperplasia intimal y, en definitiva, de mejorar la
tasa de permeabilidad.
Las ms desarrolladas son:
TCNICAS DE REVASCULARIZACIN EN EL PIE DIABTICO. Rodrguez J ., Llaneza J .
103
Figura 4. Obl i teraci n
fmoro-popl tea i zqui erda
(angiografa pre-operatoria)
(a), revascularizada mediante
by-pass con vena safena
interna invertida (angiografa
post-operatoria) (b).
a)
b)
- El by-pass secuencial.
- El parche venoso (Linton y Taylor).
- El cuff venoso (Miller).
Cuando se utiliza la vena safena, la permeabi-
lidad a los cinco aos del by-pass fmoro-tibial se
sita sobre el 67%; desciende al 50% cuando se
emplea una vena alternativa, pero no sobrepasa el
12% cuando debe utilizarse material protsico o
heterlogo.
Sin embargo, autores como F.Veith et al cifran
la esperanza de salvar la extremidad a los tres aos
en el 38%, lo cual anima a seguir realizando este
tipo de ciruga, aun en ausencia de una vena
adecuada.
Diversos trabajos, como el de Matas et al,
presentan idnticas tasas de permeabilidad inme-
diata y a largo plazo cuando el by-pass se realiza
en idnticas condiciones clnicas y tcnicas en
enfermos diabticos y en los no diabticos.
En este sector, la tromboendarteriectoma es una
tcnica que presenta resultados muy inferiores con
respecto al by-pass. En el enfermo diabtico, en
razn a la plurisegmentariedad de las lesiones y a
la existencia de calcificaciones, es una tcnica abso-
lutamente cuestionable.
Constituyen una excepcin las lesiones ostiales
nicas o que se extienden hasta la segunda rama
perforante en la arteria femoral profunda, en enfermos
en situacin clnica de isquemia crtica y en los que
la revascularizacin fmoro-popltea es inviable.
Adicionalmente, esta tcnica de profundoplastia
se realiza en aquellos casos en que debe procederse
a una revascularizacin del sector aorto-ilaco
mediante by-pass, y con la finalidad de mejorar el
flujo de salida de su rama femoral.
Se considera como un correcto criterio predic-
tivo pre-operatorio de la efectividad de la profun-
doplastia la valoracin angiogrfica de la colatera-
lidad de la arteria femoral profunda, que constituye
el referente del eje de revascularizacin anatmico
al tercer segmento de la arteria femoral superficial,
al primero de la arteria popltea y a las ramas cola-
terales distales.
La ciruga endovascular en este sector tiene
indicaciones ms restrictivas con respecto al aorto-
ilaco, y las peculiaridades ya mencionadas de
lesiones extensas y a menudo calcificadas hacen
que esta tcnica sea, a criterio de muchos autores,
an si cabe ms cuestionable en el enfermo diab-
tico. No obstante, existe cierta disparidad de crite-
rios en las publicaciones, como lo indica la diver-
sidad en los resultados de la permeabilidad inmediata
y a los cinco aos, con porcentajes que oscilan entre
el 47% y el 70% (Tabla II y Figura 5).
Los resultados de la ciruga endovascular en los
enfermos diabticos con lesiones nicas de la arteria
femoral superficial y clnica de claudicacin inter-
mitente son comparables a los obtenidos en enfermos
claudicantes no diabticos.
En nuestra experiencia, la angioplastia del sector
fmoro-polplteo en situacin de isquemia crtica,
y en enfermos con un riesgo quirrgico elevado o
con escasas posibilidades de revascularizacin,
puede aportar incrementos en la presin de perfu-
sin, que aun no solucionando el problema isqu-
mico de forma definitiva, permiten, coyuntural-
mente, la cicatrizacin de las heridas y el tratamiento
de la infeccin.
3.- SIMPATECTOMA
La indicacin de la simpatectoma lumbar en la
isquemia crtica se basa en su capacidad para conse-
guir el incremento de flujo sanguneo total de la
extremidad, en funcin de la abolicin de la vaso-
constriccin basal de las arteriolas y de los esfn-
teres precapilares, con el resultado de una vasodi-
latacin pasiva, que se logra a expensas bsicamente
del territorio cutneo.
Se han observado incrementos de flujo que
oscilan entre el 10% y el 200%, en funcin de
determinadas variables, entre las que cabe destacar
el grado de afectacin neuroptica y el de la enfer-
medad obstructiva arterial con los que curse la extre-
midad previamente a la intervencin.
En enfermos en los que la situacin clnica de
isquemia se corresponde a obstrucciones multiseg-
mentarias, la simpatectoma puede no ser efectiva,
ya que su sistema arteriolar se encuentra en una
situacin de vasodilatacin mxima ya en situa-
cin basal.
TRATADO DE PIE DIABTICO
104
La simpatectoma lumbar puede suponer un
cierto grado de mejora del dolor en reposo cuando
el ndice tensional malolo/brazo es superior a 0,3;
el gradiente de presin en el pie no es inferior a 30
milmetros de Hg; no se objetiva neuropata auto-
nmica en grado avanzado o el test de hiperemia
reactiva es positivo.
El hecho de que los resultados obtenidos en
enfermos diabticos a los que se les realiz la simpa-
tectoma lumbar sean de eficacia inferior con
respecto a los enfermos no diabticos, puede ser
debido a su denervacin vasomotora autonmica.
En este sentido se ha sugerido que la "auto-
simpatectoma" de los vasos sanguneos es conse-
cuencia directa de la neuropata diabtica. No
obstante, histolgicamente las piezas de amputa-
cin no muestran cambios en el patrn de la iner-
vacin vasomotora en los enfermos diabticos a los
que se ha realizado una simpatectoma previa.
TCNICAS DE REVASCULARIZACIN EN EL PIE DIABTICO. Rodrguez J ., Llaneza J .
105
Tabla II
Permeabilidad inmediata y tarda de la revascularizacin en el Sector Fmoro-Poplteo
mediante Ciruga Endovascular
Autor Ao N Post-op 12 meses 36 meses
Greenfield 1980 70 89%
Gallino 1984 289 87% 62% 58%
Johnston 1987 427 88% 75% 57%
Estevan 1990 179 96% 88% 81%
Harris 1991 191 95% 70% 63%
Stanley 1996 189 93% 46% 38%
Vroegindew 1997 51 85% 71%
Marinel.lo 2000 202 89% 85% 77%
SUPERVIVENCIA DE LA EXTREMIDAD
Figura 5. Imagen angiogrfica pre y post - operatorio (a y
b), correspondiente a un procedimiento de ciruga endo-
vascular en la arteria popltea.
a) b)
1.- INTRODUCCIN
Leonardo da Vinci deca que el pie es una "obra
de ingeniera" y al mismo tiempo una "obra de arte".
Si reparamos en los movimientos que debe realizar
para mantener nuestra singular postura, nos vemos
obligados a darle la razn (Figura 1).
El pie es una estructura que cumple varias
funciones:
- Esttica de soporte.
- Dinmica de transporte: desplazamiento de
nuestro propio cuerpo o funcin de la marcha.
- Amortiguacin en la marcha y la adaptacin a
los terrenos irregulares.
Los parmetros de normalidad en un pie nunca
son absolutos, y siempre son relativos, en funcin
de mltiples variables como la edad, la raza, o el
sexo.
Se ha calculado que a lo largo de una vida de
actividad media-moderada, los pies golpean el suelo
ms de diez millones de veces.
El primer tiempo de cada contacto consiste en
un golpe recibido por el almohadillado del taln,
que absorbe el impacto. En una fraccin de segundo
y tras el contacto inicial que absorbe el golpe, pasa
a ser una rgida estructura de apoyo que soporta el
peso del cuerpo en movimiento. Por ltimo,
mediante los dedos, se convierte en un rgano
impulsor que lo proyecta. Esta triple secuencia se
repite en cada paso (Figura 2).
En el apartado de este Captulo correspondiente
a la exploracin se describe de una forma sencilla
el comportamiento biomecnico del pie, y las alte-
raciones estructurales que ste puede presentar con
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
107
CAPTULO IX
ACTUACIN PODOLGICA EN LA
PREVENCIN Y TRATAMIENTO DEL
PIE DIABTICO
Padrs C., Escudero JR.
1.- Introduccin
2.- Objetivos
3.- Metodologa
a.- Anamnesis
b.- Exploracin Fsica
4.- Queratopatas
5.- Onicopatas: onicocriptosis y
onicogrifosis
6.- Transtornos estructurales del pie
7.- Tratamiento Podolgico
a.- De los trastornos estructurales
b.- De las Queratopatas
c.- De las Onicopatas
d.- De los procesos ulcerosos
8.- Educacin Sanitaria
Figura 1. El pie, obra de ingeniera.
ms frecuencia. La experiencia nos demuestra que
las de tipo biomecnico, algunas de tipo estructural
y un calzado inadecuado son, en la mayora de los
casos, los elementos responsables del inicio de las
lesiones.
2.- OBJETIVOS DE LA ACTUACIN
PODOLGICA
La actuacin podolgica en el pie diabtico (PD)
se basa en tres objetivos primordiales:
- Prevencin.
- Tratamiento.
- Educacin sanitaria.
La prevencin se realiza mediante el diagns-
tico precoz de las posibles alteraciones, ya sean
estructurales, biomecnicas, inflamatorias o infec-
ciosas, utilizando para ello un protocolo de explo-
racin encaminado a:
- Identificar y controlar los factores de riesgo.
- Prevenir la ulceracin neuroptica.
- Retrasar el inicio o progreso de la lcera
vascular.
- Evitar la amputacin.
3. METODOLOGA
El protocolo diagnstico, teraputico y de control
evolutivo, especfico para el PD, se refiere en el
Anexo 1 al final de este captulo.
a) Anamnesis
Deben valorarse los factores de riesgo, las enfer-
medades asociadas, la evolucin de la diabetes
mellitus (DM), en especial en aquellos enfermos
con perodos evolutivos superiores a los diez aos,
las complicaciones asociadas renales, oculares,
cardiovasculares, HTA, las alteraciones del
sistema nervioso autnomo o perifrico, el
nivel socioeconmico y la negacin de la enfer-
medad.
El conocimiento de cada uno de estos aspectos
va a permitir establecer una aproximacin inicial
en cuanto a las posibilidades bajas, medias o
altas que el enfermo diabtico tiene para desa-
rrollar un pie de riesgo.
b) Exploracin fsica
En sedestacin se valoran:
- Los trastornos trficos cutneos, atrofia celular
subcutnea.
- Las caractersticas de la piel: lustrosa, seca,
escamosa.
- Las fisuras en el taln o en las prominencias
seas.
- La presencia de queratopatas y su localiza-
cin.
- La existencia de onicopatas y su localizacin.
- Las lesiones micticas: onicomicosis, derma-
tomicosis.
- Los trastornos de la pilificacin.
- Las alteraciones de la sudoracin: anhidrosis,
hiperhidrosis.
- La frmula estructural del pie:
TRATADO DE PIE DIABTICO
108
Figura 2. Fases de la marcha.
Frmula digital: pie egipcio, griego, cuadrado.
Frmula metatarsal: index plus, minus, plus-
minus.
- Las alteraciones del pie: pie cavo, plano.
- Los trastornos en la alineacin de los dedos:
hallux valgus, varus, o flexus.
- La morfologa de los dedos: en garra, en
martillo, en maza.
Al igual que en el apartado anterior, anotaremos
en la hoja de protocolo el tipo de alteracin y la
localizacin de la misma.
Con el enfermo sentado en la mesa de explora-
cin, se observan las alteraciones de la piel y de las
uas; las manifestaciones cutneas de la enfermedad
vascular y las reas de eritema o hinchazn.
La inspeccin de la planta del pie es tan impor-
tante como la del dorso, y los patrones de la forma-
cin plantar de callosidades indican reas de hiper-
presin que pueden orientar sobre una alteracin
biomecnica del pie.
En bipedestacin esttica, primero cerca y luego
a algunos metros del examinador se explora la aline-
acin del antepi y del retropi, la deformidad focal
as como el estado de los arcos longitudinales
externo e interno.
El estudio de la huella plantar o imagen que
imprime la planta del pie sobre una superficie hori-
zontal orienta sobre las anomalas en el apoyo
plantar.
En la huella plantar se valoran tres sectores:
metatarsal o anterior del pie, medio o del mediopi
y el taln.
Podemos encontrar diferentes tipos de huellas:
Normal: muestra en la parte externa una zona
convexa y en la interna una cncava. Los dedos
contactan con el suelo por la zona del pulpejo.
Pie plano: no existe concavidad interna, exis-
tiendo aumento de superficie de contacto en la
zona media del pie.
Pie cavo: ausencia total de apoyo en la zona que
corresponde al mediopi.
Pie equino: slo existe contacto en la zona meta-
tarsal.
Pie talo: la zona que contacta es el taln; el resto
del pie no se apoya en el suelo.
Pie varo: el pie se apoya mediante el borde
externo del taln, la apfisis estiloides, el quinto
metatarsiano y el quinto dedo.
Pie valgo: slo contacta la zona interna del taln
y el primer radio, restando toda la zona externa
sin apoyar en el suelo.
Este estudio se realiza mediante el podograma,
en el que queda reflejada la huella plantar sobre una
lmina de papel. Cuando no existe ninguna altera-
cin en el apoyo plantar, se observa un color
uniforme en toda la superficie de apoyo, y en una
huella en la que existan zonas sometidas a mayor
presin, se objetiva un aumento de la coloracin en
el punto de apoyo de las mismas, dato que permite
realizar un pronstico sobre el cual puede desarro-
llarse con cierta facilidad un mal perforante plantar
si no se realiza un tratamiento adecuado.
Actualmente existen sistemas computarizados
que analizan la huella del pie tanto en situacin est-
tica como dinmica, indicando los puntos de mayor
presin, sus porcentajes en cada uno de ellos, los
centros de gravedad, las lneas de fuerza, y la varia-
cin de presiones y ejes, mediante codificaciones
cromticas que facilitan el diagnstico (Figura 3).
En bipedestacin dinmica, se realiza el estudio
biodinmico, que nos muestra cmo acta el pie en
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
109
Figura 3. Estudi o de l as zonas de presi n medi ante un
podograma.
cada una de las distintas fases de la marcha: choque
del taln, apoyo total del pie, y propulsin o
despegue.
Mediante esta exploracin, se observa el apoyo
del pie en la fase activa, que indica si existe un
desplazamiento del apoyo en la primera fase taln
varo o valgo, o bien si el apoyo del pie es
completo o presenta alguna alteracin, como un
hundimiento del mediopi.
As, en la artropata de Charcot, en la que el
punto de mayor presin del pie en la segunda fase
de la marcha se sita en la zona del arco interno a
nivel del hueso escafoides que no est preparado
para soportar anomalas en la presin plantar, se
podr pronosticar la aparicin de una lcera a no
ser que procedamos a la modificacin de la carga
en esta zona.
En la fase de propulsin se observa cmo actan
los metatarsianos; cul de ellos es el que recibe
mayor presin y cul es el ltimo en despegar del
suelo, que ser el ms expuesto a la lesin.
Las alteraciones en el movimiento del pie y del
tobillo pueden suponer un movimiento de prona-
cin o supinacin. Esta situacin, en un enfermo
diabtico, puede traducirse por un pie pronado, con
aumento de la presin en toda la zona interna del
pie, incluida la cabeza del primer metatarsiano, el
primer dedo y la ua.
En un pie supinado podemos encontrar lesiones
a nivel de la apfisis estiloides, en la cabeza del
quinto metatarsiano y del quinto dedo.
Los podogramas dinmicos y estticos que se
obtienen en el momento de la exploracin en bipe-
destacin son indicativos del riesgo de lesin por
hiperpresin o sobrecarga, y deben complementarse
con la exploracin radiolgica en proyecciones
dorso-plantar y lateral de ambos pies, que permiten
detectar trastornos seos morfolgicos y estructu-
rales.
Los ms frecuentes son: la descalcificacin gene-
ralizada, la ostelisis, prevalente en las falanges y
en la epfisis distal de los metatarsianos, y la arti-
culacin neuroptica, que constituyen datos que
tienen valor como punto de referencia evolutivo de
las lesiones.
En funcin de ello, y valorando la gran cantidad
de veces que apoyamos el pie en el suelo y el hecho
de que un microtraumatismo continuo puede llegar
a producir una lcera, podemos concluir que la
prevencin ms razonable, a la vez que efectiva, es
el estudio completo del pie, tanto en situacin est-
tica como dinmica, estudio que debe realizarse en
el momento en que se diagnostica la enfermedad
ya que, como se ha mencionado en el Captulo II,
el pie de un enfermo diabtico se sita en una situa-
cin de riesgo en el mismo momento del diagns-
tico de la DM.
Finalmente, debe realizarse una exploracin
neurolgica, en funcin de la cual, remitiremos al
enfermo al especialista en neurologa.
4.- QUERATOPATAS
La queratinizacin se define como la variacin
fsica, qumica y morfolgica relacionada con el
curso hacia el exterior de las clulas que nacen en
la capa basal y terminan en la capa crnea.
Generalmente, una clula tarda unos vientiocho
das en seguir esta evolucin, dependiendo de la
irritacin y de la vascularizacin de la zona. En
aquellas mejor perfundidas y en las sometidas a
microtraumatismos continuos, este intervalo evolu-
tivo se reduce, razn por la que existe una mayor
reproduccin celular, un incremento de la capa
crnea y una mayor concentracin de queratina.
La sensibilizacin es el enrojecimiento de la
piel, que cursa clnicamente con dolor, edema, signos
inflamatorios y, morfolgicamente, con aumento de
la capa crnea.
La vesiculacin consiste en una formacin ampo-
llosa, producida por el aumento de presin, que
puede romperse por el roce del calzado y evolu-
cionar hacia una lcera. Es ms frecuente en la zona
del taln.
La hiperqueratosis es la hipertrofia de la capa
crnea, con un aumento consideable del nmero de
clulas de queratina. Existe engrosamiento de colo-
racin pardusca, que puede extenderse desde el centro
de la difisis metatarsal hasta la zona media de las
difisis de las falanges proximales. Su localizacin
ms frecuente es en las cabezas metatarsales centrales
segunda, tercera y cuarta (Figura 4).
TRATADO DE PIE DIABTICO
110
Se produce por la presin, la friccin intermitente
o por el deslizamiento de planos. La parte impli-
cada del pie se desplaza con respecto al zapato en
cada paso, lo que produce una lesin en la piel y el
consiguiente aumento de queratina.
El heloma tambin denominado clavo es
una hiperqueratosis nucleada, originada por la
presin intermitente de la piel sobre un punto seo
y a menudo tambin por exostosis o prominencias
seas a nivel de las zonas articulares de los dedos:
dorso del quinto dedo, zona interdigital. Afecta a
todas las capas de la epidermis, condicionando una
isquemia de la basal (Figura 5).
El tiloma tambin conocido como callo
consiste en un aumento de la queratina, pero sin
ncleo. Aparece en el dorso de los dedos, princi-
palmente en el quinto, y en las zonas de las articu-
laciones interfalngicas. Afecta a todas las capas a
partir del estrato espinoso. Casi siempre aparece
primero el tiloma y, si la presin persiste, da lugar
al heloma (Figura 6).
En el higroma subcutneo se produce una extra-
vasacin de lquido intercelular sin salida al exte-
rior, debida al desplazamiento de los planos sobre
las capas ms profundas y el tejido subcutneo.
Puede ir acompaada por hemorragia por rotura de
los capilares de la zona.
La bursitis es la inflamacin del higroma, con
alteracin del periostio. En esta fase existe riesgo
de infeccin.
La localizacin de las queratopatas es variable y
las ms frecuentes estn referenciadas en la Tabla I.
5.-ONICOPATAS
Las uas son estructuras crneas, curvadas o
planas, situadas en el extremo superior de las
falanges distales. Su funcin es la de proteger las
fibras sensitivas y las partes blandas de los dedos
de las presiones anmalas. Son de forma rectan-
gular, y su superficie es lisa y convexa.
Desde un punto de vista biomecnico, en la fase
de apoyo, contribuyen al contacto del pulpejo con
el suelo, ampliando su superficie de apoyo y aumen-
tando la estabilidad del dedo y, en consecuencia,
del antepi.
En la fase de despegue, aumentan el brazo de
palanca de la falange distal y son sinrgicas con la
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
111
Figura 4. Hiperqueratosis de los radios medios.
Figura 5. Heloma de la cabeza del primero y quinto meta-
tarsianos.
Figura 6. Tiloma.
accin del msculo flexor en el momento del
despegue, protegiendo los tejidos distales y evitando
su hipertrofia.
Onicocriptosis: es el crecimiento de la ua hacia
el interior de la carne. La causa suele ser un factor
mecnico, que puede ir acompaado de otros, como
un calzado puntiagudo, una ua en forma espiral,
traumatismos, o el corte inadecuado de la misma.
Clnicamente, se observa una zona inflamada y
muy dolorosa por la penetracin de la ua en el
borde ungueal del dedo a manera de un arpn. Se
forma un mameln angioblstico que se puede
fibrosar y al mismo tiempo abscesificarse, pudiendo
llegar a provocar una ostetis.
Su etiologa puede ser mltiple:
- Morfologa de la lmina ungueal: en doble
picado y espiral o voluta; ua en teja (Fi-
gura 7).
- Alteraciones estructurales del dedo: hiperex-
tenso, segundo dedo ms largo, supra-infra-
ductus y rotaciones del mismo.
- Problemas biomecnicos del pie: pronacin,
pie plano-valgo.
- Traumtica: microtraumatismos compresin
del calzado, tacn alto.
TRATADO DE PIE DIABTICO
112
Tabla I
Localizaciones ms frecuentes de las queratopatas
Metatarsianos centrales 2, 3 y 4. Causada por el hundimiento del arco anterior
Cabezas metatarsales del 1 y 5 radios. Debida a la elevacin del arco anterior o
transverso
Pulpejos de los dedos, sobre todo 2, 3 y 4. Por aplastamiento del arco anterior y
alargamiento de los mismos
Dorso de los dedos - dedos en garra -
Empeine del pie, 2 cua - pie cavo -
Articulacin metatarsofalngica - juanete -
Escafoides
Malolo interno
Zonas laterales del taln. Provocadas por calzado estrecho o por zapato abierto por la
parte posterior, con el tacn del zapato inferior al del pie
Insercin del tendn de Aquiles
Haglund: exostosis de la zona posterior del calcneo
Apfisis estiloides
Cabeza 5 metatarsiano
Malolo externo
Espacios interdigitales - lesiones en beso -
Periungueales
Ingueales
CARA PLANTAR
DORSO DEL PIE
ZONA INTERNA
TALN
ZONA EXTERNA
DEDOS
Onicogrifosis: consiste en la curvatura y engro-
samiento, en sentido plantar, de la parte frontal de
la ua hipertrofiada. Suele provocar lceras en el
lecho ungueal por la presin del zapato sobre la ua
(Figura 8)
En su etiologa se seala la mala perfusin arte-
rial de la matriz y los microtraumatismos conti-
nuados.
6.- TRASTORNOS
ESTRUCTURALES DEL PIE
Formas estructurales del pie
Frmula digital
Pie egipcio: el primer dedo es ms largo que el
segundo; ste es ms largo que el tercero y as
progresivamente.
En un pie con esta frmula digital y especial-
mente cuando el primer dedo es muy largo, hay que
prestar atencin a las lesiones producidas en la
falange distal del mismo, ya sea en la ua por presin
del calzado, en la zona lateral de la articulacin
interfalngica, o en la parte ms distal del pulpejo
del dedo, ya que la presin que el zapato ejerce en
la parte distal de la falange repercute en esta zona,
pudiendo llegar a producirse una lcera por presin.
Pie griego: el primer dedo es ms corto que el
segundo y ste ms largo que todos los dems.
Este tipo de pie puede producir lesiones a nivel
del segundo dedo, tanto en el pulpejo como en las
articulaciones interfalngicas, ya que en la mayora
de los casos va acompaado por una posicin en garra.
Pie cuadrado: el primer dedo es igual que el
segundo y los tres restantes decrecen progresiva-
mente.
Es el que suele presentar menos problemas, ya
que los dedos se colocan dentro del zapato de una
forma ordenada, recibiendo todos ellos la misma
presin en funcin de su accin durante la marcha.
Frmula metatarsal
Index plus: el primer metatarsiano es ms largo
que el segundo y as sucesivamente con respecto
al resto de los metatarsianos.
Esta frmula metatarsal ocasionar con fecuencia
un hallux rigidus, una sesamoiditis, o hiperquera-
tosis en la zona de la primera cabeza metatarsal,
por aumento de la presin en la misma en el
momento del despegue.
Index minus: el primer metatarsiano es ms corto
que el segundo y ste es ms largo que todos los
dems.
En este caso, la presin en el momento de la
marcha recaer sobre la cabeza del segundo meta-
tarsiano, que puede implicar lesiones a este nivel
en forma de hiperqueratosis o heloma, tanto en la
articulacin como en la zona externa. La insu-
ficiencia del primer metatarsiano hace que se desve
para aumentar la zona de despegue, motivo por el
que casi siempre se acompaa de un hallux valgus
incipiente.
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
113
Figura 7. Ua en teja.
Figura 8. Onicogrifosis.
Index plus-minus: el primer metatarsiano es igual
al segundo y el resto disminuye progresivamente.
Esta frmula metatarsal podemos definirla como
la ideal. Al igual que la frmula digital cuadrada,
presenta una correcta distribucin de presiones y
por tanto es difcil la aparicin de lesiones.
Otras formas estructurales del pie
Pie cavo: se caracteriza por el aumento anormal
de la bveda plantar, un incremento de apoyo en
las cabezas metatarsales y de dedos en garra.
Las zonas de riesgo son: las plantares de las
cabezas metatarsales, el taln, el dorso y el pulpejo
de los dedos, y la prominencia de la segunda cua
en el dorso del pie.
Pie plano: se caracteriza por una deformidad en
valgo del retropi, asociada generalmente a un hundi-
miento de la bveda plantar.
Las zonas de riesgo son: el arco interno, la promi-
nencia del escafoides y la zona interna del calcneo.
En este apartado hay que incluir la neuroartro-
pata de Charcot, ya descrita en captulos prece-
dentes, y que se caracteriza por la destruccin
progresiva de las articulaciones tarsianas, tarso-
metatarsiana y metatarsofalngica.
La prdida de la sensibilidad al dolor y las alte-
raciones propioceptivas conllevan a la aparicin de
esta artropata que, adems, va acompaada por
rotacin externa, eversin y prdida del arco longi-
tudinal interno, que traslada la carga al primer radio.
Trastornos en la alineacin de los dedos
Hallus valgus: consiste en la desviacin del
primer dedo en valgo, y del primer metatarsiano en
varo ms de quince grados.
Las zonas de riesgo son la prominencia de la
articulacin metatarsofalngica, la zona plantar de
la articulacin metatarsofalngica, la zona interna
de la falange distal del primer dedo por compre-
sin del segundo dedo, el segundo dedo en
martillo y el segundo dedo infraductus o supra-
ductus.
Hallux varus: es la deformidad opuesta al hallux
valgus. El primer dedo se dirige hacia el eje sagital
del cuerpo.
La zona de riesgo es toda la parte distal del
primer dedo por compresin y roce del calzado.
Hallux flexus: se caracteriza por una deformidad
en flexin dorsal del primer metatarsiano, cuya
extremidad distal forma una prominencia en el dorso
del pie, dando origen a un "juanete" dorsal.
Va acompaado por la flexin plantar en la
primera falange del primer dedo y de una hiperex-
tensin de la articulacin interfalngica.
Las zonas de riesgo son: la prominencia dorsal
de la cabeza del primer metatarsiano y la articula-
cin interfalngica.
Quintus varus: se caracteriza por la prominencia
a nivel de la parte externa de la cabeza del quinto
metatarsiano, la desviacin hacia el eje del pie del
mismo radio y la inclinacin del quinto dedo.
La zona de riesgo es la cabeza del quinto meta-
tarsiano por su zona lateral.
Se observan otras formas de alineacin inco-
rrecta de los dedos y se reconocen varios patrones
recurrentes como son el dedo en "garra", el dedo
en "martillo" y el dedo en "maza".
En cada caso hay que tener en cuenta, y de forma
individual, la deformidad especfica, el rea de
formacin de la callosidad por friccin y la estabi-
lidad de las articulaciones.
7.- TRATAMIENTO
a) De los trastornos estructurales
La planificacin teraputica se establecer segn
los datos obtenidos en la exploracin y el nivel de
riesgo del enfermo, y la finalidad de la misma es
efectuar una prevencin destinada a que no se
produzcan las lesiones, y mediante la correccin de
los trastornos en el apoyo.
Utilizaremos tratamiento exclusivamente orto-
podolgico mediante soportes plantares u ortesis de
TRATADO DE PIE DIABTICO
114
silicona para redistribuir las presiones en los puntos
de mxima carga.
Soportes plantares: son elementos de soporte-
base, colocados alrededor de toda o de una parte
del pie deficitario y destinados a proporcionarle
apoyo, compensar sus deformidades y mejorar su
funcin.
Existen tres tipos de soportes plantares:
Correctores: reestablecen las relaciones osteo-
articulares normales en enfermos en los que todava
no se ha establecido la deformacin.
Compensadores: pretenden dar un apoyo ms
favorable y un mejor reparto de presiones cuando
la deformacin es ya irreductible.
De apoyo: suministran un sostn flexible y
preciso para puntos en los que existe una alteracin
de las presiones.
En funcin de sus caractersticas elasticidad,
flexibilidad, densidad, resistencia a la presin y
capacidad de recuperacin son de tres tipos:
rgidos, semirrgidos y blandos.
Estas caractersticas varan en funcin del tipo
de material que utilicemos en su confeccin, de los
objetivos a conseguir y de las diferentes patologas
que presente el enfermo. Su confeccin, a partir de
moldes de yeso obtenidos previamente en el pie y
sobre los que se realizan las correcciones pertinentes
a cada alteracin, implica un tratamiento indivi-
dualizado que debe permitir mantener el pie en bipe-
destacin de la forma lo ms equilibrada posible,
aun en presencia de las anormalidades estructurales
que pueda presentar toda la extremidad.
El soporte plantar equilibra la articulacin de
Chopart y facilita la pronacin en la ltima fase de la
marcha, permitiendo la cada del metatarsiano, pero
no debe entorpecer los movimientos normales del pie
y, como contrapartida, debe controlar y corregir una
posicin incorrecta en cada perodo de la marcha.
Tambin se confeccionan a partir de elastmeros
vulcanizados en fro, u ortesis de silicona que, apli-
cadas sobre el pie durante su proceso de fraguado,
se distribuyen de acuerdo con las presiones reci-
bidas, normalizando las posiciones anmalas del
mismo.
Tipos de ortesis
Paliativa: no a afecta la estructura del pie. Su
funcin es la de liberalizar y proteger zonas de hiper-
presin, aliviando las lesiones dolorosas y evitando
los microtraumatismos.
Son ejemplos de las mismas los separadores inter-
digitales y protectores del dorso del dedo (Figura 9).
Funcional: destinada a corregir las deformidades
del antepi modificando su posicin y eliminando
zonas de presin y roce como, por ejemplo, el
elemento subfalngico.
Prtesis sustitutiva: en las amputaciones
menores, reemplaza una parte o segmento del pie
restableciendo su funcin normal.
Anotaremos en las hojas de protocolo y en el
apartado de prevencin el tipo y la localizacin del
trastorno, la fecha de instauracin, el tipo de trata-
miento y la evolucin del mismo.
b) De las queratopatas
En aquellas situaciones en las que el pie presente
lesiones incipientes como fisuras, hiperqueratosis
o helomas, debe procederse, en primer trmino, a
un tratamiento quiropodolgico, destinado a paliar
o a curar de una forma incruenta las queratopatas
y onicopatas.
El tratamiento quiropodolgico puede aplicarse
en cualquiera de los trastornos de la queratiniza-
cin, mediante tcnicas de:
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
115
Figura 9. Aplicacin de la ortesis sobre el pie.
- Deslaminacin (Figura 10).
- Enucleacin de los helomas.
- Eliminacin de los tilomas.
De esta manera se consigue eliminar todo inicio
de lesin de la piel que pueda derivar en una herida
o lesin.
c) De las onicopatas
Onicocriptosis: el objetivo es eliminar la esp-
cula de la ua clavada en la carne, pero sin lesionar
el lecho ungueal y dejando todo el borde de la ua
afectado con un corte lineal para evitar posibles
recidivas.
Es importante establecer la etiologa de la onico-
criptosis ya que, una vez recuperada la ua de la
inflamacin o de la infeccin asociada, pueda proce-
derse a una reeducacin ungueal.
Si sta no es posible por la forma de la ua o
por el gran mameln del que va acompaada, debe
procederse a la exresis quirrgica del borde impli-
cado mediante anestesia local y consiguiendo, de
esta forma, una ua aplanada en la mayora de los
casos y sin riesgo de recidivas.
Antes de iniciar estas maniobras, es bsico
conocer el grado de perfusin arterial del pie, ya
que la existencia de isquemia evolucionada implica
muy a menudo que existan complicaciones evolu-
tivas graves en el postoperatorio de estas tcnicas.
Las opciones tcnicas de reeducacin ungueal,
una vez recuperada la ua, son:
- Fresado con desfila de gasa o algodn.
- Ua artificial con resina.
- Ortonixia de acero inoxidable.
- Lengetas plsticas correctoras.
Onicogrifosis: en este caso el tratamiento consiste
en la reduccin mecnica del grosor de la ua,
mediante fresado, conformando una forma cuadrada
y sin prominencias, y que debe repetirse de forma
peridica en funcin del crecimiento de la misma.
d) De los procesos ulcerosos
El tratamiento variar segn se trate de una
lcera neuroptica o vascular. Por tanto, es bsico
establecer previamente su diagnstico. Valorar la
forma de inicio, el tiempo de evolucin y la causa
que la provoc traumatismo, punto de presin.
Anotaremos si el enfermo sigue un correcto
control metablico y vascular, y si se han realizado
tratamientos previos, sistmicos o tpicos, de la
lesin.
El siguiente paso ser establecer las intercon-
sultas pertinentes con las especialidades de neuro-
loga, angiologa y ciruga vascular y endocrino-
loga para establecer de forma conjunta una pauta
de tratamiento a todos los niveles.
Es conveniente desde el inicio del proceso ulce-
roso comprobar mediante radiologa simple o TAC
el alcance exacto de la lesin, en funcin de que el
estadio clnico se establece por la informacin
macroscpica inmediata (Figura 11).
lcera neuroptica
Medidas generales:
- Control metablico.
- Control del posible proceso infeccioso (anti-
biticos).
TRATADO DE PIE DIABTICO
116
Figura 10. Deslaminacin de la hiperqueratosis.
- Control radiolgico.
Medidas locales:
- Adecuada aseptizacin de la zona.
- Eliminacin de las hiperqueratosis, dejando al
aire la lesin.
- Desbridamiento mecnico de la lcera, resecando
esfacelos, tejidos desvitalizados y necrticos.
- Toma de muestras para cultivo.
- Lavado exhaustivo con suero fisiolgico o anti-
spticos astringentes.
- Aplicar la terapia farmacolgica elegida para
favorecer la regeneracin del tejido de granu-
lacin. (Vase el Captulo VII).
Es esencial la descarga o proteccin de los puntos
de presin alrededor de la lesin para conseguir un
buen resultado del tratamiento.
Este tipo de lceras son por lo general de evolu-
tividad larga. Por tanto, y de forma asociada a estas
medidas teraputicas, debemos aplicar descargas
provisionales que permitan la deambulacin y la
vida normalizada del enfermo, sin que ello afecte
a la zona lesionada del pie, evitando la presin loca-
lizada en la misma y distribuyndola en las zonas
circundantes, utilizando para ello fieltros adhesivos
de diferente grosor.
Deben extremarse ciertas precauciones, como
evitar que los fieltros formen pliegues o arrugas.
stos deben ser amplios y proteger toda la zona
circundante de la lesin y que la descarga nunca
sea cerrada ya que produce edema de ventana.
Podemos, en algunos casos, realizar soportes
plantares provisionales de descarga.
lcera neuroisqumica
Debe realizarse evaluacin por el angilogo y
el cirujano vascular (vanse los Captulos VI, VII
y VIII).
Evaluacin y control
Por ltimo, debe cumplimentarse el protocolo
de las visitas de control, segn el tipo de lcera,
rellenando la hoja de curso clnico en cada uno de
ellos.
Mediante esta sistemtica, se consigue mantener
el seguimiento del proceso ulceroso y evaluar dimen-
siones del mismo como el aspecto, la aparicin de
reaccin local o signos de infeccin, y los cambios
en el tratamiento farmacolgico u ortopodolgico.
Todo ello implicar el tener una informacin gil y
clara, que facilite un seguimiento del proceso y la
evaluacin del tratamiento.
8.- EDUCACIN SANITARIA
La educacin sanitaria responde a un proceso
de adquisicin de conocimientos, y a la modifica-
cin de actitudes y hbitos, tendente a mantener y
mejorar el estado de salud. Dirigimos nuestra educa-
cin a enfermos que requieran medidas de auto-
cuidado y participacin activa en el manejo de la
enfermedad.
Utilizamos mtodos bidireccionales, que
permiten un intercambio activo entre el enfermo y
el educador.
Informamos sobre la importancia del cuidado
de los pies y ofrecemos un adiestramiento suficiente
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
117
Figura 11. stetis de la epfisis distal del III metatarsiano
en una lcera neuroptica.
para que sea el propio enfermo quien tome la respon-
sabilidad de hacerlo.
Una vez diagnosticado el nivel de riesgo
mediante las exploraciones protocolizadas proce-
deremos a las pautas de educacin sanitaria, que
deben realizarse en todos los enfermos diabticos
en general pie de riesgo, y de forma especial
en aquellos que presenten ya alteraciones estructu-
rales en su pie.
En una primera visita interrogamos al enfermo
sobre cules son sus actitudes diarias en cuanto al
cuidado de los pies. A partir de estas referencias y
de nuestra propia observacin, aconsejamos de forma
prctica la realizacin de una serie de actividades
que mejorarn la salud de sus pies. Conseguir su
motivacin en este proceso es esencial. Esta visita
inicial debe completarse con la entrega de infor-
macin escrita, que debe ser sencilla e inteligible.
En una segunda visita evaluamos el estado de
los pies del paciente, de manera que podamos
comprobar si ha seguido las pautas indicadas y
volviendo a recalcar los consejos. No deben obviarse
en la terminologa utilizada trminos como lcera
o amputacin, aunque puedan suscitar cierto temor.
En visitas sucesivas, insistiremos en aquellas pautas
que el enfermo no ha realizado (Anexo 1 y 2).
TRATADO DE PIE DIABTICO
118
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
119
ANEXO 1
PROTOCOLO PACIENTE DIABTICO Fecha
Nombre: Apellidos: Edad
Sexo V H Fecha deteccin de la enfermedad Tipo: I II
*Factores de riesgo
Edad>de 40 aos S NO
Diabetes >de 10 aos de duracin S NO
Compliacaciones asociadas:
Oculares: S NO
Renales: S NO
Cardiovasculares: S NO
H.Y.A. S NO
S/NPerifrico S NO
S/NAutnomo S NO
Tabaquismo S NO
Alcoholismo S NO
Bajo Nivel Socio-Econmico S NO
*Exploracin fsica: Izquierdo Derecho
Trastornos Trfico-Cutneos
Atrofia Celulkar Subcutnea
Piel Lustrosa Seca Escamosa
Fisuras Taln / Prominencias
Hiperqueratosis:
Localizacin
Lesiones Micticas
Localizacin:
Engrosamiento Ungueal:
Localizacins:
Trastornos de la Pilificacin:
Trastornos de ls Sudoracin:
Trastornos Estructurales:
Deformidades del Pie
Deformidades de los Dedos
TRATADO DE PIE DIABTICO
120
EVALUACIN CLNICA DE LA LCERA Fecha
Nombre: Apellidos: Edad
Sexo V H Fecha deteccin de la enfermedad Tipo: I II
Prevencin Fecha
Localizacin:
Tratamiento......................................................
................................................................................... Evolucin
................................................................................... Alta:
Lesin incipiente:
Localizacin:
Tipo:
Tratamiento......................................................
................................................................................... Evolucin
................................................................................... Alta:
Lesin instaurada: Fecha
lcera Neuroptica: lcera Vascular:
Tiempor de Duracin:
Forma de inicio:
Causas:
Control metablico: S NO
Control vascular: S NO
Medicacin antibitica (S) S NO
Medicacin antibitica (T) S NO
Fecha de inicio:
Pauta: ...............................................................................................................................................................
...........................................................................................................................................................
...........................................................................................................................................................
..........................................................................................................................................................................
...........................................................................................................................................................
M. ENDOCRINO Nombre:
Direccin: Tel.:
C. VASCULAR Nombre:
Direccin: Tel.:
Observaciones
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
121
*Exploracin neurolgica
* Reflejo Rotuliano: Normal I D Dismiuido: I D Ausente: I D
* Reflejo Aquileo: Normal I D Dismiuido: I D Ausente: I D
* Sensibilidad Tctil: Normal I D Dismiuido: I D Ausente: I D
* Sensibilidad Trmica: Normal I D Dismiuido: I D Ausente: I D
* Sensibilidad Dolorosa: Normal I D Dismiuido: I D Ausente: I D
* Sensibilidad Vibratoria: Izquierda Derecha
Graduacin: Rtula Rtula
Malolo Int: Malolo Int:
Cabeza 1er Met. Cabeza 1er Met.
* Signo de Romberg: Normal: Alterado:
* Exploracin vascular Izquierdo Derecho
Coloracin Pierna/pie
Frialdad Cutnea/Plantar
Pulsos - Tibial posterior
Pedio
Tiempo de Replecin Venosa (en seg)
Oscilometra (Valores)
ndice Presin Malolo/Brazo
Muslo / Brazo
Izquierdo Derecho
Doppler Grfico Perf Simet. Perf Asim. Perf Simet. Perf Asim.
Curva Velocidad de Flujo Femoral:
Curva Velocidad de Flujo Popltea:
Curva Velocidad de Flujo Tibial P:
Curva Velocidad de Flujo Pedia:
* Pruebas coimplementarias
Pedigrafas:
Radiografas:
* Observaciones
...............................................................................................................................................
...........................................................................................................................................................
NIVEL DE RIESGO I II III
TRATADO DE PIE DIABTICO
122
* Localizacin de la lcera
Observaciones:..................................................
...........................................................................
...........................................................................
...........................................................................
...........................................................................
..........................................................................
..........................................................................
Izquierdo Derecho
* Zona Superficial Lesin (Caractersticas de la Piel)
Hiperqueratsica Necrsica Apergamida Macerada
Dimetro en cm.
Profundidad: Superficial Media Profunda
* Control Radiolgico: SI NO
Resultado:
Estadio de la lcera: I II III IV V
* Cultivo SI NO
Resultado: ...........................................................................................................
* Tratamiento: Inicio ................................................
F. Tpico: ............................................................. Pauta: ...............................................
........................................................................................ ................................................................
........................................................................................ ................................................................
........................................................................................ ................................................................
F. Sistmico: ............................................................. Pauta: ...............................................
........................................................................................ ................................................................
........................................................................................ ................................................................
........................................................................................ ................................................................
Tratamiento Ortopodolgico: ..............................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
...........................................................................................................................................................
Observaciones: ......................................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
...........................................................................................................................................................
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
123
VISITAS CONTROL PROCESO ULCERATIVO Fecha
Nombre: Apellidos Edad
Sexo V H Fecha deteccin de la enfermedad Tipo: I II
CURA NMERO:
Evolucin Zona Circundante: Igual: Mejora: Empeora:
Dimensiones lcera: Igual: Disminuye: Aumenta:
Aspecto lcera: Igual: Mejora: Empeora:
Aparicin Signos Infeccin: S NO Cundo?
Aparicin signos Reaccin Local: S NO Cundo?
* Pruebas Complementarias:
Radiologa: S NO
Resultados:............................................................................................................
Cultivo: S NO
Resultados:............................................................................................................
* Tratamiento:
F. Tpico: ............................................................. Pauta: ...............................................
........................................................................................ ................................................................
........................................................................................ ................................................................
........................................................................................ ................................................................
F. Sistmico: ............................................................. Pauta: ...............................................
........................................................................................ ................................................................
........................................................................................ ................................................................
........................................................................................ ................................................................
Tratamiento Ortopodolgico: ..............................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
...........................................................................................................................................................
Observaciones: ......................................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
..........................................................................................................................................................
...........................................................................................................................................................
Prximo Control: ........................................................ ALTA:....................................................
CMO ELEGIR UN BUEN CALZADO
Los zapatos que se venden en los comercios suelen ser adecuados, pero debe observar las siguientes
precauciones:
Probrselos a ltima hora del da (cuando los pies estn ms hinchados).
Calcetines bien adaptados a sus pies y al modelo de zapato que desee comprar (gruesos para calzado
deportivo, finos para calzado de vestir).
Un buen zapato
Es blando, ligero y de cuero la suela debe ser antideslizante y no demasiado gruesa (debe sentir el
suelo). Slo la suela puede no ser de cuero.
El tacn debe tener entre 20-25 mm de alto para los hombres y de 30-50 mm para las mujeres (ms
altos o ms bajos pueden desestabilizar al andar).
La puntera no debe ser estrecha y tener capacidad suficiente para que los dedos puedan extenderse
sin provocar rozaduras.
Al pisar, el tacn tiene que apoyarse perfectamente.
Al presionar el contrafuerte, el zapato no debe perder su forma. Al doblar la suela, no debe arrugarse.
Debe encontrarse cmodo en sus zapatos desde un principio.
Compruebe todos los das el interior de sus zapatos con la mano, inspeccione su interior para detectar
cuerpos extraos, costuras, rebordes.
Lustre los zapatos regularmente para la buena conservacin del cuero.
Deber tener por lo menos dos pares de zapatos para poder dejar airear un par cada da.
Repare las partes desgastadas del zapato.
No ponga tapas metlicas, le desequilibran al andar.
Todas las deformaciones o usos indebidos de los zapatos pueden ser consecuencia de un problema al
andar.
En la playautilice zapatillas amplias, ligeras y cerradas.
Nunca camine descalzo.
Lave y seque frecuentemente sus pies con agua dulce.
El agua salada y la arena son agresivos para sus pies.
En el trabajo utilice zapatos acordes con su profesin.
TRATADO DE PIE DIABTICO
124
ANEXO 2
CMO COMPROBAR EL ESTADO DE SUS PIES
Debe estar sentado cmodamente.
Buena luz (natural o elctrica).
Utilizar un espejo para la inspeccin de la planta y el taln.
Si tiene mala visin o no puede agacharse solicite a alguien que le examine sus pies.
Qu puede usted encontrar?
Lesiones entre los dedos debidas a hongos producidas por maceracin, ampollas, heridas...
Durezas. Estos excesos de piel dura comprimen la piel y la hacen ms vulnerable, facilitando el desa-
rrollo de grmenes.
Callosidades en los dedos, producidas por rozamiento del calzado o entre los dedos por calzado
estrecho.
Grietas. Aparecen con ms frecuencia en el taln ya que es una zona de presin constante y donde
se acumula piel seca. Son zonas favorecedoras de infeccin.
EN TODOS ESTOS CASOS NUNCA UTILICE:
Objetos cortantes, hojas de afeitar, tijeras, limas...
Pomadas o parches callicidas, son extremadamente abrasivos.
TENGA CUIDADO CON LAS CALLOSIDADES, SIEMPRE TIENEN UNA CAUSA.
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
125
LA IMPORTANCIA DEL CUIDADO DE LAS UAS
Las uas demasiado largas, demasiado cortas o mal cortadas pueden daarse y ser causa de infec-
ciones.
Crtese las uas utilizando tijeras romas.
Djese rectos los bordes de las uas, limando las puntas.
No utilice nunca tijeras de punta, alicates de manicura, hojas de afeitar, cuchillas, limas metlicas.
Si no puede ver, pida a alguien que le ayude.
Si sus uas son quebradizas o gruesas, si sus bordes estn agrietados o inflamados, consulte a su
podlogo.
ES USTED DIABTICO?
CUIDE SUS PIES
Mantener los pies sanos es una necesidad en la vida diaria. Preste atencin:
Los riesgos de lesiones son frecuentes y todas las heridas por pequeas que sean pueden acarrearle
graves consecuencias.
Estos riesgos son mayores si:
Es diabtico desde hace tiempo.
Es diabtico de edad avanzada.
Tiene problemas de circulacin sangunea.
Tiene dolores y se recalientan los pies.
Para adoptar simples medidas preventivas no debe esperar a que estos problemas aparezcan, ya que se
manifiestan lenta y encubiertamente. La eficacia de estas medidas ha sido ampliamente demostrada.
HIGIENE DE LOS PIES
Debe hacerla diariamente y en ptimas condiciones.
Utilice agua templada (36-37 C). Compruebe la temperatura con un termmetro de bao.
El agua demasiado caliente puede quemar sus pies y producirle lceras que cuestan de curar.
Utilice una manopla de bao y jabn neutro.
Evite el uso de cepillos o manoplas de crin u otros productos irritantes o speros.
TRATADO DE PIE DIABTICO
126
Debe lavarse todo el pie. No se olvide de las zonas entre los dedos.
No bae sus pies durante ms de cinco minutos.
Los baos prolongados de pies (de ms de cinco minutos) reblandecen la piel sana, facilitando la mace-
racin entre los dedos y las zonas crneas.
Aclrese los pies comprobando la temperatura previamente.
Squese bien los pies, especialmente entre los dedos (utilice una toalla o un secador de pelo a baja
temperatura).
Tenga cuidado con los pies hmedos, son causa de maceracin e infecciones.
Aplicar crema hidratante despus del bao.
Consejos prcticos para el cuidado de los pies afectados de micosis
Lavado de los pies una o dos veces al da con un jabn antisptico de pH cido.
Secado de los pies con una toalla, sin frotar y poniendo especial atencin entre los dedos. Deben quedar
bien secos.
No utilizar la misma toalla para los pies y para el cuerpo ni intercambiarla con otros familiares.
Cambiar diariamente o incluso dos veces al da los calcetines. Utilizar fibras naturales (algodn, hilo...).
Utilizar siempre zapatos ligeros (no oclusivos), preferentemente de piel y con suela de cuero ya que es
el que mejor permite la transpiracin del pie.
Alternar lo mximo posible el calzado.
Nunca andar descalzo, en especial en lugares pblicos (piscinas, duchas...). utilizar zapatillas de goma
y, posteriormente ,realizar un lavado y secado cuidadosos del pie.
Evitar la excesiva sudoracin de los pies, deben estar siempre secos.
Despus de realizar cualquier ejercicio fsico hay que volver a lavar y secar bien los pies.
Es aconsejable airear los pies lo mximo posible y hacer baos de sol.
No se debe interrumpir el tratamiento, aunque parezca que no exista lesin. Incluso una vez eliminada
la misma antes de interrumpir el tratamiento debe acudir al lugar donde fue diagnosticado y tratado,
para asegurarse bien de que ya no existe.
Es una enfermedad leve pero muy contagiosa y rebelde al tratamiento.
ACTUACIN PODOLGICA EN LA PREVENCIN Y TRATAMIENTO DEL PIE DIABTICO. Padrs C., Escudero J R.
127
1.- INTRODUCCIN
Existen dos circunstancias clnicas en las que la
amputacin se constituye como nica opcin tera-
putica en el pie diabtico (PD): en la extensa
necrosis tisular, o cuando las diversas alternativas
teraputicas expuestas en captulos anteriores han
fracasado.
A pesar de los avances en materia de informa-
cin, prevencin y alternativas teraputicas mdico-
quirrgicas, la tasa de amputacin en el enfermo
diabtico sigue presentando una prevalencia elevada,
como se ha significado en el Captulo I.
Entre el 50% y el 65%, en funcin de las diversas
publicaciones, de todas las amputaciones de causa
no traumtica, son realizadas en enfermos diab-
ticos.
Aceptado el contexto de fracaso en que se realiza
una amputacin, tanto por parte del mdico como
del enfermo y de su entorno familiar, sta debe enfo-
carse en una dimensin en la que las opciones de
mejora en su calidad de vida sean las ptimas.
Por este motivo, los objetivos de la misma
deben ser el conseguir un mun bien cicatri-
zado, estable, protetizable adecuadamente en un
corto intervalo de tiempo y que permita al
enfermo retornar con las mximas posibilidades
a una vida normalizada.
2.- ACTITUD INICIAL EN EL PIE DIABTICO
INFECTADO
Como ya se ha descrito (Captulos III y IV) la
infeccin en el P.D. es rpidamente progresiva, en
funcin de las caractersticas fisiopatolgicas
descritas en el denominado "pie de riesgo".
La progresin de la infeccin, a partir de las
lceras necrticas digitales, se produce a travs de
las vainas tendinosas plantares flexor propio del
primer dedo y flexor comn y su evolucin natural
es el absceso plantar, de mal pronstico para la
viabilidad del pie, ya que afecta a sus comparti-
mientos medio y posterior.
Por esta razn, el desbridamiento quirrgico
debe ser inmediato cuando existen signos flog-
ticos en la base de los dedos y en los trayectos tendi-
nosos, al margen de que no dispongamos de datos
hemodinmicos o angiogrficos sobre la perfusin
arterial de la extremidad.
Otro motivo para proceder a esta accin inme-
diata es la compensacin metablica, que no es
posible efectuar de forma correcta en presencia de
un foco infeccioso.
La trombosis arteriolo-venular que provoca y
extiende la infeccin es tambin otra razn para
proceder al mismo, en funcin de evitar evoluciones
que comprometan la viabilidad del pie con posterio-
ridad revascularizado.
Tcnicamente, las incisiones deben ser amplias,
permitiendo establecer el diagnstico quirrgico de
todos los trayectos fistulosos.
La colocacin de drenajes transitorios tipo Penros
o simplemente de gasas garantizan la permeabilidad
de los trayectos expuestos y su drenaje.
AMPUTACIONES EN EL PIE DIABTICO. lvarez J ., Carreo J ., Rodrguez J .
129
CAPTULO X
AMPUTACIONES EN EL PIE
DIABTICO
Alvarez J., Carreo J., Rodrguez J.
1.- Introduccin
2.- Actitud inicial en el pie diabtico
infectado
3.- Principios generales
4.- Amputaciones menores
5.- Amputaciones mayores
6.- Complicaciones
Existen ciertas situaciones en las que la infeccin
no consigue erradicarse mediante el desbridamiento
y la asociacin de antibioticoterapia por va sist-
mica. Ello se objetiva, entre otros signos, por la persis-
tencia de secrecin purulenta en los trayectos fistu-
losos. En estos casos, y si el balance hemodinmico
es aceptable o viables las tcnicas de revasculariza-
cin ya valoradas, est indicada la colocacin de un
sistema de lavado continuo, tipo Tremolier, con perfu-
sin de un antisptico hasta la desaparicin clnica
de los signos de infeccin, que habitualmente tarda
semanas en producirse (Figura 1).
3.- PRINCIPIOS GENERALES EN LAS
AMPUTACIONES
La amputacin, con independencia de su nivel,
es una intervencin de tcnica compleja y en la
que, para minimizar las complicaciones locales y
sistmicas, es fundamental seguir una serie de
principios bsicos generales:
a) La antibioticoterapia debe utilizarse siempre.
Si existe infeccin previa, debe prolongarse
en el postoperatorio hasta confirmar la evolu-
cin clnica correcta del mun. Esta situa-
cin es la ms habitual en el PD, pero en aque-
llos casos en que no existan signos clnicos
de infeccin, debe utilizarse de forma profi-
lctica, iniciando la pauta previamente a la
intervencin y retirndola a las 48 horas. Los
antibiticos utilizados tienen que cubrir los
grmenes gram-positivos, gram-negativos y
anaerobios (vase el Captulo VII).
b) Lahemostasia debe ser muy rigurosa, ya que
la formacin de hematoma implica necrosis
o infeccin.
c) Los bordes cutneos deben aproximarse sin
tensin, y hay que evitar el exceso de mani-
pulacin y los traumatismos de los tejidos
blandos por la utilizacin de pinzas u otros
instrumentos.
d) La seccin sea debe guardar una proporcin
adecuada con la longitud msculo-tendinosa
y cutnea, con la finalidad de que la aproxi-
macin de los tejidos se realice sin tensin y
que exista una buena cobertura sea.
e) Debe realizarse la traccin de los trayectos
nerviosos con la finalidad de que su seccin
reste ms proximal que el resto de los tejidos,
consiguiendo as su retraccin y evitando el
posible desarrollo de neurinomas en la cica-
triz.
f) De igual forma debe procederse con los
tendones y con los cartlagos articulares, ya
que son tejidos sin vascularizacin, que pueden
interferir en la formacin de tejido de granu-
lacin.
g) No dejar esquirlas seas en la herida, ni
rebordes cortantes.
h) Realizar lavados de forma reiterada en la
herida quirrgica con abundante suero fisio-
lgico y/ o antisptico antes de proceder a
su cierre.
4.- AMPUTACIONES MENORES
Son aquellas que se limitan al pie.
a) Amputaciones distales de los dedos
Estn indicadas cuando la lesin necrtica se
circunscribe a las zonas acras de los dedos.
Es necesario extirpar todos los tejidos desvita-
lizados, resecando de forma total o parcial las
falanges hasta que queden bien recubiertas por tejido
blando, y eliminando las carillas articulares que
permanezcan al descubierto. En presencia de infec-
cin, se deja abierta para que cierre por segunda
intencin.
TRATADO DE PIE DIABTICO
130
Figura 1. Si stema de drenaje y l avado conti nuo ti po
Tremolier.
Amputacin transfalngica
La reseccin de tejido es mnima y no precisa
de rehabilitacin, ya que despus de la misma el
pie se mantiene con una buena funcionalidad.
Indicaciones
En las lesiones localizadas en la falange media
y la distal, siempre que en la base del dedo reste
una zona de piel lo suficientemente extensa como
para recubrir la herida. El tipo de lesin suele ser
una gangrena seca bien delimitada, ulceraciones
neurotrficas u osteomielitis.
Contraindicaciones
- Gangrena o infeccin que incluye el tejido
blando que recubre la falange proximal.
- Artritis sptica de la articulacin metatarso-
falngica.
- Celulitis que penetra en el pie.
- Afeccin del espacio interdigital.
- Dolor en reposo de los dedos y antepi.
Tcnica
La incisin puede ser circular, en boca de pez,
o con colgajos plantares, dorsales o laterales, siendo
la ms recomendable esta ltima porque preserva
las arterias interdigitales. Se incide la piel en forma
perpendicular, evitando el bisel y profundizando
hasta llegar al hueso.
La falange se secciona a travs de la difisis,
procurando que el mun seo quede ms proximal
que los tejidos blandos seccionados, con la fina-
lidad de que su recubrimiento se produzca sin
ninguna tensin.
Amputacin digital transmetatarsiana
Este tipo de amputacin tiene la ventaja, sobre
las ms proximales, de que la deformidad del pie
es mnima, mantiene su funcionalidad y que no
precisa rehabilitacin (Figura 2)
Indicaciones
Lesiones necrticas de los tejidos que recubren
la falange proximal con indemnidad del espacio
interdigital, del pliegue cutneo y de la articulacin
metatarso-falngica.
Contraindicaciones
- Artritis sptica de la articulacin metatarso-
falngica.
- Celulitis que penetra en el pie.
- Afeccin del espacio interdigital.
- Lesiones de varios dedos del pie.
En este ltimo caso, es recomendable realizar
de primera intencin una amputacin transmeta-
tarsina, ya que la amputacin de dos o ms dedos
suele conllevar la sutura a tensin, y el pie queda
con una alteracin importante en la transmisin
normal de la carga, lo que ocasionar, en un futuro,
nuevas lesiones por roce o el desarrollo de un mal
perforante plantar.
Tcnica
Supone la exresis del dedo, de la articulacin
metatarso-falngica y de la parte distal del meta-
tarsiano. Sin embargo, existen variaciones depen-
diendo del dedo que se ampute:
AMPUTACIONES EN EL PIE DIABTICO. lvarez J ., Carreo J ., Rodrguez J .
131
Figura 2. Amputacin digital transfalngica.
Amputacin del segundo, tercero y cuarto dedos
La incisin se inicia en la base del dedo por sus
caras interna y externa, dejando algunos milme-
tros de piel en la falange proximal para facilitar el
cierre de la herida sin tensin. Se prolonga en su
cara dorsal hasta converger sobre el eje metatar-
siano a unos cuatro centmetros de la base del dedo.
En la cara plantar se realiza la misma incisin.
Los tejidos blandos son extirpados con bistur. Se
abre la cpsula de la articulacin metatarso-faln-
gica y se desarticula el dedo, para posteriormente
resecar la cabeza del metatarsiano.
Precauciones especficas
- No lesionar las arterias digitales que van acom-
paando al metatarsiano.
- No entrar en los espacios articulares de los
dedos contiguos.
Amputacin del primero y quinto dedos
La incisin cutnea se inicia sobre su cara lateral en
la base del metatarsiano, en forma de raqueta que incluye
todo el dedo y transcurriendo por el espacio interdigital.
Se deja el borde inferior algo ms extenso que el supe-
rior para que recubra la herida quirrgica, ya que el
tejido subcutneo plantar, al estar formado por tejido
graso y tabiques fibrosos ms resistentes a la infeccin
y a la necrosis, proporciona una mejor proteccin.
Precauciones especficas
- Deben extirparse las formaciones sesamoideas
porque pueden retardar la progresin de la
granulacin.
- El hueso debe seccionarse oblicuamente, con
el bisel hacia la zona amputada, para evitar
zonas protruyentes.
Cuando existe una ulceracin sobre la articula-
cin metarso-falngica del quinto dedo, debe reali-
zarse una incisin en la piel en forma de ojal, sobre
la cara lateral externa de la articulacin, incluyendo
los tejidos lesionados, y proceder a la apertura de
la cpsula articular y a la reseccin de la cabeza del
metatarsiano y de la base de la falange proximal,
con la finalidad de suturar la piel sin tensin.
La ventaja que aporta esta tcnica sobre la clsica
de amputacin total del dedo es que el traumatismo
tisular es mnimo, aspecto importante en este tipo
de enfermos, que tienen una vascularizacin distal
muy deficiente. Puede seguirse el mismo procedi-
miento en el caso de la ulceracin de un hallux
valgus.
Amputaciones atpicas
Son aquellas circunscritas al pie y tcnica-
mente menos estandarizadas. Estn indicadas
cuando existe una infeccin o una gangrena no
estabilizada, en funcin de salvaguardar el apoyo
plantar del pie y, sobre todo, el del primer dedo,
que tiene un papel muy importante en la din-
mica del mismo.
Suponen la extirpacin de toda la piel, tejidos
necrticos y estructuras seas afectadas. El lmite
de la seccin sea debe situarse en la parte
proximal de los metatarsianos, ya que una ampu-
tacin ms posterior no consigue un pie funcional
y en esta situacin, la mejor opcin es una ampu-
tacin reglada a un nivel ms proximal.
Generalmente, se deja abierta para que la cica-
trizacin se haga por segunda intencin.
En los casos del mal perforante plantar, donde
suelen estar involucradas las cabezas de los meta-
tarsianos segundo, tercero y cuarto, es factible la
reseccin de la estructura sea afectada mediante un
traumatismo mnimo, realizando una incisin longi-
tudinal en la cara dorsal que comience en la base del
dedo y se prolongue unos cinco centmetros proxi-
malmente sobre su eje. Una vez extirpado el hueso,
los bordes de la piel se aproximan sin tensin.
b) Amputacin transmetatarsiana
Se basa en la reseccin de la totalidad de las
falanges y de la epfisis distal de los metarsianos.
Se consigue una aceptable funcionalidad del pie y
no precisa de rehabilitacin compleja (Figura 3).
Indicaciones
- Lesin que incluya varios dedos y sus espa-
cios interdigitales.
TRATADO DE PIE DIABTICO
132
- En los procesos que afectan al dorso del pie,
en su tercio anterior, sin sobrepasar el surco
metatarso-falngico en la planta del mismo.
Contraindicacines
- Infeccin profunda del antepi.
- Lesiones que afecten a la planta del pie.
Tcnica
Descrita por primera vez por McKittrick en 1949,
se basa en la seccin de los radios de los metatar-
sianos en su tercio medio, que posteriormente se
recubren con un colgajo plantar.
Se realiza una incisin dorsal, que cruza trans-
versalmente el pie en la zona media de los metatar-
sianos, y concluye al alcanzar el borde inferior de
las difisis primera y quinta. Acontinuacin, la inci-
sin sigue un ngulo recto que se prolonga longitu-
dinalmente siguiendo el borde inferior de los meta-
tarsianos laterales hasta llegar a un centmetro del
surco de piel metatarso-falngico, donde se vuelve
a cambiar de sentido, continuando de forma para-
lela a este surco, hasta que se unen las dos incisiones.
Los metatarsianos se seccionan paralelamente a
la articulacin tarso-metatarsiana entre uno y dos
centmetros ms proximalmente que la incisin prac-
ticada en la piel.
La parte plantar del colgajo se despega de la
superficie inferior de los metatarsianos mediante
bistur. Los tendones flexores y extensores deben
seccionarse de forma lo ms proximalmente posible,
mediante una maniobra de traccin previa a su
seccin, y frecuentemente es necesario adelgazar
el colgajo mediante la extirpacin de alguna capa
de planos musculares para poder rotarlo dorsalmente
y suturarlo sin tensin.
Deben evitarse los hematomas mediante una
hemostasia cuidadosa, ya que son motivo de infec-
cin e impiden el acoplamiento del colgajo.
Se han descrito otras amputaciones, en zonas
ms posteriores del pie, como son las de Lisfranc
y Chopart.
La primera consiste en la desarticulacin tarso-
metatarsiana, y en la segunda la seccin se realiza
a nivel mediotarsiano.
Son amputaciones con un importante grado de ines-
tabilidad, que se traduce por equinismo o equino-varo,
y por estas razones, habitualmente no se practican.
5.- AMPUTACIONES MAYORES
Amputacin de Syme
Descrita por este autor en 1842, se realiza a nivel
de la articulacin del tobillo. Se consigue un buen
mun de apoyo, restando espacio suficiente entre
el extremo del mun y el suelo, para la adaptacin
de la prtesis que supla sus funciones.
Indicaciones
- Fracaso de la amputacin transmetatarsiana.
- Gangrenas o lceras bien delimitadas del
antepi, tanto dorsales como plantares, que
imposibiliten la realizacin de una amputacin
transmetatarsiana.
Contraindicaciones
- Lesiones prximas al tobillo y que no permitan
el espacio suficiente para realizarla.
- Isquemia, ulceraciones o infecciones del taln.
- La presencia de un pie neuroptico con
ausencia de sensibilidad en el taln es una
contraindicacin relativa.
AMPUTACIONES EN EL PIE DIABTICO. lvarez J ., Carreo J ., Rodrguez J .
133
Figura 3. Amputacin trasmetatarsiana.
Tcnica
La incisin cutnea se inicia en el borde infe-
rior del malolo externo y discurre transversalmente
por la cara anterior de la articulacin del tobillo
hasta el borde inferior del malolo interno. En ste
se realiza un giro de noventa grados hacia la planta
del pie, y se asciende finalmente al punto de partida
en el malolo externo.
Se profundiza hasta alcanzar las estructuras
seas, ligando la arteria tibial anterior si es preciso
y seccionando los tendones anteriores.
A continuacin, se procede a la apertura de la
cpsula de la articulacin del tobillo y se seccionan
los ligamentos laterales, forzando el pie en una
flexin plantar para facilitar la divisin de la cpsula
posterior y poder acceder a la desinsercin del
tendn aquleo del hueso calcneo.
Se completa la diseccin de este ltimo y se
separa del pie. El posterior despegamiento de las
partes blandas de los malolos y la retraccin
proximal permiten seccionar la tibia y el peron, a
un centmetro por encima de la superficie articular.
El colgajo de taln se rota anteriormente y despus
se sutura a la piel de la zona dorsal (Figura 4).
Precauciones especficas
- No lesionar la arteria tibial posterior.
- No perforar la piel al seccionar el tendn de
Aquiles.
Amputacin de Pirogoff
Tcnicamente es similar a de Syme, difiriendo
nicamente en la conservacin de una porcin del
hueso calcneo como zona de apoyo.
Se extirpa la parte anterior del mismo, dejando
la posterior con la insercin del tendn de Aquiles
para, a continuacin, rotar su tuberosidad con el fin
de afrontarlo con la superficie seccionada de la tibia
y del peron.
Tiene el inconveniente de que el mun pierde
poca altura con respecto al suelo, lo que impide el
acoplamiento posterior de una prtesis a nivel de
la articulacin del tobillo, y por este motivo es nece-
sario colocar un alza correctora en la otra extre-
midad.
Amputacin infracondlea
Tiene la ventaja, sobre la supracondlea, de
preservar la articulacin de la rodilla, lo que faci-
lita la prtesis de aquellos enfermos en los que, por
sus condiciones fsicas, no sera posible realizarla
en el caso de amputaciones ms proximales.
El tipo de mun resultante no es de carga. El
peso no lo soporta el mun sino el extremo
proximal de la tibia, siendo importante conservar
el peron porque proporciona una estructura pira-
midal al mun que le procura una buena estabi-
lidad.
Indicaciones
- Fracaso de la amputacin transmetatarsiana.
- Gangrena de pie que invade la regin meta-
tarsiana e impide realizar una amputacin a
este nivel.
Contraindicaciones
- Gangrena extensa de la pierna.
- Articulacin de la rodilla en flexin irreduc-
tible de ms de veinte grados.
- Enfermos a que, por sus condiciones generales,
no va a ser fcil colocar una prtesis.
TRATADO DE PIE DIABTICO
134
Figura 4. Amputacin de Syme.
Existen muchas variantes tcnicas de la ampu-
tacin infracondlea, y en este captulo se describen
las dos ms utilizadas, que se diferencian entre s
por la construccin de los colgajos miocutneos.
Tcnica del colgajo posterior
Se realiza una incisin transversa en la totalidad
de la parte anterior de la pierna y a unos diez cent-
metros de la tuberosidad tibial, prolongando sus
extremos por la lnea media lateral interna y la
externa en una extensin semejante, para luego
unirse transversalmente en la cara posterior de la
misma.
A continuacin, se procede a la seccin de todos
los msculos del compartimiento tibial anterior, a
la diseccin y ligadura del paquete vsculo-nervioso,
y a la retraccin proximal de la piel, los msculos
y el periostio con la finalidad de seccionar la tibia
unos centmetros ms proximal a la incisin de la
piel.
Aunque la tibia se secciona transversalmente,
es necesario confeccionar un bisel corto en la cresta
con la finalidad de evitar una zona de decbito. El
peron se secciona a un nivel ms proximal con
respecto a la tibia.
Se separan los tejidos de la cara posterior de los
huesos de la pierna con bistur hasta llegar a la zona
distal del colgajo. Se identifican, seccionan y ligan
los paquetes vsculo-nerviosos tibial posterior y
peroneo.
Finalmente, se procede al moldeado del colgajo
para que encaje adecuadamente sin demasiada
tensin, siendo necesario con cierta frecuencia
biselar y recortar la masa muscular.
En el post-operatorio inmediato es importante
colocar una frula posterior con la intencin de
mantener la extremidad en posicin horizontal y
evitar de este modo la flexin refleja inducida por
el dolor y que puede suponer la retraccin de la
musculatura y la flexin irreductible de la articula-
cin de la rodilla.
Tcnica de los colgajos laterales
La incisin cutnea se inicia sobre la cresta tibial
a unos seis centmetros de la tuberosidad y se
contina describiendo un semicrculo lateral interno
y otro externo que se unen y finalizan en la lnea
media de la cara posterior.
Los tejidos blandos se seccionan perpendi-
cularmente, siguiendo el mismo trazado que la
lnea cutnea. La seccin de la tibia y el peron
debe ser lo suficientemente alta como para que
queden bien recubiertos por la unin de los
colgajos laterales.
Precauciones especficas:
- La tibia no debe sobrepasar la longitud de los
colgajos musculares laterales ya que implicara
una sutura a tensin del mun con riesgo de
fracaso en la cicatrizacin.
- Tampoco debe quedar excesivamente corta,
ya que ello dificulta la colocacin de la
prtesis.
Debe colocarse una frula posterior para evitar
la contractura en flexin de la articulacin.
- Cortar en bisel la cresta tibial, para evitar la
exteriorizacin del hueso por la presin de esta
prominencia contra la prtesis.
Desarticulacin de la rodilla
Su tcnica es semejante a la seguida en la ampu-
tacin infracondlea, y supone la ventaja de no
precisar de la seccin sea.
Desde el punto de vista funcional, y con
respecto a la supracondlea, su mun de susten-
tacin terminal presenta un brazo de palanca ms
largo y controlado por msculos potentes, y por
tanto una mejor posibilidad de rehabilitacin
funcional.
Indicaciones
- Cuando la extensin de las lesiones impide la
realizacin de una amputacin por debajo de
la rodilla, o bien cuando sta fracasa.
Contraindicaciones
- Gangrenas, ulceraciones o infecciones de los
tejidos adyacentes a la rodilla.
AMPUTACIONES EN EL PIE DIABTICO. lvarez J ., Carreo J ., Rodrguez J .
135
Tcnica
Tomando como referencia la lnea articular,
se realiza una incisin en "de boca de pez"
conformada por dos colgajos, uno anterior, de
unos diez centmetros, y otro posterior, de dos a
tres centmetros.
Se procede a continuacin a la diseccin de
la aponeurosis profunda junto con la piel hasta
exponer la cpsula articular, y se secciona el
tendn rotuliano de su insercin en el tubrculo
tibial. La cpsula articular y la membrana sino-
vial se cortan transversalmente. Se flexiona la
rodilla noventa grados, se dividen los ligamentos
cruzados y se secciona la cpsula posterior, lo
que nos permite acceder al hueco poplteo, donde
se identifica el nervio tibial y los vasos, que son
divididos y ligados.
Por ltimo, se seccionan el resto de los tejidos
blandos y se completa la amputacin. No es nece-
sario resecar los cartlagos articulares de la rtula
ni de los cndilos.
El tendn rotuliano se sutura con los ligamentos
cruzados en la escotadura intercondlea. Finalmente,
se procede al cierre de la aponeurosis profunda y
los tejidos subcutneos.
Se han descrito otras tcnicas de amputacin por
desarticulacin de la rodilla y que consisten en
ligeras modificaciones de la anterior.
Mazet recomienda la reseccin de las superfi-
cies sobresalientes medial, lateral y posterior de los
cndilos femorales con el objetivo de crear un
mun al que se pueda ajustar una prtesis ms
esttica y con mejor tolerancia.
Existen tambin variaciones tcnicas en la cons-
truccin de los colgajos. Kjoble propone realizarlos
laterales en lugar de antero-posteriores, para poder
cubrir el cndilo interno, que tiene mayor volumen
que el externo.
Otra variante, que no constituye propiamente
una desarticulacin, es la de Gritti-Stoke, que
consiste en cortar el fmur transversalmente a nivel
supracondleo y luego serrar la cara posterior de la
rtula, fijndola al extremo del fmur seccionado.
Amputacin supracondlea
Generalidades
En este tipo de amputacin se pierde la articu-
lacin de la rodilla y la carga protsica se concentra
en la zona isquitica y no directamente sobre el
mun, como sucede en la desarticulacin de la
rodilla.
Un aspecto fundamental, por las consecuencias
que posteriormente va a suponer sobre la prtesis,
es la correcta longitud del mun, que facilite un
brazo de palanca adecuado para la movilizacin de
la prtesis y del mecanismo de la rodilla protsica,
que debe quedar situada al mismo nivel de la rodilla
de la extremidad contralateral.
Una longitud excesiva significa una asimetra
antiesttica, perceptible cuando el enfermo est
sentado, y un mun excesivamente corto dificul-
tades en la prtesis, ya que funcionalmente es equi-
valente a la desarticulacin de la cadera.
Indicaciones
- Fracaso de cicatrizacin en la amputacin infra-
condlea.
- Contractura de los msculos de la pantorrilla
con flexin en la articulacin de la rodilla.
Contraindicaciones
- Extensin de la gangrena o la infeccin a nivel
del muslo.
Tcnica
Se realiza una incisin circular o bien en
dos colgajos, uno anterior y otro posterior, de
igual tamao, inicindose la incisin en el punto
medio de la cara interna del muslo al nivel
donde va a seccionarse el fmur, descendiendo
hacia fuera, y describiendo una curva amplia
que, cruzando la cara anterior del muslo, siga
una trayectoria ascendente que finalice en el
punto de partida.
El colgajo posterior se prepara de igual forma.
Se profundiza la incisin cutnea a travs del
tejido subcutneo y de la aponeurosis profunda,
y se contina en los tejidos musculares oblicua-
TRATADO DE PIE DIABTICO
136
mente hasta llegar al fmur, lo que facilitar la
aproximacin de los bordes del colgajo sin
tensin.
Se retrae proximalmente el colgajo, hasta el nivel
de la incisin sea.
Se localizan y ligan por separado la arteria y la
vena femorales. El nervio citico se secciona a un
nivel alto a fin de que no produzca neurinomas. Es
importante la ligadura del nervio para evitar la hemo-
rragia ya que en los enfermos isqumicos la arteria
que lo acompaa suele estar muy desarrollada como
mecanismo compensatorio.
Por ltimo, se completa la amputacin
mediante la seccin del resto de los msculos y
del fmur transversalmente en la unin del tercio
medio-inferior.
Amputacin en guillotina
Indicada cuando la infeccin abarca amplias
estructuras del pie con progresin extensa a travs
de las vainas tendinosas de la pierna.
Consiste en una seccin por encima de los mal-
olos y perpendicular al eje de la pierna, de la piel,
tejidos blandos y huesos. Una vez controlada la
infeccin se procede a realizar, en un segundo
tiempo, una amputacin estandarizada.
6.- COMPLICACIONES
La amputacin es una intervencin compleja,
cuyas complicaciones constituyen a menudo el
fracaso de la intervencin y repercusiones sist-
micas graves. Las principales son:
- El hematoma, cuyas consecuencias son el incre-
mento de la presin interna del mun, la
isquemia secundaria y la infeccin.
- La infeccin, que es una complicacin muy
grave y que en la mayor parte de los casos
hace fracasar la amputacin y deteriora grave-
mente la situacin general del enfermo.
Generalmente, se manifiesta en forma de dolor
en el mun y suele ir acompaada por fiebre
y leucocitosis. Cuando estos signos son inequ-
vocos hay que adoptar una actitud decidida en
cuanto a realizar la reintervencin, ya que retar-
darla supone la extensin de los tejidos necro-
sados y la difusin de la infeccin, que en el
caso de que est causada por grmenes anae-
robios, es de una elevada toxicidad sistmica.
- Fracaso en la cicatrizacin como consecuencia
de una inadecuada eleccin del nivel de ampu-
tacin.
Son heridas que, en el curso del postoperatorio,
presentan necrosis marginales en los bordes cut-
neos y escaras. stas, si presentan signos inflama-
torios evidentes, deben resecarse para evitar su
progresin y nicamente puede adoptarse un criterio
expectante si espontneamente se advierte un inicio
de separacin entre el tejido necrtico y el sano.
- Percepcin de la extremidad amputada
sndrome del "miembro fantasma" que
consiste en la sensacin expresada por el paciente
de seguir percibiendo fsicamente no slo la
parte de extremidad amputada, sino adems con
la sintomatologa del dolor isqumico pre-opera-
torio. Se advierte con mayor frecuencia en las
amputaciones supracondleas.
- Contractura en flexin de la articulacin de la
rodilla o cadera por dolor en el mun.
AMPUTACIONES EN EL PIE DIABTICO. lvarez J ., Carreo J ., Rodrguez J .
137
En este Captulo se describen los diversos medios
ortsicos y protsicos que son de utilidad en la profi-
lxis secundaria de los estados iniciales de la ulcera
neurotrfica plantar.
1- PLANTILLAS:
Su objetivo es disminuir la presin vertical y de
cizallamiento sobre las zonas del pie que estn some-
tidas a una excesiva carga o stress.
Las plantillas son ortesis plantares que se colocan
dentro del calzado y que pueden utilizarse para
prevenir las lceras en el pie. En los enfermos diab-
ticos tienen dos funciones bsicas: repartir las cargas
soportadas por el pie, distribuyndolas sobre toda
la planta y almohadillar el apoyo de las zonas donde
ste es inadecuado.
El reparto de las cargas plantares es especial-
mente importante cuando existe pie cavo, en el que
el apoyo se realiza exclusivamente en el taln y en
el antepie.
Estas zonas estn sometidas, lgicamente, a un
aumento de presin de acuerdo con la frmula :
"Presin =Fuerza / Superficie".
Con la utilizacin de plantillas, se rellena la zona
correspondiente a los arcos plantares interno y
externo, consiguiendo un aumento de la superficie
de apoyo y por tanto una disminucin de la presin
parcial soportada por cada centmetro cuadrado de
la piel plantar.
El almohadillado plantar que proporciona la
plantilla tambin tiene una funcin muy importante
en las cabezas de los metatarsianos, por tratarse de
una zona especialmente desprotegida.
Del mismo modo actan sobre el borde externo
del pie, cuando se trata de un pie supinado. En el
Pi Diabtico (PD) es frecuente observar una atrofia
del almohadillado plantar. Esta atrofia se aprecia
mejor en las zonas de la planta del pie, donde los
huesos tienen una posicin ms superficial como
ocurre en las cabezas de los metatarsianos y en la
base y difisis del quinto metatarsiano.
Las plantillas deben estar fabricadas en mate-
rial blando, con el objetivo de intentar sustituir la
almohadilla plantar anatmica que se ha atrofiado.
Antes de prescribir las plantillas y el calzado
adecuado en estos enfermos, es preceptivo realizar
una historia y exploracin clnicas minuciosas que
nos aporten informacin sobre el balance articular
y muscular y que permita identificar aquellos pies
que tienen riesgo en su evolucin de sufrir una lcera
plantar. (Ver Captulo IX)
La falta de movilidad de alguna o varias arti-
culaciones del pi provoca cambios biomecnicos
que dan lugar a alteraciones en el reparto de las
cargas en la planta del pi.
Un ejemplo lo constituyen aquellos enfermos
que tienen una limitacin de la flexin dorsal en la
articulacin metatarso-falngica del primer dedo.
Durante la marcha, y en el momento del despegue
del taln, la carencia en la flexin dorsal de esta
articulacin provoca un aumento de presin en la
zona plantar del dedo.
Igualmente, cuando existe un pi equino, va a
producirse un incremento de presin en el antepi.
Si la rigidez se halla localizada en la articulacin
subastragalina y el pi se encuentra en una posi-
cin de varo o valgo, se producir un aumento de
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
139
CAPTULO XI
ORTESIS, CALZADO Y PRTESIS
Garca I., Zambudio R.
1.- Plantillas
2.- Calzado
3.- Ortesis y calzado en las lceras del
pie diabtico
4.- Amputaciones y prtesis
presin en el borde externo o interno del pi respec-
tivamente.
Ambos ejemplos ilustran sobre la necesidad de
un minucioso balance articular destinado a detectar
alteraciones que a largo plazo pueden dar lugar a
ulceraciones.
As mismo, la debilidad de algunos msculos
del pi provoca un disbalance muscular por predo-
minio de los msculos intactos, con la consecuente
deformidad. Los ejemplos ms frecuentes son la
paresia de los msculos flexores dorsales, que
comporta un predominio de los flexores plantares
y paresia de los peroneos, llevando al pi a una posi-
cin de equino que provoca su supinacin.
Mayor valor presenta la deteccin de las anoma-
las en el apoyo plantar y en la movilidad de las
articulaciones durante la marcha, ya que es en esta
fase cuando fundamentalmente aparecen los cambios
de presin que provocan las lesiones.
El anlisis de la marcha debe realizarse inicial-
mente con el enfermo descalzo y en una posicin
que coincida con la lnea de progresin de la marcha.
En esta fase se valoran desviaciones del apoyo que
tiendan a la pronacin o bien a la supinacin.
A continuacin, el anlisis se realiza con una
perspectiva lateral, que permite detectar marcha en
equino o en talo, y observar si el apoyo del taln y
el despegue del pi a nivel del primer metatarsiano
se realizan correctamente.
Finalmente, ambas observaciones se repiten pero
con el pi calzado.
Las alteraciones que se producen en el pi
durante la marcha pueden deberse a trastornos
localizados en su propia estructura o bien a
anomalas de la extremidad. En este sentido,
una alteracin mecnica a nivel de la articula-
cin de la rodilla o de la cadera pueden reper-
cutir en el pi tanto en situacin de bipedesta-
cin esttica como de marcha.
Para proceder a la valoracin de aquellas
reas o zonas del pi en que existe una presin
plantar incrementada se han propuesto diversas
tcnicas:
a).- Podoscopio:
Exploracin de tecnologa simple, til para observar
las zonas de apoyo de la planta del pi en posicin de
bipedestacin, y que se basa en un sistema de espejos
que reflejan la imagen que produce la planta del pi
sobre un cristal. Durante el mismo, aquellas zonas que
se apoyan sobre el cristal con mayor presin presentan
una coloracin comparativamente ms plida con
respecto a las sometidas a una carga menor, en base
al vaciamiento del lecho capilar.
Su mayor limitacin es que se trata de una explo-
racin cualitativa pero que no aporta datos cuanti-
tativos de los excesos de la carga.
b).- Podograma:
Mediante el mismo se obtiene un registro grfico
de la huella plantar, que permite, y con respecto al
estudio podoscpico, un mejor seguimiento al
disponer de parmetros objetivos.
c).- Anlisis de Presin Plantar:
Existen dos tcnicas para este estudio:
La plataforma dinamomtrica, que consiste en
una superficie de 0,5 metros cuadrados, con recep-
tores de presin que captan aquellas ejercidas por
la planta del pi al contactar con la misma, ya sea
de forma esttica o durante la marcha.
La plantilla dinamomtrica, que consiste en una
plataforma equipada con sensores de presin y se
intercala entre la planta del pi y el zapato. Mediante
un programa informtico especfico, permite
observar en la pantalla de un ordenador el registro
de las presiones plantares de las distintas zonas del
pi, y por tanto, aquellas en las que existe riesgo
de desarrollar una lesin. (Figura 1).
Otra de sus aplicaciones, una vez confeccionada
la plantilla, consiste en verificar que su funcin de
descarga se ha conseguido.
Toma de medidas
Un principio bsico en la confeccin de plantillas
en el PD es que estn fabricadas siempre a la medida.
TRATADO DE PIE DIABTICO
140
Comercialmente existe una gran disponibilidad
de plantillas prefabricadas, que se presentan en
distintos tamaos, y que se indican a los enfermos
en funcin de su nmero de calzado. Estn elabo-
radas con materiales de diversa dureza, desde los
blandos como la silicona a los duros como el acero.
En este contexto, es factible que una plantilla
prefabricada pueda quedar bien adaptada en algunos
determinados tipos de pies de morfologa poco
compleja, pero en el PD no podemos correr el ms
mnimo riesgo de que sea la propia plantilla la que
genere por si misma la aparicin de una lcera. Por
tanto, en el PD, las plantillas siempre deben ser
confeccionadas a la medida.
Existen varias tcnicas para tomar las medidas:
- Molde de escayola: Con el enfermo en
descarga, se coloca una venda de escayola
envolviendo todo el pie hasta el tercio inferior
de la pierna. Mientras endurece, se mantiene
el pie en una posicin neutra, con la articula-
cin del tobillo a noventa grados y prono-supi-
nacin media. Fraguada la escayola se retira
el molde que se rellena de escayola liquida,
obteniendo as el positivo sobre el que va a
trabajar el tcnico ortopdico. Este sistema es
ideal cuando el pie presenta una deformidad
flexible que intentamos controlar con la plan-
tilla.
- Podograma: La plantilla se elabora a partir de
una huella del pie obtenida mediante podo-
grama. Es la menos fiable de todas las tcnicas
que se utilizan para tomar medidas en la fabri-
cacin de plantillas y por tanto no es reco-
mendable en el PD.
- Caja de espuma: Consiste en una caja que
contiene espuma blanda de poliuretano. El
enfermo coloca el pie sobre la espuma y mediante
la descarga de todo el peso provoca la impresin
del mismo. El molde se rellena de escayola liquida
para obtener el positivo con el que trabajar el
tcnico ortopdico para fabricar la plantilla.
Seleccin de materiales. Componentes.
Segn su dureza, las plantillas pueden clasifi-
carse en rgidas, semirrgidas y blandas.
Plantillas rgidas: Se pueden fabricar en
acero, aluminio o plsticos duros como el
polipropileno, polietileno, laminado en resina
o plexidur. Tienen la ventaja de que son muy
resistentes al uso y por tanto de larga dura-
cin, pero esta dureza no las hace recomen-
dables para el PD.
Plantillas semirrgidas: Se fabrican con
corcho. Este se dispone entre dos lminas,
una inferior de cuerolite que sirve de base
para la plantilla y otra superior de material
de piel fina que evita el contacto de la piel
con el corcho, aspecto que comportara el
deterioro rpido del mismo.
Son muy tiles para descargar las zonas corres-
pondientes a las cabezas de los metatarsianos,
mediante un relleno de los arcos interno y
externo del pie y una pelota retrocapital, si bien
su principal inconveniente radica en la falta de
almohadillado de estas zonas.
Plantillas blandas: Se fabrican en plsticos
blandos como pelite o plastozote o bien en
siliconas. Estos materiales, adems de conse-
guir un buen almohadillado de toda la planta
del pie, permiten absorber la fuerza del
impacto que se produce durante la marcha.
Son los ms adecuados para adaptar al PD.
El inconveniente es que pierden su eficacia
a los pocos meses de su utilizacin siendo
necesario renovarlas con frecuencia.
Prescripcin
Para que el tcnico ortopdico pueda fabricar una
plantilla correctamente, la prescripcin debe incluir:
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
141
Figura 1. Plantilla dinamomtrica.
Diagnstico.
Materiales a emplear en su fabricacin. Si el
prescriptor no esta muy familiarizado con los
mismos, debe especificar si debe ser blanda,
semirrgida o dura.
Componentes de las plantillas. Elegir entre
los componentes ms frecuentes utilizados
en las plantillas: almohadillado de taln,
sostn de arco interno, sostn de arco externo,
pelota retrocapital, banda metatarsal, etc.
Objetivo de la plantilla: En la prescripcin
debe estar bien expresado el objetivo de la
plantilla, las zonas que queremos descargar
o almohadillar y si se pretende obtener alguna
correccin funcional.
Chequeo
Una vez confeccionada la plantilla y previa-
mente a ser colocada al paciente, es imprescindible
que sea probada en la consulta, para comprobar si
la misma se ajusta a las caractersticas especificadas
en la prescripcin y si la adaptacin al pie del
enfermo es correcta, para lo cual una vez ste
sentado en la camilla de exploracin y con el tobillo
en un ngulo de noventa grados, se coloca la plan-
tilla en la planta del pie. En esta posicin, debe
comprobarse si los arcos del pie coinciden con la
misma y si la pelota retrocapital, la banda meta-
tarsal, y las cuas estn situadas en posicin
correcta.
2.- CALZADO
Originariamente, el calzado tenia por misin
proteger el pie del contacto con el suelo, el fro, la
humedad y otros factores externos. En la poca
actual, se ha convertido en una prenda de vestir,
como tal est sujeto a los imperativos de la moda,
y esta evolucin ha comportado que actualmente
sea un agente externo potencialmente patgeno,
que provoca a menudo grandes problemas en los
pies.
Los enfermos diabticos no son una excepcin
a este hecho y en ellos el calzado puede actuar agre-
sivamente sobre un "pie de riesgo".
Por otra parte, realizando modificaciones en el
calzado podemos actuar sobre el pie, alterando el
reparto de cargas en su zona plantar. Este hecho, es
de utilidad para prevenir, cuando existen zonas que
estn sometidas a una presin excesiva, la apari-
cin de lceras en el PD,.
Partes del calzado
El calzado se compone de cuatro partes: caa,
pala, suela, y el tacn.
La caa es la porcin del calzado que cubre y
sujeta el retropi. La pala es la parte que protege
el antepie y el mediopi. La suela se encarga de
proteger al pie del suelo y el tacn es la elevacin
que existe en la parte posterior de la suela.
Segn el sistema de ajuste o cierre podemos
distinguir varios modelos de calzado: Blucher,
Ingls, Gran abertura, Manoletina o Sandalia (Figu-
ra 2).
El modelo Blucher, al disponer de una lengeta
y un cordaje amplio, .permite un mayor margen de
ajuste del zapato al pie. En el modelo Ingls la posi-
bilidad de ajuste es muy pequea.
El modelo Gran Abertura, aporta una abertura
amplia hasta el antepie, que facilita la introduccin
del pie y puede as comprobarse el ajuste del mismo
dentro del calzado. Su mayor inconveniente es de
ndole esttica.
En el modelo Manoletina, el ajuste del empeine
puede realizarse bien a travs de una cincha els-
tica que facilita, aunque levemente, la adaptacin,
o bien mediante una cincha no elstica que limita
esta posibilidad.
Por ultimo, en el modelo Sandalia el ajuste se
realiza con una hebilla y un broche, proporcionando
un gran margen de ajuste. Es adecuado para las
pocas de calor pero este cierre proporciona muy
poca sujecin lateral, por lo que no es el modelo
ideal, cuando existe una inestabilidad lateral del pie.
El zapato debe quedar sujeto al pie entre el
contrafuerte del taln y el empeine.
Los zapatos tipo saln, que no cubren el empeine
y solo quedan sujetos por la puntera, pueden generar
TRATADO DE PIE DIABTICO
142
alteraciones en los dedos en forma de callosidades,
helomas o hallux valgus.
Funcin y Objetivos
Reparto de las cargas en la planta del pie:
De igual forma que con las plantillas, con el
calzado se intentar disminuir la presin en
las zonas ms expuestas a la ulceracin, como
son las cabezas de los metatarsianos. Para
ello, si la persona con un pi de riesgo utiliza
solamente calzado sin plantillas, este debe
llevar una suela interior blanda y un pequeo
arco plantar que se acomode al arco interno.
Reduccin de la friccin: La friccin que se
produce entre la planta del pie y el calzado
es un factor importante en la produccin de
lceras plantares. Esta friccin, da lugar a
pequeas ampollas, que debilitan la piel y
favorecen la ulceracin.
Para evitarlo, es importante que el calzado
se ajuste perfectamente al tamao del pie,
evitando pequeos desplazamientos interiores
que son los causantes de este problema.
Acomodacin de las deformidades: En el PD
son muy frecuentes las deformidades. En
ocasiones son inicialmente poco graves, como
los dedos en garra, los dedos en martillo, o el
hallux valgus. En otras, se trata de grandes
deformidades como ocurre en el pie de Charcot
Si se encuentran poco desarrolladas, es
posible que sea suficiente con acudir a un
zapatero que intentar moldear el zapato en
el punto donde se encuentra la deformidad,
pero en deformidades de ms entidad, como
son los dedos en garra o en martillo, ser
necesario utilizar un zapato con una altura
extra a nivel de la caja que impida el roce
del dorso de los dedos con el mismo.
Si se trata de un hallux valgus, ser necesario
un zapato de ancho especial para ubicar todos
los dedos de una forma desahogada. En las
grandes deformidades como el pie de Charcot
es imprescindible la fabricacin de un calzado
a la medida.
Disminucin de la movilidad de las articu-
laciones afectas: Cuando existen articula-
ciones inflamadas o dolorosas en las que es
necesario limitar su movilidad, el zapato debe
proporcionar a nivel de las mismas la rigidez
suficiente para evitar su movimiento.
Prescripcin
El calzado que se prescribe en el PD debe reunir
una serie de caractersticas:
Suela gruesa: Generalmente el zapato
convencional de diseo tiene el antepie
provisto de una delgada suela de cuero, que
proporciona una determinada elegancia pero
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
143
Figura 2. Tipos de calzado
Sandalia
Blucher
Mercedes
Blucher americano
Manoletina Gran abertura
Ingls
que desprotege del fro, del calor o de las
irregularidades del terreno.
En el PD, la suela debe ser de caucho o mate-
rial sinttico, de ms de medio centmetro de
grosor, de forma que acte como una capa
protectora del antepie. El calzado deportivo
puede considerarse un buen calzado preven-
tivo.
Caja amplia en altura y en anchura con
puntera redondeada: Se evitarn as las
presiones y rozaduras en los dedos del pie.
La caja y la caa deben ser fabricadas en
piel fina y suave: Esto facilitar la acomo-
dacin del pie al calzado. En la actualidad
existen en el mercado unos zapatos especiales
para pies diabticos o pies sensibles que
tienen la caa y la caja fabricadas en
Plastozote.
Este es un material muy suave, que se puede
moldear a baja temperatura, con la ayuda de
una fuente de aire caliente, y que facilita las
correcciones oportunas en aquellas circuns-
tancias en las que el calzado presenta de
sobrepresin. Prcticamente, lo que hace es
adaptar el zapato al pie del paciente.
Lgicamente este calzado sirve solamente
para pequeas deformidades.
El cierre del zapato debe ser de cordones.
Aunque su colocacin resulta ms incomoda
y su esttica puede ser cuestionable, tienen
la ventaja de que se puede adaptar a pequeas
deformidades del pie, a los edemas y a las
inflamaciones.
En caso de que con posterioridad fuera nece-
saria la adaptacin de plantillas, esto va a
resultar ms fcil con un zapato de estas
caractersticas.
Cuando se utilizan plantillas, lo ideal es
utilizar un zapato como mnimo de un
nmero superior al utilizado habitualmente
o preparado para incorporar plantillas orto-
pdicas.
Altura del tacn: La altura del tacn juega
un papel importante en la biomecnica del
pie y en las presiones plantares.
El pie colocado en un zapato de tacn alto,
tiende a resbalarse hacia delante, produciendo
un aumento de las presiones soportadas por
las cabezas de los metatarsianos y por los
dedos. En nuestro medio es muy frecuente
la utilizacin de zapatos de tacn alto. Cuando
una persona est habituada a lo largo de
muchos aos a utilizar tacones altos en sus
zapatos y se le indica que reduzca la altura
de los mismos, argumenta con frecuencia que
con un calzado ms plano le resulta difcil
andar porque siente una gran tirantez en la
zona del trceps y del tendn de Aquiles.
Este hecho es debido a que se produce una retrac-
cin del msculo trceps al cabo de los aos. En
estos casos, se aconseja que vayan disminuyendo
progresivamente la altura del tacn.
Modificaciones en la suela del calzado
Para modificar las presiones en la planta del pie
podemos actuar mediante plantillas o sobre la suela
externa del zapato.
Cuando existen alteraciones durante la marcha
en el sentido de pronacin o supinacin del pie,
podemos intervenir colocando pequeas cuas
internas o externas en la suela.
As, cuando se trata de un pie pronado coloca-
remos una cua en la mitad interna de la suela del
zapato y al contrario en un pie supinado.
Un recurso muy utilizado para disminuir las
presiones a nivel de las cabezas de los metatar-
sianos, es la colocacin de una suela en balancn
(Figura 3) o una barra retrocapital (Figura 4)
Calzado a la medida:
Como se ha mencionado anteriormente, cuando
existen grandes deformidades en el pie, el nico
recurso que nos queda es la confeccin de un calzado
a la medida.
Para ello, se toma la medida del pie con vendas
de escayola, obteniendo un molde que posterior-
mente se rellena del mismo material para conseguir
el positivo. Del mismo se fabrica la horma para la
posterior confeccin del calzado.
TRATADO DE PIE DIABTICO
144
En la prescripcin del calzado a la medida habr
que incluir una serie de especificaciones de acuerdo
con el estado del pie y los objetivos que queramos
conseguir:
a).- Zapato o Bota. Generalmente en el PD se
prescriben zapatos. Solamente en el caso de que
exista una inestabilidad de la articulacin del tobillo
asociada a deformidades importantes en varo o en
valgo del taln, se prescribir la bota.
b).- Suela. Al igual que en el calzado prefabri-
cado, sta ser gruesa para conseguir una mejor
proteccin del pie.
c).- Modificaciones. Cuando adems de la defor-
midad en la planta, el pie presente una callosidad
o una zona sensible que interese descargar, debe
realizarse la modificacin del molde positivo sobre
el que se elabora el zapato.
Igualmente, en el calzado a la medida se pueden
aadir las cuas o aquellas modificaciones de la
suela necesarias, para corregir alguna alteracin
postural.
3.- ORTESIS Y CALZADO EN EL
TRATAMIENTO DE LAS LCERAS DEL P.D.
Uno de los aspectos fundamentales en el trata-
miento de la lcera neuroptica en el PD es conse-
guir la descarga parcial o total de la zona ulcerada.
Descarga total del pi
Para conseguir la descarga total se puede recu-
rrir a:
a).- La estancia obligada del enfermo en cama.
Esta medida es demasiado drstica y pocos
enfermos son capaces de cumplirla. El periodo de
cicatrizacin de la lcera puede durar varios meses,
provocando una limitacin importante en su acti-
vidad.
b).- Marcha con bastones.
Con la utilizacin de dos bastones canadienses
o dos muletas de apoyo axilar, el paciente puede
realizar una marcha pendular, utilizando solamente
el pie sano como punto de apoyo. Para facilitar esta
marcha se puede colocar un suplemento de 3 o 4
cm. en el zapato del pie sano.
Es igualmente una medida poco prctica, ya que
precisa un gasto energtico considerable para
caminar.
c). -Aparato de marcha de descarga total.
Se trata de una aparato que consta de un encaje
abierto tipo P.T.B. (Patelar Tendn Bearing) similar
al que se utiliza en los amputados tibiales: dos tutores
de aluminio, con o sin articulacin de tobillo y un
estribo que se utiliza para el apoyo en el suelo.
(Figura 5).
De esta forma, cuando el enfermo se apoya en
el miembro afecto, se produce la descarga de todo
el peso en el tercio proximal de la tibia, y el pie
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
145
Figura 3. Suela en balancn
Figura 4. Barra retrocapital
queda totalmente en el aire, con lo que se consigue
que esta sea total.
El inconveniente de este aparato es que son muy
pocos los enfermos que toleran la presin sopor-
tada a nivel proximal de la tibia y, adicionalmente,
en los diabticos, con problemas sensitivos, puede
provocar una ulcera en esta zona por estar some-
tida a excesiva presin.
Descarga parcial del pi:
a).- Yesos conformados de contacto total:
Se empezaron a utilizar en 1930 en las lceras
neuropticas de los enfermos afectos de lepra. En
los aos cincuenta, Brand desarrollo el concepto de
yesos conformados de contacto total, eliminando
la mayora de los almohadillados a fin de conse-
guir una perfecta adaptacin del yeso a la forma del
pie y de la pierna.
De esta manera, se obvia el movimiento dentro
del yeso, en contraste con el tradicional yeso corto
que se utiliza en la inmovilizacin de fracturas y
tambin se consigue una disminucin de la fuerza
de cizallamiento existente entre el yeso y la piel.
En la actualidad es la tcnica ms utilizada en
el tratamiento de las ulceras en el PD pero debe
nicamente indicarse en los estadios 1 y 2 de
Wagner. Es decir, se descarta su utilizacin en
enfermos con ulceras infectadas o signos de necrosis.
Se estima que nueve de cada diez situaciones
de ulcera neuroptica no isqumica pueden curarse
con esta tcnica.
Los yesos conformados de contacto total, limitan
la movilidad de las articulaciones en el tobillo y en el
pie y provocan cambios en los parmetros de marcha
aumentando la cadencia y disminuyendo la longitud
del paso. Soames, y Zhu, han demostrado que la dismi-
nucin de la cadencia del paso influye en la misma
medida sobre la fuerza vertical en la planta del pie.
Tcnica de aplicacin:
Previamente a la aplicacin de los yesos, las
lceras deben ser desbridadas de todos los tejidos
necrticos. A continuacin, se aplica una solucin
yodada, se coloca una gasa estril, y puede ya proce-
derse a su aplicacin, mediante los siguientes pasos:
- Almohadillado de algodn en cada espacio
interdigital, para evitar la maceracin de la
piel.
- Calceta desde la rodilla hasta los dedos.
- Almohadillado de plstico blando cubriendo
los dedos y avanzando por la cara inferior hasta
cubrir las cabezas de los metatarsianos.
- Tiras de fieltro sobre la cresta tibial y los mal-
olos.
- Aplicacin del yeso con el enfermo en posi-
cin de decbito prono, reforzandolo con dos
capas ms de venda de yeso no elstica.
- Confeccin del balancn en la planta del pie,
mediante vendas de escayola, abarcando desde
el taln hasta la zona proximal a las cabezas
de los metatarsianos, para evitar el apoyo de
estas durante el desarrollo del paso.
- Todo lo anterior se refuerza con dos capas de
fibra de vidrio.
Debido a la gran reduccin del edema que suele
producirse en los primeros das, debe renovarse el
yeso entre el tercero y el quinto, que de no reali-
zarse, podra producir un fenmeno de cizallamiento
entre la piel y el yeso.
Si no han existido complicaciones, se colocar
otro yeso que se ira cambiando cada dos semanas
TRATADO DE PIE DIABTICO
146
Figura 5. Ortesis de descarga total
aproximadamente, hasta el cierre completo de la
lcera.
b).- Ortesis:
La ortesis de inmovilizacin de la articulacin
del tobillo constituye una alternativa a los yesos
conformados (Figura 6).
Generalmente, en el PD se utilizan las misma
que en las secuelas traumticas de esta articulacin
pero con pequeas variantes.
Estas ortesis proporcionan una inmovilidad y
una descarga parcial igual a la conseguida con los
yesos conformados, pero tienen ciertas ventajas: se
pueden retirar por la noche, o en cualquier momento
para inspeccionar las lceras, y son ms livianos de
peso.
La articulacin del tobillo, si lo permite, debe
dejarse bloqueada a noventa grados o en ligera
flexin dorsal de cinco a diez grados. Debe confec-
cionarse una plantilla a la medida con material
blando, por ejemplo pelite, que se adaptar a la
cazoleta de la ortesis, y con la que conseguiremos
un buen almohadillado de toda la planta del pi y
una mejor descarga de la zona ulcerada.
La ortesis deber ser utilizada de forma perma-
nente por el enfermo, tanto en la bipedestacin como
en la marcha, y cuando vaya a permanecer sentado
durante cierto tiempo deber aflojarse los velcros
que sujetan la porcin de la pantorrilla.
Diversos estudios comparativos sobre la eficacia
de los yesos conformados y de las ortesis de inmo-
vilizacin de tobillo, han concluido que sus resul-
tados son similares.
c).- Calzado ortopdico:
El calzado ortopdico tiene poca utilidad en el
tratamiento de las lceras establecidas, nicamente
en el periodo inmediato a la cicatrizacin de la
lcera, es recomendable su uso con algn disposi-
tivo corrector y de descarga adaptado en la suela.
4.- AMPUTACIN Y PRTESIS
Amputaciones de los dedos
Todas las estructuras que integran el pie, consi-
guen un equilibrio de fuerzas, que es fundamental
para que funcione armnicamente. Cuando se realiza
una amputacin parcial del pie este equilibrio se
altera, apareciendo deformidades que es importante
conocer a fin de intentar evitarlas o bien corregirlas.
En las amputaciones que afectan a uno o varios
dedos , se pierde el efecto o capacidad de super-
ficie de apoyo que estos aportan durante la marcha,
y que ejercen especialmente durante la fase de
despegue del taln, para conseguir el impulso hacia
delante
En esta situacin, las cabezas de los metatar-
sianos correspondientes tienen que mantener la carga
que anteriormente era soportada por los pulpejos,
apareciendo callosidades o metatarsalgias y en
ocasiones, lceras.
Amputacin de los dedos tercero y/o cuarto:
No suele ser una amputacin que origine grandes
problemas mecnicos, y nicamente en algunas
ocasiones, se produce una desviacin lateral de uno
o ambos dedos adyacentes, para ocupar el espacio
liberado por el dedo amputado.
Para evitarlo, se puede colocar un relleno en el
hueco dejado por el dedo amputado sobre la base
de una plantilla, que incorpora una pelota retroca-
pital, a fin de evitar la sobrecarga de las cabezas de
los metatarsianos afectas por sobrecarga.
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
147
Figura 6. Ortesis de descarga parcial
Amputacin del segundo dedo:
En la mayora de las ocasiones se produce una
desviacin externa del primer dedo para ocupar el
hueco surgido, con lo que se produce un hallux
valgus.
Para evitarlo, es conveniente la colocacin de
una plantilla de similares caractersticas a la descrita
en el apartado anterior.
Amputacin del primer dedo:
Durante la marcha, este dedo ejerce una accin
importante en la ltima fase de despegue del taln,
consistente en impulsar el cuerpo hacia delante, y
si bien la falta de otros dedos del pie tiene una reper-
cusin mnima sobre la marcha, la amputacin de
este dedo comporta la aparicin de claudicacin
durante la fase de despegue del taln, que se traduce
en la practica por un acortamiento del paso con
respecto al miembro contralateral.
Para evitarlo, se utiliza una prtesis consistente
en una plantilla semirrgida con sostn de arco
interno y el refuerzo de una lmina de acero flexible,
que puede situarse en el interior de la misma plan-
tilla o de la suela del calzado.
Amputacin de un radio:
Algunos autores prefieren que la amputacin de
un dedo comporte tambin la del metatarsiano
correspondiente, a fin de evitar la sobrecarga sobre
la epfisis distal del mismo. El antepie queda algo
mas estrecho, pero biomecnicamente, el pie queda
muy poco afectado y no es necesaria la utilizacin
de dispositivos ortopdicos.
Amputacin transmetatarsiana
El mun resultante resulta muy funcional, no
siendo imprescindible la colocacin de una prtesis
para realizar la marcha, aunque si servir para conse-
guir que esta sea ms armnica, y posiblemente
para evitar algn tipo de molestia en la zona ante-
roinferior del mun (Figura 7).
No obstante, en algunas circunstancias derivadas
de las complicaciones que con ms frecuencia se
presentan en estos enfermos, va a precisarse la prote-
tizacin.
Estas son:
La ulcera de mun, que suele aparecer en
el borde anteroinferior del mismo, y que es
debida al aumento de las cargas soportadas
por la piel en esta zona. La tendencia al equi-
nismo, que suele ocurrir en todas las ampu-
taciones parciales del pie, es la responsable
de esta sobrecarga, siendo factores adicio-
nales la alteracin cutnea y la neuropata.
La disminucin de la estabilidad, que se
produce por la disminucin de la base de
apoyo plantar anterior. Afecta especialmente
al movimiento de inclinacin corporal hacia
delante. Este problema lgicamente, es mucho
ms acentuado en los amputados bilaterales.
La prtesis se basa en una plantilla que consta
de sostn de los dos arcos del pie, y de relleno
de la zona anterior amputada, dejando un
hueco para alojar la cara anterior del mun.
En el interior de la misma se coloca una
pletina de acero elstico para favorecer el
impulso hacia delante durante la marcha que
en condiciones normales se desarrolla en la
primera articulacin metatarsofalngica del
pie.
Amputacin de Lisfranc
Como ya se ha mencionado es una amputacin
con pocas indicaciones en las lesiones del PD, si
bien tiene la importante ventaja de posibilitar la
marcha sin prtesis (ver Captulo X).
TRATADO DE PIE DIABTICO
148
Figura 7. Mun funcional en una amputacin transmeta-
tarsiana
Su principal inconveniente es que el mun
resultante tiende a adoptar una posicin en equino
que comporta la sobrecarga de la zona anterior
del mismo, con el consiguiente peligro de apari-
cin de ulceras por presin y dehiscencias en la
cicatriz.
Para evitarlo, algunos autores realizan una
tenodesis transcuboidea con el tendn del
msculo peroneo lateral corto y una nueva inser-
cin de las fibras metatarsianas del tibial ante-
rior sobre la primera cua, previa valoracin
hemodinmica.
Cuando se utiliza prtesis, esta es similar a la
descrita para al amputacin transmetatarsiana.
Amputacin de Chopart
De forma similar a la de Lisfranc, esta es una
amputacin proscrita durante muchos aos, por los
graves problemas que en el pie que provocaba su
equinismo secundario.
En la actualidad, se advierte una tendencia a
"rehabilitar" este nivel de amputacin, en parte
debido a los nuevos materiales que consiguen solu-
cionar los problemas protsicos, pero fundamen-
talmente, debido a una mejor tcnica quirrgica
que evita la marcada tendencia al equinismo de estos
muones.
Existen diversos tipos de prtesis:
Frula tipo Rancho con relleno de la zona
anterior amputada (Figura 8).
Prtesis con encaje y ventana posterior lami-
nada en resina. Esta prtesis alcanza hasta el
tercio proximal de la pierna y va adaptada a
una pie protsico
Prtesis con encaje laminado en resina y
cierre posterior con cuero moldeado (Figu-
ra 9). Es semejante a la anterior, pero la
ventana posterior se realiza con cuero
moldeado. Es menos esttica, pero se ajusta
mejor y es ideal para enfermos que por
mantener un nivel de actividad elevado,
precisen una prtesis fuerte y resistente
Amputacin de Pirogoff
En esta amputacin se conserva la porcin poste-
rior del calcaneo, y por tanto no es necesario realizar
despegamientos cutneos, evitando los desliza-
mientos tan frecuentes en otro tipo de amputaciones
como la de Syme.
El enfermo dispone de un punto de apoyo firme
para caminar sin prtesis, con una dismetria poco
pronunciada pero que no evita una cojera leve. Los
problemas ms frecuentes que se presentan son:
Dolor e inestabilidad en el caso de que no
exista una buena unin entre la tibia y el
segmento calcaneo.
Poco espacio para colocar el pie protsico.
La prtesis es similar a la utilizada en la amputa-
cin de Syme, a la que nos referimos a continuacin.
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
149
Figura 8. Ferula tipo Rancho
Figura 9. Prtesis con encaje laminado en resina y cierre
posterior con cuero meldeado
Amputacin de Syme
Durante muchos aos no ha tenido aceptacin,
debido a que las prtesis eran muy pesadas y anties-
tticas. Con la incorporacin de los plsticos a la
ortopedia, han aparecido nuevos modelos de prtesis
mucho ms ligeras, y han que mejorado conside-
rablemente la esttica.
Los fracasos de esta amputacin suelen ocurrir
durante el primer ao, por problemas en el extremo
distal del mun, generalmente por dehiscencia de
la cicatriz , y por lceras provocadas directamente
por el contacto con la prtesis o de forma indirecta,
por la migracin del almohadillado plantar colo-
cado debajo del mun oseo.
Aproximadamente, a los dos meses de la ampu-
tacin se puede confeccionar la prtesis.
Ventajas de la amputacin Syme respecto a la
amputacin transtibial son:
El mun es capaz de soportar la carga sin
la prtesis y ello es especialmente til en la
calidad de vida del enfermo al levantarse por
la noche de la cama, en la realizacin de prc-
ticas deportivas como la natacin o simple-
mente para deambular en su domicilio sin
necesidad de colocarse la prtesis.
Es una marcha claudicante por la dismetria
existente entre los dos miembros inferiores, pero
perfectamente posible para distancias cortas.
La adaptacin de la prtesis es ms fcil y
prcticamente no es necesario tratamiento
fisioterpico.
Aumento de la longitud del paso, mayor
cadencia y velocidad en la marcha y dismi-
nucin del consumo de oxigeno.
La mayor longitud del mun mejora su capa-
cidad de propioceptiva, que repercutir en
un mayor control durante la marcha con la
prtesis colocada.
No es precisa la correa de sujeccin supra-
rrotuliana, pues la forma bulbosa del mun
facilita la suspensin directa de la prtesis.
Los inconvenientes de la amputacin de Syme
respecto a la amputacin transtibial son:
Tcnica quirrgica de mayor complejidad,
precisando un buen nivel de experiencia
quirrgica.
Estticamente, el tobillo de la prtesis queda ms
abultado que en el miembro conservado al tener
que envolver el mun con el encaje protsico.
Los cambios de alineacin en esta prtesis
son difciles de realizar.
No es factible la utilizacin de los pies alma-
cenadores de energia tipo Flex Foot.
Las ventajas de la amputacin de Syme respecto
a la amputacin de Chopart son:
En la amputacin de Syme, el acortamiento
que se produce en el miembro inferior es
aprovechado para la colocacin del pie prot-
sico. En la amputacin de Chopart, si se
coloca un pie protsico debajo del mun,
se produce una dismetria de miembros infe-
riores, que ser necesario compensar con un
alza, en el miembro contralateral
En la amputacin de Chopart, suelen aparecer
lceras en el mun, localizadas en el borde
anteroinferior provocadas por la tendencia al
equinismo.En la amputacin de Syme son
excepcionales.
Amputacin transtibial
En la actualidad, y con referencia a dcadas ante-
riores, existe un cambio de tendencia con respecto
a la indicacin de la amputacin transtibial.
En nuestro pais, su frecuencia ha aumentado y
en la actualidad se realiza casi tanto como la supra-
condlea, si bien su practica dista considerablemente
de las series publicadas por autores como Burgess,
que la indican en el 85% de los enfermos afectos
de isquemia de extremidades inferiores.
La importancia de conservar la articulacin de
la rodilla en el enfermo amputado es determinante,
en funcin a su posterior rehabilitacin y readap-
tacin social o laboral.
Una correcta protetizacin, va a exigir que el
nivel de amputacin se situe en el tercio medio de
TRATADO DE PIE DIABTICO
150
la pierna. Si se realiza a niveles ms distales, conse-
guir un buen almohadillado de mun va a resultar
extremadamente difcil. En sentido inverso, proxi-
malmente es apto para protetizar un mun que
tenga al menos siete centmetros medidos desde la
meseta tibial.
Desde el punto de vista protsico-rehabilitador,
es fundamental que el aparato extensor de la rodilla
est conservado y que no exista un flexo de rodilla
mayor de treinta grados.
Bsicamente una prtesis tibial se compone de
dos elementos, el encaje y el pie, unidos por un
sistema de enlace que puede ser un tubo metlico
cuando se trata de una prtesis endoesqueltica o
una carcasa de plstico o madera en las prtesis
exoesquelticas (Figura 10).
El encaje sirve de receptculo para el mun y
por tanto es la parte ms delicada de la prtesis, y
de la correcta adaptacin entre ambos va a depender
en gran parte el xito de la protetizacin. El pie
sirve como elemento de apoyo sobre el plano del
suelo y estticamente conserva la anatoma del pi.
El encaje ha ido evolucionando a lo largo de los
aos. Los primeros encajes tenan una forma pare-
cida a un embudo de proporciones variables, depen-
diendo de las dimensiones del mun.
A partir de los aos cincuenta se desarrollaron
tres modelos de encajes que han servido para prote-
tizar a millones de amputados en todo el mundo.
Todos han dado unos resultados excelentes y la utili-
zacin de uno u otro depende de la familiaridad del
mdico y del tcnico ortopdico con un modelo u
otro.
En los ltimos aos el ms utilizado es un
hbrido de los modelos P.T.B. y K.B.M. que se deno-
mina K.B.M. modificado. El modelo de ms reciente
aparicin es el denominado 3-S Silicone Suction
Socket que mejora sustancialmente el sistema de
suspensin del encaje.
El P.T.B. consta de un encaje interior fabricado
en material blando tipo pelite o similar y un encaje
exterior duro, fabricado en resina plstica laminada
reforzada con fibra de vidrio o fibra de carbono, a
fin de conseguir disminuir su peso. El encaje no es
una reproduccin exacta de la forma del mun,
sino que durante su fabricacin se alteran las
medidas originales del mismo con la finalidad de
conseguir aumentar el apoyo en sus zonas blandas
y disminuirlo en las seas o muy sensibles a la
presin.
Habitualmente, el mun realiza un contacto
total con el encaje para repartir las presiones de
forma optima, y nicamente en el caso de que el
extremo distal sea muy sensible y no tolere la presin
se deja de realizar el contacto total en esta zona.
El borde superior alcanza por la cara anterior a
la mitad de la rtula. Lateralmente llega hasta la
mitad de los cndilos y posteriormente baja hasta
el hueco popliteo para dejar libre la insercin de
los tendones de los msculos isquiotibiales.
El K.B.M. consta de un encaje interior blando y
un encaje exterior duro. Se diferencia del anterior
solamente en la parte alta del encaje.
El encaje 3-S, es probable que acabe substitu-
yendo a los anteriores.
La diferencia fundamental con el encaje P.T.B.
es el sistema de suspensin, que en su interior esta
fabricado en silicona y alcanza proximalmente hasta
el tercio inferior del muslo. Tiene forma de cilindro
cerrado por su base. Su extremo distal se encuentra
acoplado a un perno de acero ranurado. Este perno
se introduce en un orificio que existe en el fondo
del encaje duro. Debajo del mismo existe un sistema
de presilla controlado por un pestillo metlico que
una vez que ha entrado el perno impide su salida.
La silicona tiene la ventaja de que se adhiere a la
piel del mun evitando en gran medida el desli-
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
151
Figura 10. Prtesis endoesqueltica (a) y exoesqueltica (b)
para amputaciones transtibiales
a)
b)
zamiento entre el mismo y el encaje durante la fase
oscilante de la marcha.
El pie protsico es una parte importante de la
prtesis tibial.
Puede ser fijo o articulado. En los ltimos aos,
con el desarrollo de nuevos materiales cada vez ms
resistentes y menos pesados, han surgido diversos
modelos de pies protsicos siendo los ms innova-
dores los almacenadores de energa fabricados total-
mente en fibra de carbono y con una gran flexibi-
lidad. Estos ltimos estn especialmente indicados
en las prtesis diseadas para la prctica deportiva.
(Figura 11)
Desarticulacin de la rodilla
La amputacin a nivel de desarticulacin de
rodilla fue descrita por primera vez por Rogers en
1940.
En principio no tuvo mucho xito debido a la
dificultad de adaptar prtesis adecuadas a este nivel
de amputacin. Desde hace algunos aos este nivel
de amputacin ha sido revitalizado debido los
avances producidos en los componentes protsicos,
que evitan en gran parte los problemas que existan
anteriormente.
La mayor dificultad para protetizar estos
enfermos era que el eje mecnico de la rodilla prot-
sica siempre quedaba por debajo del eje anatmico
de la rodilla contralateral. Este factor produca alte-
raciones biomecnicas durante la marcha y sobre
todo problemas estticos al sentarse, ya que la
rodilla protsica avanzaba mucho mas que la anat-
mica del lado conservado y al mismo tiempo la
porcin correspondiente a la pierna de la prtesis
era siempre mas corta.
En la actualidad existen rodillas protsicas arti-
culadas sobre cuatro ejes que evitan los problemas
descritos anteriormente. Adems la prtesis consta
de un encaje con unas caractersticas especiales que
permite la entrada de la porcin distal del mun,
de mayor dimetro que el resto, impidiendo poste-
riormente la salida del mun del encaje.
Amputacin supracondlea.-
Desde el punto de vista protsico-rehabilitador
el nivel ptimo de esta amputacin se sita entre el
tercio medio y el tercio inferior del fmur.
Lgicamente cuanto mayor sea la longitud del
mun, mayor brazo de palanca va a proporcionar
durante la marcha, pero no se puede olvidar que al
realizar la prtesis necesitamos un espacio por debajo
del encaje para la colocacin de la rodilla protsica
y es importante que su eje de giro coincida en altura
con el eje de giro de la articulacin anatmica del
miembro contralateral.
Por tanto, es necesario dejar al menos diez cent-
metros de espacio entre la cara inferior del mun
y la altura correspondiente al eje de giro de la rodilla
contralateral. Cuando el mun es muy corto, dismi-
nuye el brazo de palanca y se reduce la superficie
de contacto entre ste y el encaje, provocando difi-
cultades para la correcta realizacin de la marcha
con la prtesis.
TRATADO DE PIE DIABTICO
152
Figura 11. Pie protsico articulado (a). Protesis tibial con pie articulado en la prctica deportiva (b) y (c)
a) b)
c)
La mnima longitud de mun seo aceptable
es de siete centmetros, medidos desde el trocanter
mayor hasta la extremidad distal del fmur, a los
que cabe aadir otros cinco como mnimo de almo-
hadillado muscular. Si no es posible conservar un
mun con esta medidas mnimas, es preferible
realizar una desarticulacin de cadera porque este
pequeo mun no podremos protetizarlo con una
prtesis femoral y dificultar la construccin de la
cesta plvica necesaria en la desarticulacin de
cadera.
El mun ideal debe tener una morfologa ciln-
drica. La cicatriz debe quedar situada en la cara
inferior o posterior del mismo, sin orejuelas late-
rales, ni retracciones musculares que dificulten la
completa movilidad de la articulacin de la cadera
suprayacente. Debe realizarse una correcta
mioplastia entre el paquete muscular anterior y
posterior que sirva para conseguir un buen almo-
hadillado muscular y un buen anclaje de los vien-
tres musculares.
Una prtesis femoral se compone de encaje, arti-
culacin de rodilla, pie protsico y la estructura que
une estos tres elementos.
El encaje es la parte ms importante de la prtesis
y sirve para alojar el mun. Aunque ste tiene una
morfologa cilndrica, el encaje que se utiliza con
ms frecuencia tiene una forma cuadrangular porque
biomecnicamente se ha demostrado que se adapta
mejor al mun y la musculatura de este acta de
una forma ms eficaz.
La eleccin de la rodilla protsica varia en
funcin de determinadas caractersticas del enfermo,
como la edad, el estado general, o el peso, y con
criterio general, en personas de edad avanzada se
utilizan rodillas con un sistema de bloqueo en exten-
sin durante la marcha que se puede desbloquear
cuando decide sentarse.
La eleccin del pi protsico no es tan deter-
minante como en los amputados tibiales. Existen
muchos modelos y como norma general se puede
decir que cuando la rodilla es de bloqueo, se utiliza
un pie articulado, que permite pequeos movi-
mientos de flexo-extensin. Cuando la rodilla es
libre no es imprescindible que sea articulado. La
estructura que une estos elementos puede ser exoes-
queltica o endoesqueltica En los ltimos aos han
terminado por imponerse los sistemas endoesque-
lticos que al estar recubiertos con una funda de
espuma de poliuretano expandida gomaespu-
ma y una media esttica consiguen un tacto y
aspecto mucho ms agradables, siendo las correc-
ciones de la alineacin, mucho ms sencillas para
el tcnico ortopdico, a la vez que se consigue una
reduccin apreciable del peso de la prtesis.
Desarticulacin de cadera
No es una amputacin electiva, sino que se
realiza como consecuencia de procesos isqumico-
infecciosos extensos del muslo, frecuentemente
secundarios a una amputacin supracondlea.
La prtesis consta de una cesta plvica abierta
por delante para permitir su colocacin, con un
cierre con hebillas de cuero o con velcros. Debajo
de la cesta plvica se sita una articulacin de cadera
metlica, que puede incorporar un bloqueo durante
la marcha o ser totalmente libre.
La articulacin de la rodilla puede ser igual-
mente libre o de bloqueo, dependiendo de la edad
y el estado general del enfermo. El pie ser articu-
lado o dinmico, y todo ello unido por una estruc-
tura endoesqueltica.
Debido al peso de la prtesis, el gasto energ-
tico durante la marcha es muy elevado. Por esta
razn, la mayora de los enfermos abandonan su
utilizacin. La marcha sin prtesis, auxiliada con
bastones ingleses les resulta ms cmoda porque
consiguen una cadencia ms rpida y un menor
consumo energtico.
ORTESIS, CALZADO Y PRTESIS. Garca I., Zambudio R.
153
1.- INTRODUCCIN
La incidencia de la artropata es poco conocida
en aquellos enfermos diabticos que se hallan afec-
tados por una polineuropata, aunque se acepta como
un hecho evidente el aumento de su prevalencia a
medida que se alarga su supervivencia.
La complejidad de dicha artropata ha sido
descrita en captulos precedentes.
La primera descripcin de una articulacin
de Charcot indolora en un enfermo con diabetes
mellitus (DM) fue la realizada en 1936 por
J ordan.
Dicha asociacin articulacin de Charcot y
DM fue enfatizada posteriormente en 1947 por
Bailey y Root.
La osteopata del antepi y la del mediopi, en
base a los diferentes patrones descritos por
Pogonowska, constituye la alteracin sea ms
frecuente en enfermos diabticos, si bien puede
desarrollarse una articulacin de Charcot en otras
localizaciones como el retropi y el tobillo.
La zona anterior y la media del pie suele estar
afectada en el 85% de los casos, siendo la articu-
lacin de Linsfranc la que con mayor frecuencia
presenta alteraciones.
En la actualidad, la DM es la causa ms comn
de enfermedad osteoarticular neuroptica en el
mundo occidental y el problema fundamental sigue
siendo su patogenia.
Desde el punto de vista clnico, se trata de una
lesin monoarticular, que tiene una incidencia bila-
teral en el 35% de los casos. El grado de afectacin
articular no tiene correlacin aparente con la edad del
enfermo, el sexo o el tipo de tratamiento de la DM.
S parece evidente la existencia de una correla-
cin con la efectividad del control en la DM tipo
II. Por lo general el 80% de los enfermos diab-
ticos con un deficiente control metablico desarro-
llan una artropata de Charcot, que suele manifes-
tarse, como trmino medio, a partir de los quince
aos del inicio de la diabetes.
2.- TRATAMIENTO DE LA LCERA
El objetivo fundamental del ortopeda en el pie
diabtico (PD) es detectar las causas mecnicas
reas de presin sea que son potenciales para
el inicio y desarrollo de las lceras neurotrficas,
ya que la evaluacin vascular del pie debe reali-
zarse previamente por el angilogo y el cirujano
vascular, en el contexto del enfoque multidiscipli-
nario que a nuestro criterio debe tener el PD.
El estudio de la localizacin de las lceras nos
permite aplicar el tratamiento correcto. As, en las
plantares, que son el resultado de la presin durante
el ortostatismo y la marcha, el tratamiento debe ir
encaminado a modificar el apoyo del pie (vanse
los Captulos IX y XI).
CIRUGA ORTOPDICA DEL PIE DIABTICO. Silvestre A., Gomar F.
155
CAPTULO XII
CIRUGA ORTOPDICA DEL PIE
DIABTICO
Silvestre A., Gomar F.
1.- Introduccin
2.- Tratamiento de la lcera
3.- Tratamiento de las deformidades
a).-. Tratamiento de la deformidad
del primer radio del pie
b).- Tratamiento de la deformidad
del quinto radio del pie
c).- Otras deformidades
4.- Tratamiento de las lesiones
hiperqueratsicas en el espacio
interdigital
5.- Metatarsalgia en el pie diabtico
6.- Ciruga de las uas
Su segundo objetivo debe consistir en deter-
minar la severidad de la lcera.
Para ello se emplea la clasificacin del Hospital
"Rancho Los Amigos" de Wagner y Meggitt, aunque
en funcin de la experiencia desarrollada desde su
publicacin, esta clasificacin es susceptible de
cierta revisin, como ya se ha comentado en el
Captulo IV. El xito del tratamiento ortopdico va
a estar en relacin directa con la carga eliminada o
modificada, y cuando no es la esperada, no debe
obviarse un plateamiento teraputico ms enrgico
basado en la ostetotoma de los metatarsianos.
3.-TRATAMIENTO DE LAS
DEFORMIDADES
a) Deformidad del primer radio del pie
La afectacin del primer radio en el PD es
frecuente, habindose comprobado experimen-
talmente la existencia de una mayor carga mec-
nica actuando sobre el mismo.
El criterio quirrgico sobre el hallux valgus no
difiere en el enfermo diabtico con respecto al no
diabtico y presenta una gran variedad de posibili-
dades tcnicas.
Los procedimientos ms habituales y que mejores
resultados han reportado en nuestra experiencia se
relacionan a continuacin.
Intervencin de la artroplastia
reseccin de Keller-Brandes
Se trata de uno de los procedimientos que inicial-
mente se emplearon con ms profusin, e indicado
cuando existen alteraciones degenerativas articu-
lares y, por tanto, generalmente en enfermos de edad
avanzada.
Desde el punto de vista tcnico los resultados
son satisfactorios en aproximadamente el 90 al 95%
de casos. No obstante, las complicaciones poste-
riores, que se manifiestan fundamentalmente en
aquellas personas fsicamente muy activas, ha
supuesto que actualmente se realice de forma muy
restringida.
Tcnica
Se realiza una incisin medial en la cara interna
del primer dedo, que discurre entre los planos
nerviosos correspondientes a los fascculos super-
ficial dorsal del nervio peroneo y digital interno
propio del nervio plantar interno. A continuacin,
se incide longitudinalmente la cpsula articular y
se realiza una meticulosa diseccin subperistica.
Mediante una sierra elctrica o un ostetomo fino
se efecta una osteotoma perpendicular al eje de
la difisis de la falange proximal y se reseca la
prominencia interna o bunion, evitando lesionar el
tendn flexor largo del dedo, concluyendo la inter-
vencin con la capsulorrafia medial.
El cierre de la incisin se realiza preferente-
mente con una sutura intradrmica, y a continua-
cin se coloca un vendaje compresivo y se permite
la deambulacin con una calzado de caja anterior
ancha y de suela rgida, que se mantiene durante
seis semanas.
En aquellos casos en los que no se consigue
colocar el dedo en posicin neutra mediante el reten-
sado medial de la cpsula debido a la existencia de
deformidades muy acusadas, se aconseja insertar una
aguja de Kirschner de 0,062 con perforador elctrico.
Desde el punto de vista tcnico es ms simple colocar
la aguja retrgradamente tras haberla introducido a
travs del canal medular de la falange proximal y
extraerla por la punta de la falange distal. A conti-
nuacin, y tras colocar el dedo en su posicin, se
introduce la misma en la cabeza del metatarsiano.
Complicaciones
La artroplastia reseccin es una tcnica sencilla,
que consigue eliminar el dolor y proporciona una
buena movilidad de la articulacin metatarsofaln-
gica, pero que no est exenta de complicaciones.
Entre ellas, destacamos el resultado de un primer
dedo corto y flccido, que va a favorecer el inicio
de una metatarsalgia por transferencia.
En ocasiones, se produce la recidiva de la defor-
midad y un exceso de correccin, que puede dar
lugar a un hallux varus que predispone a las frac-
turas de estrs en los metatarsianos adyacentes.
La excesiva cortedad resultante a nivel de la
falange proximal constituye una de las causas de
TRATADO DE PIE DIABTICO
156
resultados no satisfactorios, que tcnicamente puede
obviarse no acortando una longitud superior al tercio
del mismo.
Intervencin de McBride
Se trata de una tcnica quirrgica sobre partes
blandas que proporciona resultados satisfactorios y
que est indicada en enfermos relativamente jvenes
que presenten un ngulo intermetatarsiano menor
de 15 y ausencia de cambios degenerativos en la
articulacin metatarsofalngica.
Tcnica
Se practica una incisin medial en la cara interna
del primer dedo, en un plano que discurra entre el
nervio peroneo superficial y la rama digital interna
propia del nervio plantar interno. A continuacin,
se incide la cpsula longitudinalmente y se realiza
una cuidadosa diseccin subperistica. Se extirpa
la prominencia interna o bunio con el empleo de un
ostetomo o sierra elctrica, y se practica un abor-
daje dorsal en el primer espacio interdigital.
Se expone la insercin del tendn aductor en la
base de la falange proximal y se secciona. Hay que
ser extremadamente cuidadoso en esta fase de la
intervencin con el paquete vasculonervioso ar-
teria digital dorsal, venas dorsales y rama del nervio
peroneo profundo. Una vez seccionado el tendn
del msculo aductor, y en funcin de la contractura
de la cpsula, es posible colocar el primer dedo en
una posicin neutra, en algunas ocasiones mediante
la seccin de la cpsula lateral.
Finalmente y una vez colocado el dedo en su
posicin, se efecta una capsulorrafia medial.
Se coloca un vendaje compresivo y se mantiene
la extremidad en elevacin durante 48-96 horas, a
partir de las cuales puede iniciarse la deambula-
cin mediante un calzado de caja anterior ancha y
suela rgida. A partir de la sexta semana se permite
la utilizacin de un calzado normal.
Intervencin de osteotoma en Chevron
Est indicada tambin en enfermos jvenes con
un ngulo intermetatarsiano menor de 15 y se trata
de una intervencin que se realiza sobre hueso
esponjoso, que no acorta el metatarsiano y es inhe-
rentemente estable.
No obstante, y a pesar de esta estabilidad, es
aconsejable fijar la osteotoma mediante una aguja
de Kirschner que se extrae a las 4-6 semanas.
Tcnica
La incisin es similar a la descrita en las inter-
venciones previas, realizndose la diseccin subpe-
ristica hasta exponer la prominencia interna. A
continuacin se extirpa el bunio para identificar
correctamente la cabeza del metatarsiano y se
efecta una osteotoma en "V" en el plano hori-
zontal, mediante una sierra elctrica de pequeas
dimensiones, de tal forma que el ngulo entre los
dos cortes sea de unos 60, angulacin que va a
permitir el contacto entre dos extremos seos de
hueso esponjoso.
A continuacin, se desplaza lateralmente el frag-
mento de la cabeza metatarsiana ostetotomizado y
se fija mediante una aguja de Kirschner de 0,062.
Finalmente se reseca la proyeccin interna del
metatarsiano y se efecta una capsulorrafia medial.
Se aplica un vendaje compresivo que se cambia a
los tres das y se permite la carga parcial de la extre-
midad hasta la consolidacin de la osteotoma, a
las 6-8 semanas. El material de osteosntesis se retira
a las 4-6 semanas.
Intervencin de osteotoma de la porcin
proximal del primer metatarsiano
Est indicada en aquellos casos en los que existe
un componente de varo en el primer metatarsiano
ngulo intermetatarsiano >15, y en personas
jvenes en las que no existen signos degenerativos
en la articulacin metatarsofalngica.
Presenta la ventaja de que se realiza sobre hueso
esponjoso y que no acorta el primer metatarsiano,
aspectos que permiten obtener correcciones muy
buenas.
Tcnica
La ms sencilla de realizar es la osteotoma en
cua aditiva. La tcnica consiste en el abordaje
medial del radio del primer metatarsiano que se
CIRUGA ORTOPDICA DEL PIE DIABTICO. Silvestre A., Gomar F.
157
prolonga hasta su base. A continuacin se extirpa
el bunio o prominencia interna, que se moldea con
la finalidad de utilizarlo posteriormente como injerto.
Se practica la osteotoma prxima a la base del
metatarsiano y se desva lateralmente la porcin
distal del primero, colocando el bunio moldeado en
el espacio de la osteotoma. Existen autores que
recomiendan la fijacin de esta osteotoma mediante
una aguja de Kirschner.
Posteriormente se coloca un vendaje compre-
sivo y una bota de yeso almohadillado.
La deambulacin en descarga se inicia a las
cuatro semanas, y la carga progresivamente a partir
de este momento.
Existen otras tcnicas para el tratamiento de las
deformidades del primer radio metatarsal, que en nuestro
criterio no proporcionan resultados tan satisfactorios.
En los enfermos diabticos no es recomendable
la utilizacin de prtesis de silastic por la poten-
cial intolerancia descrita.
Debe insistirse con especial nfasis en que en
este tipo de ciruga en el PD, la hemostasia y el
control de la tensin de los vendajes deben ser espe-
cialmente meticulosos, y tener siempre presente que
el dintel de sensibilidad de estos enfermos se halla
frecuentemente alterado.
Finalmente, comentar que la ciruga sobre las
deformidades del primer radio del pie tiene como
finalidad mejorar la distribucin de la carga y
prevenir, por tanto, las zonas de riesgo para el desa-
rrollo de una lcera neurotrfica y que, como en
toda la ciruga sea efectuada sobre el PD, es acon-
sejable fijar las osteotomas, con la finalidad de
mejorar la tasa de consolidacin, ya que se trata de
enfermos con alteraciones metablicas seas.
b) Deformidad del quinto radio del pie
La prominencia lateral provocada por la cabeza del
quinto metatarsiano juanete de sastre puede dar
lugar a la formacin de una lesin hiperqueratsica
que, en caso de que se ulcere, puede suponer una artritis
sptica y una osteomielitis. Por ello es recomendable
actuar quirrgicamente de forma preventiva.
Tcnica
Con criterio general, suele ser suficiente practicar
una condilectoma, mediante una incisin lateral sobre
la prominencia y extirpacin del cndilo prominente,
que se complementa con la capsulorrafia lateral con
la finalidad de situar de nuevo el dedo.
En algunas ocasiones es aconsejable practicar
una osteotoma en Chevron, similar a la referida
para el primer dedo en la que, tras una incisin
lateral y diseccin cuidadosa subperistica, se realiza
la osteotoma en "V" con una sierra fina.
Posteriormente se desplaza en sentido medial la
cabeza del metatarsiano y se extirpa el hueso redun-
dante.
A pesar de la estabilidad intrnseca de la osteo-
toma, es recomendable fijar la osteotoma con una
aguja de Kirschner de 0,045.
Finalmente, se aplica un vendaje compresivo
que se cambia a los tres das, pudiendo realizarse
la carga parcial hasta la consolidacin de la oste-
otoma. A las 4-6 semanas se retira la aguja y se
permite la deambulacin mediante el uso de un
calzado de suela rgida.
La osteotoma de la base del quinto metatarsiano
no suele ser necesaria.
Adems de la deformidad del radio, pueden
producirse otras anomalas como el dedo en aducto-
varo y el dedo varo congnito.
El dedo en aducto-varo no es infrecuente y
por su localizacin puede presentar lesiones
hiperqueratsicas en las zonas dorsal y dorsola-
teral. La neuropata perifrica presente en el PD
puede hacer que dicha lesin sea insensible y el
traumatismo repetido puede llegar a provocar
una ulceracin.
La realizacin de una artroplastia-reseccin
derrotadora proporciona buenos resultados.
Tcnica
La tcnica consiste en una incisin oblicua elp-
tica sobre el dorso del dedo, seccionndose la cabeza
de la falange proximal. Posteriormente se cierra la
herida efectuando simultneamente la desrotacin
del dedo.
TRATADO DE PIE DIABTICO
158
En el caso del dedo varo congnito, debe efec-
tuarse una realineacin mediante una plastia cutnea
en V-Y sobre la articulacin metatarsofalngica
y a nivel de la contractura. A continuacin, y
mediante una plastia en Z, se alarga el tendn
extensor largo del dedo. Se secciona la cabeza de
la falange proximal y se introduce una aguja de
Kirschner de 0,045 para mantener la alineacin. La
plastia cutnea consigue el alargamiento a nivel de
la contractura.
Posteriormente se coloca un vendaje compre-
sivo que se cambia a los tres das y se permite
la carga parcial. El material de osteosntesis se
retira a las cuatro semanas y se utiliza un calzado
normal.
c) Otras deformidades
Las deformidades de los dedos son muy
frecuentes en el PD y es importante antes de efec-
tuar la intervencin quirrgica conocer su etiologa.
La ms frecuente es el "dedo en garra", en el
que la articulacin metatarsofalngica se encuentra
en hiperextensin y la interfalngica en flexin,
situacin que implica un aumento de presin bajo
la cabeza de los metatarsianos.
La garra del primer dedo desencadena problemas
similares, con ulceracin en la zona plantar corres-
pondiente al hueso sesamoideo medial.
Este desequilibrio provoca, de forma evolutiva,
contracturas articulares, por las que el dedo pierde
flexibilidad y se establece una deformidad rgida,
que puede potenciarse por los cambios seos estruc-
turales.
Las diversas tcnicas quirrgicas tienen como
finalidad eliminar la excesiva presin, los puntos
de friccin, y estabilizar el dedo a nivel de la arti-
culacin metatarsofalngica.
Levin defini esta patologa como tip-top-toe
ulcer syndrome y afirma que estos pies deben ser
sometidos a ciruga profilctica antes de que se
desencadene la lcera y cuando la perfusin arte-
rial del pie sea todava la adecuada.
Los postulados fundamentales en la ciruga
de los dedos en el PD son el control del sangrado
durante la ciruga, la diseccin anatmica, y la
correcta manipulacin de la piel y de las partes
blandas.
Dedo en garra
Presenta tres tipos de variantes:
- Deformidad ligera: no existe una contractura
fija en las articulaciones interfalngica o metatar-
sofalngica, y la deformidad se incrementa en la
carga.
- Deformidad moderada: existe una contractura
fija en flexin en la articulacin interfalngica
proximal, no detectndose en extensin en la meta-
tarsofalngica.
- Deformidad severa: existe una contractura fija
en flexin en la articulacin interfalngica y en
extensin en la metatarsofalngica, con subluxa-
cin o luxacin de la falange sobre la cabeza del
metatarsiano.
Con criterio general, estas deformidades tienen
indicacin quirrgica si presentan una sintomato-
loga no corregible mediante tcnicas de ortesis. No
obstante, en el PD y en funcin de la potencialidad
de generar zonas de riesgo ulcerativo, opinamos
que deben intervenirse quirgicamente de forma
preventiva y aun en el caso de que no sean sinto-
mticas.
Tcnica
El abordaje quirrgico es habitualmente elptico
sobre la zona de queratosis, con la finalidad de
proceder a su exresis. En personas jvenes con
un deformidad ligera, la transferencia del tendn
flexor largo de los dedos al extensor puede resultar
suficiente. Cuando la deformidad es moderada
debemos ser ms agresivos y actuar sobre el tejido
seo. Para ello se seccionan la cabeza y el cuello
de la falange proximal y a continuacin se realiza
una desmodesis. Cuando tras la intervencin se
detecta una excesiva tensin del tendn extensor
largo de los dedos, es aconsejable efectuar una teno-
toma percutnea del mismo con la articulacin del
tobillo en posicin neutra. Ocasionalmente se puede
emplear una aguja de Kirschner fina de 0,045-0,065
para mantener la posicin temporalmente.
CIRUGA ORTOPDICA DEL PIE DIABTICO. Silvestre A., Gomar F.
159
En los casos en que la deformidad es de tipo
severo, resulta imperativo efectuar una reseccin
de la cabeza y cuello de la falange proximal,
asociada a un alargamiento del tendn extensor largo
de los dedos, una tenotoma del extensor corto y
una capsulotoma dorsal a nivel de la articulacin
metatarsofalngica.
Si la hiperextensin de sta no se corrige con
las tcnicas anteriores, deben seccionarse los liga-
mentos colaterales, llevar la articulacin a su posi-
cin neutra y reparar el tendn extensor largo en
esta posicin.
La correccin de la articulacin metatarsofa-
lngica debe efectuarse en ambos planos antero-
posterior y coronal, y la osteosntesis mediante
una aguja de Kirschner es de utilidad para mantener
la posicin. A continuacin se aplica un vendaje
compresivo para mantener la posicin del dedo que
debe modificarse con frecuencia hasta que ceda el
edema.
La artroplastia reseccin de la articulacin inter-
falngica proximal proporciona buenos resultados
para eliminar las prominencias dorsales sobre las
que se forman lesiones hiperqueratsicas que pueden
desembocar en lceras y con criterio general est
indicada en las denominadas deformidades est-
ticas.
Cuando la deformidad es severa y de tipo din-
mico puede ser preferible realizar una artrodesis
interfalngica.
Para ello hay que resecar la cabeza y el cuello
de la falange proximal, as como la porcin proximal
de la falange media. De esta manera es factible
enfrentar el hueso esponjoso. A continuacin se
introduce una aguja de Kirschner (0,045-0,065) a
travs del canal de la falange media.
Posteriormente, se enfrentan las dos superficies
seas esponjosas y se introduce retrgradamente la
aguja hasta la base del dedo. sta se mantiene
durante unas cuatro semanas y se retira transcurrido
este perodo sin necesidad de anestesia.
Dedos en martillo
La deformidad en martillo se debe a una contrac-
tura en flexin de la articulacin interfalngica distal,
que puede producir molestias y zonas de friccin
con el calzado y que con frecuencia provoca hiper-
queratosis a nivel de la porcin distal del dedo.
El tratamiento conservador de esta deformidad
con ortesis y frulas generalmente no da resultados
satisfactorios.
Entre las posibles tcnicas quirrgicas comen-
tamos:
a) La tenotoma del flexor largo a nivel del
pliegue de flexin de la interfalngica distal.
b) La artroplastia reseccin a nivel de la articu-
lacin interfalngica distal.
c) La reseccin subtotal o total de la falange
media asociada a una desmodesis dorsal.
Algunos autores recomiendan en estos casos la
amputacin de la mitad distal de la falange distal
incluyendo la ua y la matriz ungueal, lo que permite
corregir la deformidad, aunque no parece una tcnica
aconsejable siempre que se pueda resolver el
problema mediante opciones menos radicales que
preserven la ua.
La artroplastia reseccin requiere en ocasiones
la tenotoma del flexor largo del dedo a nivel del
pliegue de la articulacin interfalngica distal, con
la posterior correccin manual de la deformidad
articular. Es una tcnica sencilla y que suele aportar
muy buenos resultados.
Tcnica
Esta tenotoma se efecta percutneamente,
aplicndose posteriormente un punto o dos de
sutura si es preciso. El hallux tambin puede verse
afectado por un deformidad en martillo, como
consecuencia de la rotura del tendn extensor largo
del primer dedo. La correccin de esta deformidad
es ms compleja y precisa de una reparacin directa
del extensor y la colocacin de una aguja de
Kirschner manteniendo la articulacin en posicin
neutra. La aguja, que protruye unos 2-3 mm de la
punta del dedo, se mantiene durante unas cuatro
semanas y posteriormente se retira sin necesidad
de anestesia.
Siempre, y como ya se ha sealado en anteriores
tcnicas, con posterioridad a este tipo de ciruga es
TRATADO DE PIE DIABTICO
160
aconsejable utilizar un zapato de caja anterior ancha,
para evitar zonas de friccin (Tabla I).
4.- TRATAMIENTO DE LAS
LESIONES HIPERQUERATSICAS
EN EL ESPACIO INTERDIGITAL
La presin mecnica del cndilo seo de una
falange contra el de un dedo adyacente puede
provocar la aparicin de lesiones hiperqueratsicas
heloma molle, que suelen localizarse con mayor
frecuencia en el cuarto espacio interdigital (vase
el Captulo IX).
Es de gran importancia que estas lesiones sean
siempre valoradas con criterios podolgicos conser-
vadores, y nicamente en el caso de nula respuesta
teraputica, hay que plantearse la posibilidad de
efectuar una sindactilizacin.
El tratamiento conservador se basa en el empleo
de separadores interdigitales, asociados a un calzado
de caja anterior ancha con el objeto de disminuir la
presin. Si a pesar de estas medidas persiste el dolor
o existe riesgo de que la lesin se ulcere est indi-
cada la intervencin quirrgica.
Previamente a la misma hay que realizar un
estudio radiolgico que permita identificar la promi-
nencia sea que desencadena el problema. Es impor-
tante sealar cuidadosamente la incisin y evitar
daar o eliminar el tejido celular subcutneo para
preservar la vascularizacin.
Tcnica
La sindactilizacin es una tcnica muy adecuada
para el tratamiento de las lesiones recidivantes o de
aquellas previamente infectadas. Debemos tener en
cuenta que hay que proceder a la extirpacin de
suficiente extensin de tejido seo para evitar la
irritacin provocada por el hueso adyacente. Se
efecta una incisin sobre la zona hiperqueratsica
y se extirpa. A continuacin se realiza una incisin
en el dedo adyacente respetando en ambas inci-
siones el tejido celular subcutneo.
Posteriormente se extirpan las zonas prominentes
de tejido seo condilectoma y en algunas
ocasiones es aconsejable resecar la porcin distal
de la falange proximal artroplastia reseccin.
Acontinuacin y mientras se mantiene el dedo esta-
bilizado y alineado, se suturan ambas incisiones,
consiguiendo la sindactilizacin. Esta tcnica propor-
ciona estabilidad al dedo tras la artroplastia resec-
cin. Finalmente se aplica un vendaje compresivo
y se permite la deambulacin con un zapato de suela
rgida.
CIRUGA ORTOPDICA DEL PIE DIABTICO. Silvestre A., Gomar F.
161
Tabla I
Algoritmo de tratamiento de los problemas del antepi.
Def ormidad
1
er
dedo
Def ormidad
5 dedo
Otras
def ormidades
Metatarsalgia
plantar
dorsal
taln
Condilectomas
vs
Osteotoma en galn
Artropastia-reseccin
vs
Artrodesis
Condilectomas
vs
Osteotoma en cua
* Artrosis metatarso-falngica, edad avanzada
* ngulo intermetatarsiano < 15
* ngulo intermetatarsiano > 15
Keller-Brandes
McBride vs Osteotoma en
Osteotoma proximal
5.- TRATAMIENTO DE LA
METATARSALGIA EN EL PIE DIABTICO
Como ya se ha mencionado en captulos prece-
dentes, la neuropata causa la atrofia de la almoha-
dilla plantar. En estos casos, el aumento de la flexin
sobre las epfisis distales de los metatarsianos
provoca un aumento de la presin, una reaccin
inflamatoria, y la posibilidad de una lesin hiper-
queratsica que se puede ulcerar.
El tratamiento conservador mediante plantillas
de descarga no siempre es efectivo, y se han
propuesto diversas alternativas tcnicas para corregir
esta patologa.
Puede actuarse a nivel de la cabeza de los meta-
tarsianos o a nivel de la base de los mismos.
Condilectoma plantar
Se practica una incisin dorsal centrada en la
articulacin metatarsofalngica, y se incide la cpsula
y el periostio, reflejndolas lateral y medialmente,
y exponiendo el cuello y la cabeza del metatarsiano.
Se disecan los ligamentos colaterales y se flexiona
plantarmente la falange proximal. A continuacin
se reseca la prominencia plantar de la cabeza del
metatarsiano con un ostetomo fino y si es nece-
sario se extirpa la porcin distal de la superficie
articular con un ostetomo perpendicular al eje de
la difisis.
Finalmente se reduce la articulacin y se cierra
la herida. Posteriormente se coloca un vendaje
compresivo, se permite la carga apoyando el taln,
y se inicia la rehabilitacin.
Entre las complicaciones que presenta esta inter-
vencin cabe mencionar la inestabilidad articular, la
transferencia de la metatarsalgia y la rigidez articular.
Ostetotoma en cua de sustraccin dorsal
de los metatarsianos
Tcnica de preferencia a nuestro criterio, en
funcin de que sus resultados son superiores a la
condilectoma plantar.
Se realizan dos incisiones dorsales en los espa-
cios intermetatarsianos entre el IV y V, y entre
el II y III radios y a nivel de la base de los meta-
tarsianos. Se separan lateral o medialmente los exten-
sores y se efecta una cua dorsal de sustraccin
con una sierra fina. Posteriormente se cierra la herida
y se permite la carga inmediata para que los meta-
tarsianos se adapten a la nueva posicin y las cabezas
se eleven. El vendaje compresivo se retira una vez
que cicatricen las heridas.
6.- CIRUGA DE LAS
UAS EN EL PIE DIABTICO
La patologa ungueal, que con carcter general
carece de trascendencia por s misma, puede tener
en el enfermo diabtico repercusiones impor-
tantes por las complicaciones que se pueden
desencadenar.
De entre las patologas susceptibles de trata-
miento quirrgico tenemos la onicogrifosis, la onico-
micosis, la paroniquia, las exostosis subungueales
y las neoplasias subungueales.
La ciruga de las uas se debe efectuar siempre
en un mbito quirrgico en condiciones de asepsia
adecuada. No debe emplearse anestesia a base de
epinefrina a nivel del dedo, aunque s es posible
utilizar un torniquete digital, que debe ser liberado
tras extirpar la matriz antes del cierre cutneo. Con
posterioridad se aplica un vendaje compresivo y se
siguen las mismas pautas que tras una intervencin
quirrgica.
El principal problema que pueden presentar estas
lesiones es la infeccin, que desde el dedo puede
diseminarse hasta la vaina de los flexores provo-
cando una tenosinovitis supurativa.
Por ello, todos los procesos infecciosos prximos
a las uas deben ser diagnosticados y tratados correc-
tamente con la mayor precocidad posible.
Onicogrifosis, onicomicosis
e incurvacin de la ua
En estos casos es aconsejable efectuar una abla-
cin de la ua y de la matriz ungueal tcnica de
Zadik.
Para ello se realiza una incisin de unos cinco
milmetros en la parte proximal de cada uno de los
TRATADO DE PIE DIABTICO
162
ngulos de la ua hasta el eponiquio. Se elevan los
flaps y se retraen proximalmente. A continuacin
se eleva la ua con unas pinzas de hemostasia y se
efecta su avulsin. Se incide la matriz ungueal
proximalmente al eponiquio y transversalmente
hasta el periostio de la falange adyacente y se realiza
otro corte transversal distal a la lnula. Se extirpa
completamente la matriz y se curetea la zona subya-
cente. Finalmente se cierra el eponiquio y se aplica
un vendaje compresivo.
Ua encarnada
En estos casos basta con efectuar una resec-
cin en cua del margen de la ua, de la matriz
y del lecho ungueal. Se practica una incisin de
unos cinco milmetros en el eponiquio, lo que
permite exponer la raz de la ua. A continua-
cin se realiza una excisin en cua de la ua
y del tejido cutneo, tras la cual se curetea la
lesin, se cierra la incisin y se aplica un vendaje
compresivo. Es el denominado procedimiento
de Winograd, de gran utilidad para eliminar el
borde ungueal, el tejido hipertrofiado del pliegue
lateral ungueal, as como el tejido de granula-
cin de dicha rea.
Esta tcnica, publicada por Winograd en 1929,
ha soportado el paso del tiempo, ya que suele propor-
cionar excelentes resultados.
Finalmente, en las lesiones recidivantes ungue-
ales se puede plantear la amputacin terminal de
Syme, que se realiza mediante una incisin rode-
ando la ua y el lecho ungueal y se extirpa sta, el
lecho ungueal y el tejido circundante.
Posteriormente y mediante la diseccin cuida-
dosa, separando el tejido celular subcutneo de la
zona plantar, se efecta la reseccin de la porcin
distal de la falange con una sierra elctrica fina.
Finalmente se realiza el cierre con el flap plantar y
se aplica un vendaje compresivo.
Estas tcnicas no deben realizarse en presencia
de signos infecciosos, y es fundamental, como ya
se ha insistido en captulos precedentes, disponer
previamente de una evaluacin de la perfusin arte-
rial, ya que un porcentaje de las lesiones necrticas
que presenta el PD tienen su origen en terapias de
actuacin sobre patologa ungueal en pies mal
perfundidos. Por tanto, no deben realizarse si no
existe la certeza de que hay un correcto balance
circulatorio que asegure la cicatrizacin.
CIRUGA ORTOPDICA DEL PIE DIABTICO. Silvestre A., Gomar F.
163
1.- INTRODUCCIN
Los problemas derivados de la patologa del pie
en el enfermo diabtico constituyen uno de los obje-
tivos prioritarios de la Declaracin de San Vicent,
y del Programa Nacional de Diabetes. Ambos se
proponen como objetivos conseguir en un perodo
de cinco aos la reduccin en un 50% del ndice
actual de amputaciones secundarias a la patologa
del pie diabtico (PD).
La principal argumentacin en que se basan
ambos para conseguir este objetivo es la evidencia
bibliogrfica, absolutamente contrastada, en la que
se demuestra que el diagnstico precoz y las pautas
de prevencin primaria y secundaria sobre las
lesiones pueden llegar a reducir hasta en un 85%
aquellas situaciones en las que en la actualidad la
nica opcin es la amputacin.
Ambos, diagnstico y prevencin, tienen unos
elementos estratgicos que implican a un amplio
grupo de actores, y que abarcan desde el propio
enfermo diabtico y sus familiares ms cercanos, a
los profesionales de atencin primaria y hospita-
laria, y a las administraciones sanitarias.
La intencionalidad de este Captulo es analizar
y proponer diversas lneas de actuacin en estos
mbitos.
2.- PREVENCIN PRIMARIA
En el PD, la prevencin primaria tiene como
objetivos definir, proponer, consensuar y realizar
una serie de acciones estratgicas con la finalidad
de evitar la aparicin de lesiones desde el mismo
momento del diagnstico de la diabetes mellitus
(DM).
Como se ha sealado en captulos precedentes,
es ya a partir de este momento cuando puede consi-
derarse el pie del enfermo diabtico como un "pie
de riesgo".
Las experiencias publicadas por aquellos grupos
que han conseguido implantar estas estrategias son,
con un elevado nivel de evidencia, incuestionables
en cuanto a la reduccin de las complicaciones, de
la tasa de amputaciones y del nmero de reinter-
venciones.
Educacin sanitaria
sobre los cuidados del pie
De forma simultnea con la informacin del
propio manejo de la DM controles de glucemia,
administracin de medicacin, signos de hipoglu-
cemia o hiperglucemia, debe facilitarse al enfermo
y a los familiares aquella informacin que les aporte
conocimientos suficientes y que les sensibilicen
sobre la importancia de detectar y valorar cualquier
anomalia en los pies.
En este sentido, en la Tabla I y en los Anexos
1-8 se expone la estrategia de informacin propuesta
y que debera ser planteada al enfermo diabtico y
a su entorno ms cercano en un programa de varias
sesiones por el equipo de medicina familiar y comu-
nitaria.
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
165
CAPTULO XIII
ESTRATEGIAS DE PREVENCIN
EN ATENCIN PRIMARIA
Y HOSPITALARIA
Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
1.- Introduccin
2.- Prevencin primaria
3.- Prevencin secundaria
4.- Prevencin terciaria
5.- Programa de mejora de calidad
asistencial en el pie Diabtico.
Equipos interdisciplinarios
TRATADO DE PIE DIABTICO
166
Tabla I
Prevencin primaria del pie diabtico. Estrategia en medicina primaria.
Modificado de: Steps for preventing diabetes foot problems (NIDDK, 1997)
CRIBADO ANUAL DEL PIE
CLASIFICAR LOS HALLAZGOS
EDUCACIN PARA LA SALUD
SEGUIMIENTO DE PACIENTES
PLAN DE MANEJO
Anamnesis
Exploracin
Pie de bajo riesgo
Sensibilidad superficial intacta
Pulsos pedios presentes
Sin deformidades
Sin antecedentes de lcera ni amputacin
Pie de alto riesgo
Prdida de sensibilidad superficial
Ausencia de pulsos perifricos
Deformidades severas del pie
Antecedentes de lcera o amputacin
Informar al paciente sobre su categora de riesgo
Ensear tcnicas de autocuidado
Indicar el calzado adecuado
Abandono del hbito tabquico
Recalcar la importancia del control glucmico para reducir el riesgo de
problemas en el pie y otras complicaciones
PIE DE BAJO RIESGO
Realizar un cribado anual del pie diabtico
Educacin para autocuidados
PIE DE ALTO RIESGO
Sealar con claridad el alto riesgo en la historia clnica
Explorar los pies en cada visita (al menos cada tres meses)
Identificar cundo hay necesidad de consulta con otras especialidades
Proporcionar educacin para el autocuidado
Asegurarse de que las personas mayores o con problemas de visin reciben
la ayuda adecuada para el cuidado diario
Obtener el mejor control metablico
Identif icar la necesidad de:
Educacin para la salud
Pruebas diagnsticas
Prescripcin de prtesis y calzado
Consultas con otros especialistas
Actuacin sobre factores de riesgo que contri-
buyen al desarrollo del pie diabtico
Tabaquismo: el hbito del consumo regular de
diez o ms cigarrillos diarios e iniciado en la adoles-
cencia ha evidenciado ser una variable de carcter
predictivo positivo para la amputacin de la extre-
midad en aquellas personas en que el inicio de la
DM es anterior a los treinta aos de edad, en razn
al efecto sinrgico que implica la asociacin de dos
factores de riesgo en un perodo evolutivamente largo.
Como factor de riesgo de la isquemia en la extre-
midad inferior, el abandono del hbito tabquico es
una de las modificaciones ms importantes en la
conducta del enfermo diabtico que va a contribuir,
adems, a disminuir el riesgo de aparicin de la
enfermedad cardiovascular y cerebrovascular.
Hiperglucemia: diversos estudios, entre ellos el
DCCT Diabetes Control and Complications
Trial realizado en la DM tipo I y el UKPDS
(United Kingdom Prospective Diabetes Study) en
la DM tipo II, han demostrado que un correcto
control metablico reduce el desarrollo de compli-
caciones como la neuropata, la retinopata y la
nefropata, y en menor grado la vasculopata en las
extremidades inferiores.
Entre un 20% y un 40 % de los enfermos con
DM tipo II ya presentan complicaciones neurop-
ticas y vasculares en el momento del diagnstico.
Un programa efectivo de prevencin sobre el PD
debera iniciarse, al menos desde un punto de vista
terico, con una estrategia de diagnstico precoz
de la DM.
En este sentido, la adopcin de los nuevos crite-
rios diagnsticos propuestos recientemente por la
American Diabetes Association y recogidos en el
informe de la Organizacin Mundial de la Salud
puede representar la deteccin de un mayor nmero
de personas en fases asintomticas.
Hipertensin: los enfermos diabticos e hiper-
tensos presentan un riesgo cinco veces superior de
desarrollar vasculopata perifrica. No obstante, no
hay evidencias de que el correcto control de la
tensin arterial haya podido ser correlacionado con
reduccin en el nmero de amputaciones.
Dislipemia. Los trastornos lipdicos asociados
a la DM aumento de LDLc, aumento de trigli-
cridos y disminucin de HDLc se han correla-
cionado con el desarrollo de la enfermedad vascular
perifrica, si bien tampoco existen suficientes eviden-
cias que demuestren que el buen control de la disli-
pemia en el enfermo diabtico incida en el nmero
de amputaciones.
Nivel socioeconmico: una situacin cultural,
social y familiar deficiente se ha correlacionado con
un mayor riesgo en la formacin de lceras y de
amputacin. Hbitos de higiene, la no aceptacin
de la enfermedad, el escaso inters por la infor-
macin, la demora en la consulta sobre lesiones
iniciales, y la menor frecuentacin de los servicios
sanitarios asociados a un deficiente respaldo en el
mbito familiar, implican, no slo una mayor inci-
dencia de las complicaciones, sino tambin un peor
curso evolutivo de las mismas.
3.- PREVENCIN SECUNDARIA
Se define como tal a aquel conjunto de actua-
ciones destinadas a detectar, cuidar y tratar precoz-
mente las alteraciones ya manifestadas en el pie del
enfermo diabtico. Cuando ste inicia la sintoma-
tologa de neuropata o vasculopata en sus extre-
midades inferiores necesariamente no va a evolu-
cionar a estadios de ulceracin y fases de
complicacin, y de hecho puede no manifestarlas
a lo largo de toda su vida.
Ello depender, al margen de la propia agresi-
vidad de la enfermedad, de que tenga la opcin de
conocer y seguir programas educacionales espec-
ficos.
Dichos programas deben ser impartidos por aque-
llos grupos de profesionales implicados en todos
los aspectos clnicos de la DM, como se expone en
el ltimo apartado de este Captulo.
Desde un punto de vista de racionalidad,
eficiencia y optimizacin de recursos, las medidas
a adoptar deben estar en funcin de la severidad o
estadio en el momento del diagnstico.
De una forma prctica pueden considerarse
cuatro estadios, de menor a mayor gravedad, y que
corresponden a determinadas fases clnicas ya
expuestas en otros captulos.
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
167
Estadio 1
No existen alteraciones de la sensibilidad, defor-
midades ni ulceracin previa.
Los controles deben establecerse con una perio-
dicidad cuatrienal.
Estadio 2
Caracterizado por la disminucin de la sensibi-
lidad, con o sin signos de vasculopata, pero no se
objetivan deformidades ni ulceracin. El segui-
miento ser similar al comentado en el apartado
anterior pero insistiendo muy especialmente en el
examen diario de los pies, por parte del paciente o
familiares, y en las medidas higinicas.
Estadio 3
Existe disminucin de la sensibilidad y defor-
midades en los pies. No hay ulceracin previa.
Similar al apartado anterior pero los controles
mdicos o de enfermera deben establecerse con
mayor frecuencia. Es, adems, recomendable indicar
el control podolgico regular, con la finalidad de
pautar las medidas correctoras expuestas en los
Captulos IX y XI. Si stas no consiguen sus obje-
tivos, deber valorarse el tratamiento quirrgico
para modificar las deformidades detectadas.
Estadio 4
Significado por la disminucin de la sensibi-
lidad, la objetivacin de deformidades en los pies
y el antecedente de lcera. La pauta es similar al
apartado anterior, valorando que la posibilidad de
la recidiva ulcerosa resulta elevada.
4.- PREVENCIN TERCIARIA
En esta fase, las actuaciones van dirigidas al
tratamiento de la lesin ulcera o gangrena, y
al el proceso de rehabilitacin, posterior a una ampu-
tacin no evitada.
Los objetivos en esta fase son:
a) Mantener al enfermo asintomtico.
b) Conseguir su normalizacin metablica.
c) Prevenir o minimizar las complicaciones.
d) Mejorar su calidad de vida.
5.- PROGRAMA DE MEJORA DE
CALIDAD ASISTENCIAL. EQUIPOS
INTERDISCIPLINARIOS
Medicina primaria
La credibilidad de un proyecto de formacin
continuada y de calidad asistencial al enfermo diab-
tico en el mbito de la atencin primaria, debe
basarse en la elaboracin y el seguimiento de un
programa estructurado sobre la DM. En su desa-
rrollo deben considerarse los siguientes elementos:
a) Elaboracin de un protocolo consensuado que
establezca, entre otros, los criterios de valo-
racin inicial, el control evolutivo y la acce-
sibilidad a las tcnicas diagnsticas y tera-
puticas necesarias.
b) Designacin de un profesional responsable
de la coordinacin interna del equipo y externa
con los niveles especializados hospitalarios
y extrahospitalarios.
c) Sistema de registro actualizado de enfermos.
Una forma factible y rpida de iniciarlo es a
partir de las prescripciones de frmacos y
material autoanaltico relacionados con la DM,
que con posterioridad y en la consulta se
completa con la relacin de enfermos tratados
nicamente con rgimen diettico.
d) Historia clnica, protocolizada, con especial
anotacin de la existencia de un "pie de riesgo".
e) Apartado especfico de monitorizacin
mltiple para el registro de las actividades
sealadas en el protocolo de la DM y los otros
factores de riesgo frecuentemente asociados.
f) Circuito de deteccin de aquellos enfermos
que no acuden a la revisin programada.
g) Comisin de calidad que identifique y analice,
entre otros cometidos, aquellos problemas o
TRATADO DE PIE DIABTICO
168
situaciones susceptibles de mejora y esta-
blezca los criterios mnimos de calidad asis-
tencial.
La necesidad de que el PD sea valorado y tratado
de forma multidisciplinaria es un hecho que actual-
mente pocos expertos discuten, si bien son contados
los mbitos donde los equipos multidisciplinarios
existen como tales y de forma estructurada. Este
enfoque del PD se justifica tanto por la propia opti-
mizacin de los recursos en su fase diagnstica,
como por una mayor racionalidad, operatividad,
eficacia y eficiencia en su fase teraputica, a menudo
compleja y de morbilidad elevada en funcin de la
pluripatologa del enfermo diabtico.
El papel del profesional de enfermera en las
fases de profilaxis primaria y secundaria es esen-
cial y, en nuestro criterio, la educacin sanitaria del
enfermo diabtico mediante seminarios o talleres
prcticos corresponde a su mbito (Anexo 9 - 12).
La figura del trabajador social es, asimismo, de
importancia en aquellas situaciones socio-familiares
que no garantizan un seguimiento correcto o el aban-
dono de las pautas de prevencin. Su conocimiento
e informacin al Equipo de tales circunstancias
deben permitir la seleccin del enfermo en un grupo
que precise de mayor dedicacin.
Como tambin se ha venido argumentando, el
podlogo es un profesional que interviene en los
problemas del PD desde el mismo momento del
diagnstico de la DM y que debe valorar los factores
que implican un "pie de alto riesgo". Como ha
quedado argumentado en el Captulo IX, su concurso
profesional en la vertiente teraputica es impres-
cindible en aquel grupo de enfermos, no infrecuente,
que presentan dficit visual o cualquier otro impe-
dimento fsico para una correcta inspeccin e higiene
de sus pies.
Finalmente, la interrelacin entre este equipo de
medicina primaria y el hospitalario en el segui-
miento de estos enfermos es fundamental.
Como se ha mencionado en el Capitulo VI, en
el diagnstico inicial de la propia DM debe reali-
zarse un examen basal neurolgico, articular y
vascular que catalogue la situacin de riesgo del
pie para que con posterioridad, pueda ser utilizado
de referencia en su curso evolutivo.
Los Anexos 13 - 17 constituyen guas de crite-
rios e indicadores de calidad, con la que iniciar el
trabajo en este mbito. Cada equipo debe establecer
los indicadores de problemas que consideren suscep-
tibles de mejora, estableciendo estndares, modi-
ficables segn avance su experiencia en su utiliza-
cin. En funcin de ello, se recomienda la evaluacin
anual a partir del muestreo aleatorio o sistemtico,
con inclusin de cinco pacientes por mdico y enfer-
mera en aquellos centros o reas bsicas de salud
con una plantilla superior a los seis facultativos, y
con un tamao de la muestra en todo caso no infe-
rior a treinta en aquellos que presentan un nmero
de profesionales inferior a seis.
mbito hospitalario
La complejidad diagnstica, clnica y terapu-
tica del PD, evidenciada en todos y cada uno de los
captulos precedentes, implica en el mbito hospi-
talario la necesidad ineludible de una estrategia
multidisciplinaria. No obstante, debe reconocerse
que se ha avanzado de forma muy limitada en esta
orientacin, y no es infrecuente que la asistencia
hospitalaria a estos enfermos se realice de forma
sesgada o desconexionada.
No es una situacin infrecuente la del enfermo
en el que se indican y realizan complejas tcnicas
de revascularizacin arterial con la finalidad de
lograr que una amputacin pueda ser viable a un
nivel lo mximo conservador, sin evaluar previa-
mente y con amplitud la coexistencia de una pato-
loga osteoarticular a nivel de la articulacin de la
rodilla que va a determinar una colocacin de
prtesis difcil, conflictiva, cuando no imposible.
Como tampoco lo es la indicacin de selectivas
ortesis sin la suficiente evaluacin psicolgica del
enfermo y de su realidad socio-familiar.
Estas y otras situaciones extradas de la realidad
diaria, inherentes a determinadas dinmicas hospi-
talarias y a la elevada prevalencia del PD, no cons-
tituyen ejemplos de una deficiente o reprobable
prctica clnica, sino de que la complejidad del
enfermo diabtico, que debe ser asistido por
problemas agudos y graves en el pie, precisa de la
optimizacin de unos recursos hospitalarios, por
otro lado, ya existentes.
No tan slo demandan, sino que justifican, en
nuestro criterio, la implantacin y articulacin de
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
169
equipos o unidades funcionales hospitalarias inte-
gradas por expertos en endocrinologa, neurologa,
ciruga ortopdica, rehabilitacin, podologa, tcnicos
en ortopedia, asistencia social y angiologa y ciruga
vascular, que posibiliten el enfoque integral y singu-
larizado de cada enfermo.
Sus objetivos consistiran en:
a) Implantar en la institucin los protocolos diag-
nsticos y teraputicos que se han comentado
en los diversos captulos de este tratado,
adecundolos a sus posibilidades reales de
actuacin.
b) Reducir tanto la variabilidad como la reite-
racin diagnstico-teraputica.
c) Constituir un grupo de trabajo que analice,
de acuerdo con los mismos, las diversas posi-
bilidades teraputicas en cada enfermo en
concreto, con el objetivo de
d) Conseguir el mximo nivel de protetizacin
funcional y su reintegracin efectiva a la vida
normalizada.
e) Mantener una lnea de informacin gil y reci-
proca con los Equipos de Medicina Primaria
en el seguimiento evolutivo.
TRATADO DE PIE DIABTICO
170
ANEXO 1
Cribado de pie diabtico
Anamnesis
Presenta algn sntoma en los pies desde la anterior evaluacin?
Tiene historia actual o antecedentes de lcera en el pie?
Refiere claudicacin intermitente?
Exploracin
Caractersticas de las uas
Deformidades de los pies
Pulsos perifricos
Sensibilidad: monofilamento
Caractersticas de la piel
Caractersticas del calzado
Acontinuacin exponemos unas recomendaciones en cuanto a metodologa de trabajo, contemplando el
proceso educativo, tanto en la persona con un pie sano, como en la que presenta un pie de riesgo o ante la
presencia de lcera, gangrena o riesgo de amputacin.
Cuidado del pie: por qu? Complicaciones a largo plazo.
Ventajas de un buen control metablico
Qu hacer?
Explique:
- Cmo un mal control metablico, si es mantenido durante mucho tiempo, puede daar los riones, el
sistema cardiovascular, los ojos y el sistema nervioso. Comente la contribucin del tabaco a estos daos.
- Las ventajas de un buen control metablico a largo plazo. Comente cmo va a conservar una mejor
funcin renal, cardiocirculatoria, visual y del sistema nervioso.
- Las alteraciones que pueden sufrir sus pies, comentando que ese riesgo es mnimo si mantiene habi-
tualmente un buen control metablico y una serie de cuidados.
Valore en qu condiciones est el diabtico respecto a poder encargarse del autocuidado de sus pies (capa-
cidad visual, movilidad...). Si existe algn inconveniente para el autocuidado hay que implicar a algn fami-
liar, amigo, vecino para, ensearle e instruirle tambin.
Explore si existen miedos o temores y trate de desmontarlos mediante el razonamiento y ayudndose con
ejemplos de otras personas diabticas cercanas o del grupo. Trate el tema del pie diabtico de una forma
positiva.
Cmo?
Mediante una exposicin tanto en educacin individual como en grupal. En la grupal estimular la parti-
cipacin de los integrantes, pidiendo que expliquen sus experiencias al respecto, tratando de enfocar positi-
vamente toda la informacin.
Con qu material?
Utilice la ficha n 1.
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
171
ANEXO 2
Programa estructurado de educacin para la salud y prevencin del pie diabtico
TRATADO DE PIE DIABTICO
172
Higiene y cuidado de los pie
Qu hacer?
Exponga cul es la higiene y cuidados diarios recomendables para sus pies: lavado y secado de los mismos.
Hidratacin. Cuidado de las uas y tcnica de corte. Pregunte a la persona cmo cuida sus pies, cmo se los
lava, con qu frecuencia lo hace, qu tipo de instrumentos (tijeras, cortauas, si usa callicidas, tiritas, etc.)
usa para ello. Instruya en la autovigilancia e inspeccin de los pies (bsqueda de callos, durezas, grietas,
infecciones, cambios de color, heridas, lceras).
Pida a la persona que analice los posibles errores en el cuidado de sus pies. Puede ser til pedirle que
traiga a la consulta el material que tiene en su casa destinado a ello.
Cmo?
En educacin individual mediante explicacin y, si es posible, demostracin diabtica. En educacin
grupal mediante explicacin demostracin prctica y sesiones en grupo, valorando los aciertos y los
errores.
Qu material utilizar?
Fichas nos. 2 y 3. Para sesiones prcticas, palangana, termmetro, esponja, gel de bao neutro, toalla,
crema hidratante, lupa, espejo, tijeras de punta roma, lima.
Calzado y ropa
Qu hacer?
Comente cul es el calzado y la ropa ms adecuados para sus pies. Explique cul es el horario ms
adecuado para comprar el calzado.
Cmo?
En educacin individual mediante explicacin. Pida a la persona que traiga algunos de sus pares de
zapatos y comenten sus caractersticas. Pdale que dibuje una plantilla de sus pies y que luego compruebe
si se adapta bien a su zapato o si, por el contrario, se deforma o arruga. En educacin grupal tras la expli-
cacin, se pueden organizar sesiones simuladas de compra de zapatos, calcetines, medias, etc.; dibujar las
plantillas de los pies.
Con qu material?
Ficha n 4. Para sesiones prcticas, distintos grupos de calzado, de calcetines, de medias.
ANEXO 3
ANEXO 4
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
173
Circunstancias de riesgo para sus pies
Qu hacer?
Comente qu circunstancias o situaciones son de riesgo para sus pies. Pregunte si alguna vez se ha encon-
trado en alguna de ellas
Cmo?
Mediante explicacin en educacin individual y grupal
Con qu material?
Utilice las fichas n 3 y 5 (recomendaciones generales para evitar riesgos)
Pie de riesgo
Qu hacer?
Si presenta neuropata diabtica, comente que el sistema de alarma que tenan sus pies para defenderse
de agresiones como el calor, los traumatismos, etc., es deficiente, y lo tiene que suplir l personalmente
estando ms atento a ello, teniendo precauciones.
Si presenta alguna herida o erosin, explique y muestre cmo curar erosiones y heridas.
Si presenta deformidades o hiperqueratosis, informar de qu tipo y cmo solucionarlas; aconseje el calzado
adecuado.
Si presenta enfermedad vascular perifrica, aconseje el abandono del tabaco.
Cmo hacerlo?
Mediante exposicin y sesin prctica (por ej., curas).
Con qu material?
Utilice la ficha n 5.
ANEXO 6
ANEXO 5
TRATADO DE PIE DIABTICO
174
ANEXO 7
Circunstancias de consulta con el mdico
Qu hacer?
Informe en qu circunstancias debe consultar con su mdico/a y enfermero/a. Comente la necesidad de
revisiones peridicas
Cmo hacerlo?
Mediante explicacin
Con qu material?
Fichas nos. 3 y 5.
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
175
ANEXO 8
Educacin para la reduccin de los factores de riesgo
Educacin para el abandono del tabaco
Recomiende siempre dejar de fumar.
Valore la motivacin.
Qu le parecera dejar de fumar?
Qu razones tendra usted para dejar de fumar?
Qu beneficios cree que obtendr si deja de fumar?
Est usted pensando en dejar de fumar? Para cundo?
Valore si previamente dej de fumar y qu osurri.
Comenten los problemas que puedan surgir.
Comenten los recursos o estrategias para afrontar estos problemas. Busquen apoyos.
Confeccionen un plan de cambio.
No existe intencin de dejar de fumar: siga aconsejando el abandono. Motive.
Existe intencin de dejar de fumar: establezcan el calendario y la estrategia. Cite para seguimiento.
Otros factores de riesgo
En cuanto al resto de los factores de riesgo relacionados fundamentalmente con el estilo de vida y alimen-
tacin estn en el marco general de la EPS en diabetes.
TRATADO DE PIE DIABTICO
176
ANEXO 9
Propuesta de criterios e indicadores para un Programa de Mejora de la calidad. Grupode Diabetes
de laSociedad Andaluza de Medicina Familiar y Comunitaria, 1997
CRITERIO
1. Estructura
1.1 Protocolo consen-
suado con el
equipo y aceptado
1.2 Consulta progra-
mada
1.3 Programa estructu-
rado EPS
1.4 Hoja monitoriza-
cin
1.5 Visita conjunta
mdico-enfermera
EXCEPCIONES ACLARACIONES
Mdico - enfermera
trabajan aislados en
consultorio sin equipo
de referencia
Hoja de monitoriza-
cin: hoja especfica
para diabetes y/o
factores de riesgo
cardiovascular donde
se vuelcan los conte-
nidos de la visita
(anamnesis, explora-
cin analtica, conte-
nidos educativos,..)
INDICADOR
N mdicos con...
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
177
ANEXO 10
CRITERIO
1. Proceso
2.1. Diagnstico (dg):
La Diabetes debe
haber sido diag-
nosticada con al
menos uno de los
siguientes
mtodos:
Glucemia al azar
igual o superior a 200
mg/dl ms sntomas y
signos de diabetes
(poliuria, polifagia,
polidipsia, prdida de
peso)
Glucemia basal en
plasma venoso igual
o superior a 126
mg/dl
Glucemia en plasma
venoso a las 2 horas
de una Sobrecarga
oral con 75 g de
glucosa igual o supe-
rior a 200 mg/dl
2.2. Anamnesis (A).
Debe incluir:
Antecedentes fami-
liares de diabetes
Fecha aproximada de
diagnstico
Tipo de diabetes
Tratamientos previos
realizados
Tratamiento actual al
menos una vez al ao
Presencia/ausencia
factores de riesgo
asociados
EXCEPCIONES
Pacientes con diagns-
tico previo de diabetes
actualmente tratada
con frmacos
Embarazo
ACLARACIONES
Para establecer el diag-
nstico es preciso que
cualquiera de los tres
mtodos sea confir-
mado en al menos una
segunda ocasin en los
das sucesivos por
cualquiera de los tres
mtodos
Factores de riesgo
asociados: HTA,
obesidad, tabaco, disli-
pemia, alcohol
INDICADOR
N con dg correcto
N Total diabticos
N con A correcto
N Total diabticos
TRATADO DE PIE DIABTICO
178
CRITERIO
1. Proceso
2.3. Exploracin
fsica: Todo
paciente diabtico
se debe haber
realizado y regis-
trado:
2.3.1. Fondo de ojo
(FO) en el
ltimo ao
2.3.2. Peso/al menos
dos veces al ao
2.3.3. Talla
2.3.4. Tensin arterial
al menos dos
veces al ao
2.3.5. Palpacin Pulsos
perifricos en el
ltimo ao
2.3.6. Inspeccin pies
(I) en el ltimo
ao
2.3.7. Sensibilidad
tctil - dolorosa
(S) en el ltimo
ao
2.4, Seguimiento:
Todo paciente diab-
tico debe tener al
menos
2.4.1. Dos visitas
mdicas en el
ltimo ao, rela-
cionadas con la
Diabetes (SM)
2.4.2. Tres visitas de
enfermera en el
ltimo ao, rela-
cionadas con la
Diabetes (SE)
2.4.3. Tres visitas con
contenido educa-
tivo diferentes en
el ltimo ao
(SEd)
EXCEPCIONES
Em la DM1 se admite
que no se realice el FO
hasta pasados 5 aos
del diagnstico
Pacientes domiciliados
ACLARACIONES
En adultos basta tener
una talla de referencia
Inspeccin pies:
higiene, calzado, uas,
heridas, deformidades,
callos, hiperqueratosis
Se considera visita
relacionada con la
diabetes (VRD) si se
ha realizado y registra:
Vakloracin sntomas
hipo/hiperglucemia
Valoracin control
metablico
Solicitud/valoracin
analtica
Valoracin cumpli-
miento teraputico y
plan teraputico
Se consideran visitas
con contenido educa-
tivo diferentes si se
han tratado disitintos
aspectos de EPS (que
es la diabetes, dieta,
tcnicas inyeccin
autoanlisis, autocon-
trol, hipoglucemias,
enf. Intercurrente...)
INDICADOR
N con FO correcto
N Total diabticos
N con peso correcto
N Total diabticos
N con talla correcto
N Total diabticos
N con i correcto
N Total diabticos
N con s correcto
N Total diabticos
N con SM correcto
N Total diabticos
N con SE correcto
N Total diabticos
N con SEd correcto
N Total diabticos
N con ninguna VRD
en ao
N Total diabticos
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
179
CRITERIO
1. Proceso
2.5. Analtica: los
pacientes diabticos
deben tener realizado y
registrado: al menos
una vez durante el
ltimo ao:
2.5.1. Bioqumica:
colesterol total,
triglicridos,
,creatinina y
sistemtico de
orina
2.5.2. Al menos 2
hemoglobinas
glucosiladas en
el ao
2.5.3. Cribado de
microalbumi-
nuria una vez al
ao
2.6. Autocuidados:
2.6.1. Todo paciente
diabtico en
tratamiento
farmacolgico
debe conocer y
realizar autoan-
lisis de glucemia
2.6.2. Las personas con
diabetes deben
conocer normas
de autocontrol
2.6.3. Las personas con
diabetes deben
conocer normas
de autocuidados
de pies
2.7. ECG: Todo
paciente diabtico debe
tener realizado e infor-
mado un ECG bianual
EXCEPCIONES
Si ! 70 aos o enfer-
medad renal conocida
no precisa control
microalbuminuria
Incapacidad fsica o
psquica, aislamiento
social
Incapacidad fsica o
psquica, aislamiento
social
ACLARACIONES
Si tiene dislipemia al
control de lpidos se
har creatinina cada
6 meses
Si tiene microalbumi-
nuria positiva debe
realizarse control de
Tasa de Excrecin de
albmina (orina de 12
o 24 horas) cada 6
meses
No debe considerarse
como autoanlisis si
los perfiles glucmicos
se hacen enb el centro
de salud
Autocontrol: modifica-
ciones en los
elementos del trata-
miento (dieta, ejer-
cicio, frmacos) en
funcin de las cifras de
glucemia determinadas
por autoanlisis
Si factores de riesgo o
enfermedad cardiovas-
cular se realizar anual
INDICADOR
N con ..................
N Total diabticos
N con ..................
N Total diabticos
N con ..................
N Total diabticos
ANEXO 11
TRATADO DE PIE DIABTICO
180
CRITERIO
1. Resultados
Los pacientes con
diabetes deben tener:
3.1. Control glucmico
aceptable (HBA
1c<7,5) a los 12
meses de inicio del
tratamiento
3.2. colesterol total <
250
3.3. Cifras de TA <
140/90
3.4. IMC < 30
Los pacientes con
diabetes no deben
tener:
3.5. Control intolerable
(HbA1c>10)
3.6. Tabaquismo activo
3.7. Retinopata
3.8. Lesiones de pie
diabtico
3.8.1. lceras
3.8.2. Amputacio-
nes
3.9. Complicaciones
cardiovasculares
(AVC, IAM)
3.10. Descompensaci-
ones agudas
graves
3.10.1. Hiperglu-
cmicas
3.10.2. Hipoglu-
cmicas
EXCEPCIONES
Paciente con colabo-
rador, en el que nos
conste el mal cumpli-
miento teraputico
ACLARACIONES
TA: Se consideran las
medias de los dos
ltimos controles
TA: Si albuminuria o
enfermedad renal >
130/90.
Si > 65 aos, < 160/95
Se considera taba-
quismo activo a ! 1
cig/da
Se considera descom-
pensacin grave
aquella que precisa de
asistencia sanitaria,
bien en domicilio, bien
en el centro de salud,
bien en el hospital,
para ser superada
INDICADOR
N con ..................
N Total diabticos
N con ..................
N Total diabticos
N con ..................
N Total diabticos
ANEXO 12
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
181
ANEXO 13
Cuidado del pie: 1. Por qu?
En la diabetes, si durante mucho tiempo se tienen cifras altas de azcar en sangre, se acaban por daar
las pequeas y grandes arterias, as como los nervios.
- En las arterias provoca alteraciones en los ojos, en los riones, en el corazn, en la circulacin de las
piernas y del cerebro.
- En los nervios puede provocar alteraciones en los pies, en el estmago e intestinos, en la orina, y problemas
de tensin arterial.
El cuidado de los pies es fundamental en las personas con diabetes.
- Se pueden daar los nervios de los pies, y puede sentir peor el calor, los golpes, las rozaduras...
- La circulacin de la sangre en los pies puede disminuir con la edad y tambin como consecuencia de
una diabetes mal controlada.
Extrado de: Gua de Diabetes para Atencin Primana. Grupo de Diabetes de la Sociedad Andaluza de
Medicina Familiar y Comunitaria. 1997 y 1998.
Una peor circulacin y una menor sensibilidad en los pies pueden favorecer que se hagan heridas
ms fcilmente en los pies y que evolucionen peor.
Se pueden eludir los problemas en los pies, evitando aquellas circunstancias que empeoran la circu-
lacin (azcar alto, tabaco, tensin alta, colesterol alto, etc.) y realizando un adecuado cuidado de sus
pies.
La clave est en un buen control y autocuidado.
TRATADO DE PIE DIABTICO
182
ANEXO 14
Cuidado del pie: 2. Higiene
Lavado: debe lavar sus pies diariamente. Para ello le recomendamos:
- Utilice agua templada (36-37 C). Compruebe la temperatura del agua con un termmetro de bao (por
ejemplo, los que se usan para los baos de los bebs o con la mano. El paciente puede tener neuropata
que afecta a los pies y puede no notar la temperatura; se puede incluso quemar sin sentirlo si el agua
est demasiado caliente.
- Utilice jabn neutro.
- Use manoplas, evitando las de crin o las speras. Eluda el uso de cepillos.
- No deje los pies en agua ms de cinco minutos. Baos prolongados facilitan la maceracin entre los
dedos.
- Debe lavar todo el pie, sin olvidar las zonas debajo de los dedos y entre los mismos.
Secado: seque bien los pies, insistiendo entre los dedos, mediante contacto con una toalla suave, evitando
la friccin. Puede utilizar tambin un secador de pelo a baja temperatura.
Hidratacin: Hidrate la piel: utilice cremas hidratantes a base de lanolina, aplicando una capa fina
mediante un masaje ligero en la planta del pie, dorso y toda la pierna hasta la nodilla. NO
aplique la crema entre los dedos.
Cuidado de las uas: las uas demasiado largas, demasiado cortas o mal cortadas pueden dar problemas
y ser causa de infecciones.
- Corte las uas utilizando tijeras con punta roma.
- El mejor momento es despus del lavado de los pies, cuando estn ms blandas.
- Crtelas horizontalmente, dejando rectos los bordes de las uas. Lime las puntas con una lima de cartn.
- No debe cortarlas demasiado. Deje que sobresalga la lmina ungueal al menos 1 mm por delante del
pulpejo del dedo.
Extrado de: Gua de Diabetes para Atencin Primaria. Grupo de Diabetes de la Sociedad Andaluza de
Medicina Familiar y Comunitaria. 1997 y 1998.
NO!
Nunca utilice:
Tijeras con punta, alicates de manicura, hojas de afeitar, limas metlicas
Polvos, talco, aerosoles, desodorantes
Si no tiene buena visin o movilidad no dude en pedir ayuda a un familiar. Si no es posible, o sus
uas son demasiado gruesas, busque la ayuda de un podlogo.
Consulte con su mdico ante cualquier problema que surja o ante cualquier duda sobre el cuidado.
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
183
ANEXO 15
Cuidado del pie: 3. Inspeccin
Despus del lavado, deben examinarse diariamente los pies. La mejor forma es sentado y con buena luz.
Debe prestar atencin a:
Lesiones entre los dedos.
Durezas en la planta del pie.
Callosidades en los dedos o entre los dedos.
Grietas.
Ampollas.
Zonas con cambios de coloracin.
Heridas o lceras.
Uas encarnadas.
Extrado de: Gua de Diabetes para Atencin Primaria. Grupo de Diabetes de la Sociedad Andaluza de
Medicina Familiar y Comunitaria. 1997 y 1998.
Si tiene dificultades para realizar un buen examen puede ayudarse con un espejo.
Si se encuentra incapacitado, no dude en pedir a algn familiar que examine sus pies.
NO!:
Nunca utilice objetos cortantes (hojas de afeitar, tijeras, limas), ni tenga tentacin de autociruga
No aplicar nunca remedios caseros ni pomadas callicidas, que son excesivamente abrasivas
Cuidado del pie: 4. Calzado y vestido
Un buen zapato es de cuero, ligero y flexible; la suela debe ser antideslizante y no demasiado gruesa,
no debe tener costuras interiores.
El tacn debe tener entre 20-25 cm de alto para los hombres, y de 30-50 cm para las mujeres. La puntera
no debe ser ni demasiado estrecha ni demasiado ancha.
Cuando vaya a comprar zapatos, prubeselos a ltima hora del da (es cuando los pies estn ms
hinchados).
Cuando estrene zapatos, comience a usarlos poco a poco: pngaselos primero unos das en casa durante
media hora, aumentando progresivamente el tiempo que los lleva.
Los zapatos deben acoplarse bien a la forma de sus pies, y no deben daarlos. Deben ser lo suficiente-
mente amplios como para evitar compresiones, y no demasiado holgados para evitar las rozaduras.
Diariamente, antes de utilizar el calzado, debe comprobar con las manos su interior: observe que no
tengan grietas, forro despegado, clavos, piedras, irregularidades...
Lustre sus zapatos regularmente para la buena conservacin del cuero.
Debe tener al menos dos pares de zapatos, para dejar airear un par cada da. Repare las partes desgas-
tadas del zapato.
Las personas con callosidades o deformidades en los pies deben usar un calzado especial.
Mantenga los pies calientes con prendas de algodn o lana. Las medias y calcetines deben ser suaves,
preferiblemente de algodn, hilo o lana, sin costuras ni dobleces, ni demasiado holgados ni demasiado
estrechos. No deben utilizarse ligas.
Camble diariamente sus calcetines o medias.
Extrado de: Gua de Diabetes para Atencin Primaria. Grupo de Diabetes de la Sociedad Andaluza de
Medicina Familiar y Comunitaria. 1997 y 1998.
TRATADO DE PIE DIABTICO
184
ANEXO 16
NO!:
No caminar descalzo nunca (ni en casa, ni en la playa ni en ningn terreno): en casa lleve siempre
zapatos o zapatillas, en la playa sandalias o zapatos para el agua
No use zapatos demasiado ajustados ni demasiado viejos
No comprima sus piernas con calcetines apretados, ni utilice ligas o fajas que compriman dema-
siado
Cuidado del pie: 5. Consejos generales
Camine diariamente durante una hora para mejorar la circulacin.
No olvide acudir a la revisin peridica por su mdico.
Ante cualquier herida o problema consulte precozmente.
Cuidado de las heridas
Ante cualquier lesin o herida en los pies, por pequea que sea, debe consultar con su mdico. Adems,
debe prestar una serie de cuidados:
Reposo del pie lesionado.
Limpie la herida con agua y un jabn neutro.
Desinfctela con una gasa esrril y un antisptico transparente.
Cbrala con gasa estril y esparadrapo de papel.
Recuerde que debe estar vacunado contra el ttanos.
Si ya lo est no olvide ponerse la dosis de recuerdo cada 10 aos.
Extrado de: Gua de Diabetes para Atencin Primaria. Grupo de Diabetes de la Sociedad Andaluza de
Medicina Familiar y Comunitaria. 1997 y 1998.
ESTRATEGIAS DE PREVENCIN EN ATENCIN PRIMARIA Y HOSPITALARIA. Ibez V., Martn JL., Vzquez P., Fernndez I., Marinel.lo J.
185
ANEXO 17
NO!:
No utilizar antispticos coloreados (mercurio cromo, yodo) porque no permiten una adecuada
vigilancia de la herida (cambio de color)
No utilizar pomadas de antibitico
NO!:
No fumar: el tabaco estrecha las arterias y restringe el aporte de sangre a sus pies
No calentar los pies con una fuente de calor directa (bolsas o botellas de agua caliente, braseros,
estufas, radiadores, mantas elctricas, planchas, chimeneas) pues se corre peligro de quemaduras al
tener alterada la sensibilidad trmica
No debe utilizar prendas de vestir demasiado ajustadas, tales como fajas, ligas o calcetines con els-
ticos apretados
CAPITULO I
Admson U, Larsson Y, _stman J . On the Saint Vincent
declaration. In Swedish. (Konsensus i Europa-allm@nna
mDl och femDrsprogram: Saint Vincent-deklarationen
f`r b@ttre diabetesv@rd). L@kartidningen 1991; 88 (28-
9): 2464-5.
American Diabetes Association. Standard of Medical Care
for Patients with diabetes Mellitus. Position statements.
Diabetes Care 1998; 21: s23-s31.
Apelqvist J , Ragnarson-Tennvall G y cols. Diabetic foot
ulcers in a multidisciplinary seting. An economic analysis
of primari healing and healing with amputation. J Inern
Med 1994; 235: 463- 471
Apelqvist J, Ragnarson-Tennvall G y cols. Long-term costs
for foot ulcers in diabetic patients in a multidisciplinary
setting. Foot Ankl Int 1995; 16: 388-394
Bouter KP, Storm AJ y cols. The diabetic foot in Dutch
hospitals: epidemiological features and clinical outcome.
Eur J Med 1993; 2: 215-218
Butllet Epidemiolgic de Catalunya. Vol. XVIII, n 3. Mar
1997.
Canadian Diabetes Association. "Prevalence of diabetes".
Feb 1996.
Carrington A, Abbott C, y cols. Prevalence and preven-
tion of foot ulceration and amputation in North Western
England (Abstract). Diabetes 1996;45(suppl 2):26
Centers for Disease Control and Prevention: Diabetes
Surveillance. Atlanta, GA, U.S. Department of Health
and Human Services, Public Health Service, 1991.
Challeton J P, Letanoux M. y cols. Le pied diabtique:
pronostic dans une serie de 75 patients.Rev Med Interne
1993; 14:1036
Chukwuma C,Tyre I. Diabetic nephropaty: clinical charac-
teristics and economic impact. J Diabetes Complication
1993; 7: 15-27
Connor H. The economic impact of diabetic foot disease.
In: The foot in diabetes (eds. Connor H, Boulton AJ M,
Ward J D). Wiley and Sons Ltd. New York 1987: 145-9
Craig J , Currie BSC, y cols. The Epidemiology and cost of
Inpatient Care for Peripheral Vascular Disease, Infection,
Neuropathy and Ulceration in Diabetes. Diabetes
Care,1998; 21: 42-52.
Craig J , Currie BSC, y cols. The Epidemiology and cost of
Inpatient Care for Peripheral Vascular Disease, Infection,
Neuropathy and Ulceration in Diabetes. Diabetes
Care,1998; 21: 42-52.
Currie CJ , Morgan CLl, Peters J R. The epidemilogy and
costs of inpatient care for peripheral vascular disease,
infection, neuropathy, and ulceration in diabetes.
Diabetes Care 1998; 21: 42-46.
Department of Health and Human Services: Healthy
people 2000: National health promotion and disease
prevention objectives. (DHHS publication no. 91-50213)
Washington, DC, Government Printing Office, 1991, pp
73-117.
Diabetes Control and Complications Trial (DCCT). The
effect of intensive treatment on the developmet and
progression of long-term complications in insulin depen-
dent diabetes Mellitus. N Eng J Med. 329: 986-990, 1993.
Dorman J.S., Laport R.E., Kuller L.H., y cols. The Pittsburgh
insulin-dependent diabetes mellitus (IDDM). Morbility
and mortality sudy diabetes. 1984.33: 271-276,
Ernst CB, Rutkow IM, Cleveland RJ, et al. Vascular surgery
in the United States. Report of the J oint Society for
Vascular Surgery- International Society for Cardiovascular
Surgery Committe on Vascular Surgical Manpower. J
Vasc Surg 1987; 6:611-21.
Esmatjes E, Castells C, y cols. The Catalan Diabetic
Nephropaty Study Group. Epidemiology of renal invol-
vement in Type II diabetics in Catalonia. Diabetes Res
Clin Pract 1996; 32: 157-163
Fernandez-Vigo J , Macho J S, y cols. The prevalence of
diabetic retinopathy in Nortwest Spain. Acta Ophtalmol
1993;71:22-26
Franch Nadal J , Alvarez Torices J C, Alvarez Guisasola F,
Diego Dominguez F, Pablo Pons M, Hernndez Meja
R. El diagnstico de la Diabetes Mellitus en los estudios
epidemiolgicos. Aten Primaria 1991 ; 8 : 33-38.
Goday A, Serrano-Rios M. Epidemiologia de la diabetes
mellitus en Espaa. Revisin crtica y nuevas perspec-
tivas. Med Clin 1994; 102: 306-315.
Humphrey LL, Ballard DJ , Butters PJ , Palumbo PJ ,
Hallett J W. The epidemiology of lower extremity
amputation in diabetics: a population based study
in Rochester, Minnesota (Abstrsct). Diabetes 1989; 2
(Suppl 2):33A.
BIBLIOGRAFA.
187
BIBLIOGRAFA
Humphrey ARG, CHB-G.K. MB y cols. Diabetes and
Nontraumatic Lower Extremity amputations. Diabetes
Care 1996; 19:710
Humphrey LL, Palumbo PJ y cols. The contribution on
non insulin dependent diabetes to lower.extremity
amputation in the community. Arch Intern Med 1994;
154: 885-892.
Ibez Esquembre, V. Estudio de prevalencia de pato-
loga vascular en una poblacin con DMNID. Tesis
Doctoral; Granada 1991.
J avitt J C, Aiello LP,Bassi LJ , et al. Detecting and treating
retinopathy in patients with type 1 diabetes mellitus.
Ophtalmology 1991; 98:1565-1573
Krans, H.M., Porta, M., Kee, H., Diabetes Care and
Research in Europe: The Saint Vincent Declaration Action
Programme. Implementation Document. Giornale
Italiano di Diabetologia, 1992; 12.
Laing W, Williams R. Diabetes: a model for health care
management. London: Office of Health Economics,1989.
Laing P, Cogley D, Klenerman L. Economic aspects of the
diabetic foot. Foot 1991; 1:111-2.
Melton L, Macken K, y cols. Incidenece and prevalence
of clinical peripheral vascular disease in a population-
based cohort of diabetic patients. Diabetes Care
1980;3:650-654.
Ministerio de Sanidad y Consumo. Consenso para la
Atencin a las personas con Diabetes en Espaa. Centro
de Publicaciones del Ministerio de sanidad. Madrid, 1995
Ministerio de sanidad y Consumo. Ordenacin de recursos
para la Atencin sanitaria de las personas con diabetes.
Panel de Expertos Aten Primaria, 1996: 17; 471-479.
Mundet X, Cano J, Mata M. y cols. Diabetic chronic compli-
cations in type 2 diabetes: a multicentric study.
Diabetologia 1997; 40 (suppl 1): A 203
Nabarro JDN. Diabetes in the United Kingdom: some facts
and figures.Diabet Med 1988; 5:816-822.
Nelson RG, et al. Lower-extremity amputations in
NIDDM:12-yr follow-up study in Prima Indians. Diabetes
Care 1988; 11:8-16.
NIH Publication n 96-3926. October de 1995
Olympia, WA, State Department of Health, Diabetes
Control Program, 1991. Lower extremity amputations
among people with diabetes, Washington state, 1985-
88.
Ordenacin de recursos para la atencin sanitaria de las
personas con diabetes. MSC, Feb 1996.
Preston SD, Rieber GE, Koepsell. Lower extremity ampu-
tations and inpatient mortality in hospitalized persons
with diabetes: national population risk factors and asso-
ciations. University of Washington Thesis 1993.
Ratzman KP, Drzimalla E, Raskovic M. The diabetic
foot sindrome. Association with other complications
and the incidence of amputation. Med Klin 1994; 89:
469-472
Reiber GE. Epidemiology of the diabetic foot. In: Levin
ME, O=Neal LW, Bowker J H (eds). The Diabetic Foot,
5th edn. St Louis: Mosby Year Book 1993; 1-15.
Reiber GE, Bennett PH, Eds. Washington, DC, U.S. Govt.
Printing Office, 1995 p. 408-28 (DHHS publ. no. 95-1468).
Reiber GE. The epidemiology of diabetic foot problems.
Diabet Med 1996; 13: 6-11
Seppo Lehto, MD_Tapani Ronnemaa, y cols. Risk factors
predicting lower extremity amputations in patients with
NIDDM. Diabetes Care 1996; 19: 607.
Tero Kangas MD, PhD-Seppo Aro y cols. Structure and
costs of health care of diabetic patients in Finland.
Diabetes Care 1996; 19: 494-497
TRATADO DE PIE DIABTICO
188
CAPITULO II
Alberti KGMM, Zimmet PZ. Definition, diagnosis and clas-
sification of diabetes mellitus and its complications. Part
1: diagnosis and classification of diabetes mellitus provi-
sional report of a WHO consultation. Diabetic Med 1998;
15: 539-553.
Alberti KGMM, De Fronzo RA, Keen H, Zimmet Eds.
International. textbook of diabetes mellitus.J . Willey
and Sons. Chichester. 1992. Vol 2, p 1729.
American Diabetes Association. Report of the Committee
on the diagnosis and Classificatios of Diabetes mellitus.
Diabetes Care 1997; 20: 1183-1197.
Archer AG, Robert VC, Watkins PJ: Blood Flow patterns in
painful diabetic neuropathy. Diabetologa 27:563, 1984.
Boulton A., Hardisty C., Betts R., et al. Dynamic foot pres-
sure and other studies as diagnostic and management
aids in diabetic neuropathy. Diabetes care 6: 26, 1983.
Brand PW. The diabetic foot. In: Ellenberg M, Rifkin H
(eds). Diabetes mellitus: theory and practice. 3rd rev.
ed. New Hyde Park. N Y: Medical Examination Publishing
Co. 1983: 829-49.
BrowerA.C.,AllmanR.M. Pathogenesis of the neuroth-
ropic joint: Neurotraumatic vs. Neurovascular. Radiology
1981. 139: 349-354,
Carella MJ , Gossain W, Rovner DR. Early Diabetes
Nephropathy. Arch Ontern Med 1994; 154 : 625-630
De Fronzo RA, Reasner C: The diabetes control and compli-
cations Trial Study: implications for the diabetic foot. J
Foot Ankle Surg 1994, Nov-Dec; 33(6): 551-6
Deckert T, Pulsen J E, Larsen M. Prognosis of diabetics
with diabetes onset before the age of thity-one: survival,
causes of deaht, and complications. Diabetologa 1978;
14: 363-370
Diabetes Drafting Group. The World Health Organization
Multinational Study of Vascular Dosease in Diabetics.
Prevalence of small vessel and large vessel disease in
diabetics patients from 14 centres. Daibetologa 1985:
28:615-640.
Frock J L and J oseph WS. Bone and soft tissue infections
of the lower extremity in diabetics. Clinics in Paediatric
Med and Surg; 1995, 12(1): 87-103.
Greene DA, Lattimer SA, Sima AAF. Pathophysiology
of diabetic neuropathy. In Ellember and Rifkins
Diabetes Mellitus. Eds. Rifkina dn Porte. Elsevier.
1990
Kjolseth D, Frank J M, Barker J M et al. Comparison of the
effects of commonly used wound agents on epithe-
lialization and neovascularization. Am. Coll. Surg, 1994,
179:305-12.
Klein R, Klein B. Vision disorders in diabetes. In: Diabetes
in America, NDDG,NIH Publication, 1995:293-338.
Klein R, Klein B, Moss s. Y cols. The Wisconsin
Epidemiologic Study of diabetic Retinopa-
thy.II.Prevalence and risk of diabetic rertinopathy
when age at diagnosis in less than 30 years. Arch
Ophtalmol 1984;102:420-526.
Leutenegger M,Pasqual C: Les lsions des pieds chez les
diabtiques .In: Trait de diabtologie, Ed.Pradel, Paris
1990,pags.581-587
Marinel.lo J , Blanes J I, Escudero J R, Ibez V, Rodriguez
Olay J . Consenso Sobre Pi Diabtico. Angiologa 1997;
5: 193-230
Relimpio F, Pumar A, Losada F, y cols. Urinary albumin
excretion rate and cardiovascular disease in Spaniard
type 2 diabetic patients. Diabetes Res Clin Pract
1997;36:127-134
Rewers M, y cols. Prevalence of coronary heart in subjets
with normal and impaired glucose tolerance and non-
insulin-dependent diabetes mellitus in a biethnic
Colorado population. Am J Epidemiol 1992; 135: 1321-
1330
Stiegler H, Standl e, Schulz K, y cols. Morbidity, morata-
lity, and albuminuria in Type 2 diabetic patients: a three-
year prospective study of a random cohort in general
practice. Diabetic Med 1992;9: 550-556.
UK Prospective Diabetes Study Group. Effect of intensive
blood glucose control policy with metformin on compli-
cations in type 2 diabetes patients (UKPDS 34). Lancet
1998; 352: 854-865.
UK Prospective Diabetes Study. UKPDS 30. Diabetic reti-
nopathy at diagnosis of non-insulin-dependent diabetes
mellitus and associated risk factors. Arch Ophtalmol
1998; 116: 297-303.
BIBLIOGRAFA.
189
CAPITULO III
Apelqvist J , Larsson J ,Agardh CD. Long-term prognosis
for diabetic patients with foot ulcers. J Intern Med 1993;
233: 485-491.
Armstrong DG, Lavery LA,. Diabetic foot ulcers: preven-
tion, diagnosis and classification. Am Fam Phys 1998;
March 15: 1325-1336.
Boulton, AJ M, Betts, RP, Franks Ci, Ward, J D and Duck
worth, T: the natural history of foot pressure abnor-
malities in neuropathic diabetic subjects. Diabetes Res.,
5: 73-77,1987.
Boulton AJ M, Betts RP, Franks CI et al. Abnormalities of
foot pressure in early diabetic neuropathy. Diabet Med
1987; 4:225-8.
Boulton, A.J., Betts, R.P., Franks C.I., Ward, J.D., and Duck-
worth,T.: The natural history of foot pressure abnor-
malities in neuropathic diabetic subjects. Diabetes
Res.,5:73-77,1987.
Boulton, A.J .M. The Diabetic Foot. Medical Clinics of
North America. 1988 Vol. 72 n 6.
Boulton AJ M, Connor H, Cavanagh PR eds. The foot in
diabetes. 2nd ed. Chichester, England. J ohn Wiley &
sons ltd. 1995.
Boulton AJM. The patogenesis of diabetic foot problems:
an overview. Diabet Med 1996; 13:S12-S16.
Cavanagh,P.R.,Simoneau,G.G.,and Ulbrecht,J .S.: Ulcer-
ation, unsteadiness and uncertainty: the biomechanical
conse-quences of diabetes mellitus. J.Biomech., 26(1):23-
40,1993.
De Fronzo RA, Reasner C: The diabetes control and compli-
cations Trial Study: implications for the diabetic foot. J
Foot Ankle Surg 1994, Nov-Dec; 33(6): 551-6
Frykberg RG. Diabetic foot ulcerations. En: The High Risk
Foot in Diabetes Mellitus, Frykberg RG ed. NY, Churchill
Livingstone, 1991, pp:151-195.
Goicolea I, Mancha A, y cols. Prevalencia de microal-
buminuria y proteinuria en una poblacin diabtica
hospitalaria. Relacin con las dems complicaciones
diabticas. Avances en Diabetologa 1995;10:11-18
Grayson ML, Gibbons GW, Balogh K y cols. Probing to bone
in infected pedal ulcers. A clinical sing of underlying oste-
omyelitis in diabetic patients. JAMA 1995; 273: 721-23
Hathan DM. Long-term complications of diabetes mellitus.
N Engl J Med 1993; 328: 1676-1685
Kohn O, Wagner W, Bessman AN. Mortality of diabetic
patients treated surgically for lower limb infection and/or
gangrene. Diabetes 1974; 23:287
Levin ME, O'Neal LW. Preface. In: Levin ME, O'Neal LW,
eds. The Diabetic Foot. St Louis: CV Mosby. 1988: ix-x.
Levin ME. Diabetic foot ulcers: pathogenesis and mana-
gement. J ET Nurs 1993; 20 : 191-198.
Levin ME, ONeal LW, Bowker J H eds. The diabetic foot
5th ed. St. Louis . Mosby . 1993.
Lumley J S. Vascular management of the diabetic foot a
British view. Ann Acad Med Singapor 1993; 22: 912-916
MacLeod AF, Williams DRR, Sonksen PH, Boulton AJ M.
Risk factors for foot ulceration in hospital clinic atten-
ders (Abstract). Diabetologia 1991; 34 (Suppl 2):A39.
Marguerite J ,Mcneely y cols. The independent contribu-
tions of diabetic neuropathy and vasculopathy in foot
ulceration. How great are the risks ?. Diabetes Care
1995; 18: 216-219
Orchard T, Olson J , y cols. Predictors of subclinical athe-
rosclerosis in IDDM subjects (Abstract) In: International
Diabetes Epidemiology Group Symposium, Savolinna,
Finland, 1997: 0022.
Palumbo PJ , Melton LJ . Peripheral vascular disease and
diabetes. In: Harris MI, Hamman RF eds. Diabetes in
America. NIH Pub. No. 85-1468. Washington: US
Governement Printing Office, 1985:XV 1-21.
Scher KS and Steele FJ . The septic foot in patients with
diabetes. Surgery; 1988, 104:661-665.
Shaw J E, Boulton AJ . The pathogenesis of diabetic foot
problems: an overview. Diabetes 1997; 46: 58-61
TRATADO DE PIE DIABTICO
190
CAPITULO IV
Brodsky J.W. The diabetic and insensitive foot. J. Orthop.
Surg1989. 3:1,
Brodsky J.W. Outpatient diagnosis and care of the diabetic
foot. Instructional Course Lectures 1993.42: 121-131,
Dyck PJ , Stiller R. Signpost to the detection of diabetic
peripheral neuropathy. Wyeth-Ayerst, 1990
European Working Group on Critical Leg Ischaemia .
Second European Consensus Document on Chronic
Critical Leg Ischaemia. Circulation 1991; 84 (suppl.4): 1.
European Working Group on Critical Limb Ischaemia.
Secons European Consensus Document on Chronic
Critical Leg Ischaemia. Eur J vasc Surg 1992; 6 suppl A:
1-32
Gooding G.A.W., Stess R.A., Graft P.M., et al. Sonography
of the sole of the foot: Evidence of loss of foot pad
thickness in diabetes and its relationship to ulceration
of the foot. Invest. Radiol. 1986.21: 45,
Greene DA, Lattimer SA, Sima AAF. Pathogenesis and
prevention of diabetic neuropathy. Diabetes Metab Rev.
4, 201.221. 1988.
Harrelson J .M. The diabetic foot: Charcot arthropaty.
Instructional Course Lectures.1993 XXXXII: 141-146,.
Kumar S, Ashe HA, y cols. The prevalence of foot ulce-
ration and its correlates in type 2 diabetic patients:
a population-based study. Diabet Med 1994; 11: 480-
484
Laverly LA, Armstrong DG, Harkless LB. Classification
of diabetic foot wounds. Ostomy Wound Manage
1997; 43: 44-48
Lavery LA, Armstrong DG, Vela SA, Quebedeaux TL,
Fleischli J G. Practical criteria for screening patients
at high risk for diabetic foot ulceration. Arch Inte
Med 1998; 158: 157-162.
Ramsey DE, Manke DA, Sumner DS. Toe blood pres-
sure: a variable adjunct to ankle pressure measu-
rement for assessing peripheral arterial disease. J
Cardiovasc Surg 1983; 24:43.
Strandness DE,Priest RE, Gibbons GE.Combined clinical
and pathologic study of diabetic and no diabetic
peripheral arterial disease.Diabetes 1964;13:366-372
Sapico FL, Canawati HN, Witte J L et al. Quantitative
aerobic and anaerobic bacteriology of infected
diabetic feed. J . Clin. Microbiol; 1980, 12:413-420.
Second European Consensus Document on Chronic
Critical Leg Ischaemia. Chronic Critical Leg Ischaemia.
Eur J Vasc Surg 1992; 6 (Supplement A), pag. 15.
The Diabetes Control and complications Trial Research
Group. The effect of intensive diabetes therapy on
the development and progression of neuropathy.
Annals of Int Medic 1995; 122: 561-568
Young MJ , Boulton AMJ y cols. A Multicentric study of
the prevalence pf diabetic peripheral neuropathy in the
UK Hospital Clinic Population. Diabetologa,1994
Wagner F.W. J r. The dysvascular foot: A system for
diagnosis and treatment. Foot Ankle 1981. 2: 64-122,
BIBLIOGRAFA.
191
CAPITULO V
Akimoto S, Ishikawa O, Miyachi Y. Plantar thrombotic
nodules with marked neovascularization in diabetes: a
symptom which has been overlooked? J Dermatol 1997;
24: 405-409.
D.W. Beaven, S.E. Brooks. Las uas en el diagnstico
clnico. Ed. Espaxs. Barcelona 1985.
Fitzpatrick, Johnson, Polano et al. Atlas de Dermatologa
Clnica. Ed. Interamericana. Mexico 1994.
Huntley AC. The cutaneous manifestations of Diabetes
Mellitus. J Am Acad Dermatol 1982;7:427-458.
Pujol RM, Moragas J M. Manifestaciones cutneas de la
diabetes mellitus. J ANO 1991; 40:47-54.
Riambau V. Lesiones trficas cutneas asociadas al pie
diabtico. Actualidad Dermatolgica 1993; 32:185-
197
Sibbald RG, Schachter RK. The skin and Diabetes Mellitus.
Int J Dermatol 1984;23:567-584.
TRATADO DE PIE DIABTICO
192
CAPITULO VI
Adera HM, J ames K, Castronuovo J J , et al. Prediction of
amputation wound healing with skin perfusion pres-
sure. J Vasc Surg 1995; 21:823-9.
Bacharach J M, Rooke TW, Osmundson PJ , Gloviczki P.
Predictive value of transcutaneous oxygen pressure and
amputation success by use of supine and levation measu-
rements. J Vasc Surg 1992; 15:558.
Barnes RW, Shanik GD, Slaymaker EE. An index of healing
in below-knee amputation: leg blood pressure by
Doppler ultrasound. Surgery 1976; 79:13.
Bone GE, Pomajzl MJ . Toe blood pressure by photo-
plethysmography: an index of healing in forefoot ampu-
tation. Surgery 1981; 89:569-74.
Bongard FS, Upton RA, Elings VB et al. Digital cutaneous
fluorometry: correlation between blood flow and fluo-
rescence. J Vasc Surg 1984; 1:635.
Borozan PG, Schuler J J , Flanigan DP. The accuracy of
segmental Doppler pressures in predicting healing of
below-knee amputation in diabetic patients.
Unpublished data presented at the Association of VA
Surgeons Meeting, Los Angeles, California, May 9-12,
1984.
Boulton AJ M, Kubrusly DB, Browker J H, et al: Impaired
vibratory preception and diabetic ulceratin. Diabetic
Med. 3: 335, 1986.
Bhurnham ST, Wagner WH, Keagy BH, J ohnson G J r.
Objective measurement of limb perfusion by dermal
fluorometry. A criterion for healing of below knee
amputation. Arch Surg 1990; 125:104-
Cederberg PA, Pritchard DJ , J oyce J W. Doppler-deter-
mined segmental pressures and wound-healing in ampu-
tations for vascular disease. J Bone Joint Surg (Am) 1983;
65 A: 363-5.
Durham J R. Lower extremity amputation levels: indica-
tions methods of determining appropiate level, tech-
nique, prognosis. In Rutherford RB (ed): Vascular Surgery.
Philadelphia, Saunders 1989; 764.
Faris I, Duncan H. Skin perfusion pressure in the predic-
tion of healing in diabetic patients with ulcers or
gangrene of the foot. J Vasc Surg 1985; 2:536-40.
Franzeck UK, Talke P, Bernstein EF, et al. Transcutaneous
pO2 measurements in health and peripheral arterial
occlusive disease. Surgery 1982; 91:156-63.
Gibbons GW, Wheelock J r FC, Siembieda C, Hoar J r CS,
et al. Noninvasive prediction of amputation level in
diabetic patients. Arch Surg 1979; 114:1253-7.
Golbranson FL, Yu EC, Gelberman RH. The use of skin
temperature determinations in lower extremity ampu-
tation level selection. Foot Ankle 1982; 3:170-2.
Hauser CJ , Shoemaker WC. Use of a transcutaneous Po2
regional perfusion index to quantify tissue perfusion
in peripheral vascular disease. Ann Surg 1983; 197:337.
Harward RS, Volny J , Golbranson F, Bernstein EF. Oxygen
inhalation-induced transcutaneous Po2 changes as a
predictor of amputation level. J Vasc Surg 1985; 2:220-
7.
Holloway GA Jr. Cutaneous blood flow responses to injec-
tion trauma measured by laser Doppler velocimetry. J
Invest Dermatol 1980; 74:1.
Holloway GA Jr, Burgess EM. Preliminary experiences with
laser Doppler velocimetry or the determinationof ampu-
tation levels. Prosthet Orthot Int 1983; 7:63.
Holstein P. Distal blood pressure as a guide in choice of
amputation level. Scand J Clin Lab Invest 1973; 31 (Suppl
128):245.
Holstein P, Lund P, Larsen B, Schomacker T. Skin perfu-
sion pressure measured as the external pressure required
to stop isotope wash-out. Methodological considera-
tions and normal values on the legs. Scand J Clin Lab
Invest 1977; 30:649.
Holstein P, Lassen NA. Assessment of safe level of ampu-
tation by measurement of skin blood pressure. In
Rutherford RB (ed): Vascular Surgery. Philadelphia, WB
Saunders Co 1977; 105-11.
Holstein P, Sager P, Lassen NA. Wound healing in below
knee amputations in relation to skin perfusion pres-
sure. Acta Orthop Scand 1979; 40:49.
Holstein P. Level selection in leg amputation for arterial
occlusive disease: a comparison of clinical evaluation
and skin perfusion pressure. Acta Orthop Scand 1982;
53:821.
Holstein P, Trap-J ensen J , Bagger H, Larsen B. Skin perfu-
sion pressure measured by isotope washout in legs with
arterial occlusive disease. Clin Physiol 1983; 3:313.
Holstein P. The distal blood pressure predicts healing of
amputations on the feet. Acta Orthop Scand 1984;
55:227.
Holstein P. Skin perfusion pressure measured by radioi-
sotope washout for predicting wound healing in lower
limb amputation for arterial occlusive disease. Acta
Orthop Scand 1985; 56(Suppl):213.
Karanfilian RG, Lynch TG, Zirul VT, et al. The value of
Laser Doppler velocimetry and transcutaneous oxygen
tension determination in predicting healing of ischemic
BIBLIOGRAFA.
193
forefoot ulcerations and amputations in diabetic and
nondiabetic patients. J Vasc Surg 1986; 4:511-6.
Katsamouris A, Brewster DC, Megerman J , et al.
Transcutaneous oxygen tension in selection of ampu-
tation level. Am J Surg 1984; 147:510-7.
Kram HB, Appel PL, Shoemaker WC. Multisensor trans-
cutaneous oximetric mapping to predict below-knee
amputation wound healing: use of a critical Po2. J Vasc
Surg 1989; 9:796-800.
Kohler TR, Nance DR., Cramer MM. Duplex scanning for
diagnosis of aortoiliac and femoropopliteal disease: A
prospective study. Circulation. 1987; 6: 460-9.
Langsfeld M, Nepute J , Hershey FA, Thorpe L, Auer AI,
Binnington HG, Hurley J J , Peterson GJ , Schwartz R,
Woods J J . The use of deep dupplex scanning to predict
hemodynamically significant aortoiliac stenoses. J Vasc
Surg. 1988; 7: 395-9.
Legemate DA, Teeuwen C, Hoenveld H, Eikelboom BC.
How can the assessment of the hemodynamic signifi-
cance of aortoiliac stenoses. J Vasc Surg. 1993; 17: 676-
84.Lelivre. Patologa del pie. Ed. Toray-Masson,
Barcelona (1976).
Moneta GL, Yeager RA, Antonovic R, Hall LD, Caster J D,
Cumming CA, Porter J M. Accuracy of lower extremity
arterial dupplex mapping. J Vasc Surg. 1992; 15: 275-
84.
Moneta GL, Yeager RA, Taylor LM, Porter J M.
Hemodynamic Assessment of combinaed aortoiliac/femo-
ropopliteal occlusive disease and selection of single or
multilevel revascularization. Semin Vasc Surg. 1994; 7:
3-10.
Nicholas GG, Myers J L, DeMuth WE. The role of vascular
laboratory criteria in the selection of patients for lower
extremity amputation. Ann Surg 1982; 195:469-73.
Pollack SB, Ernst CB. Use of Doppler pressure measu-
rements in predicting success in amputation of the leg.
Am J Surg 1980; 139:303.
Ratliff DA, Clyne CAC, Chant ADB, Webster JHH. Prediction
of amputation wound healing: the role of transcuta-
neous pO2 assessment. Br J Surg 1984; 71:219-22.
Schwartz J A, Schuler J J , O?Connor RJ A et al. Predictive
value of distal perfusion pressure in the healing of
amputations of the digit and the forefoot. Surg Gynecol
Obstet 1982; 154:865
Stockel M, Ovensen J , Brochner-Mortensen J et al.
Standardized photoelectric technique
as routine method for selection of amputation level. Acta
Orthop Scand 1982; 53:875.
Stoner HB, Taylor L, Marcuson RW. The value of skin
temperature measurements in forecasting the healing
of below-knee amputation for end stage ischemia of
the leg in peripheral vascular disease. Eur J Vasc Surg
1989; 3:355-61.
Stradness J r DE: Peripheral arterrial system, in Stradness
J r DE (de): Duplex Scanning in Vascular Disorders, New
York, NY, Raven Press, 1993, pp 159-95.
Wyss CR, Harrington RM; Burgess EM, Matsen FA.
Transcutaneos oxygen tension as a predictor of success after
an amputation. J Bone Joint Surg (Am) 1988; 70:203-7.
Yao ST. Choice of amputation level. J Vasc Surg 1988;
8:544-5.
TRATADO DE PIE DIABTICO
194
CAPITULO VII
Antiplatelet Triallista Collaboration. Secondary preven-
tion of vascular disease by prolonged antiplatelet treat-
ment. Br. Med 1988, 296:320-331.
Caprie. Steering Committee. A randomized, blinded, trial
of clopidogrel vs aspirin in patients at risk of ischaemic
events. Lancet 1996. 348: 1329-1339
Cloarec et al. Double-blind clinical trial of Ticlopidine vs
placebo in peripheral atherosclerotic disease of the legs.
Trmob Res 1986 (suppl. 6): 160.
Coffman, J .D. Intermittent Claudication: be conserva-
tive. N. Engl. J . Med. 1991; 325:577-8.
Dickhaut SC, Delee JC, Page CP. Nutritional status: impor-
tance in predicting wound healing after amputation. J
Bone J oint Surg (Am) 1984; 66:71-5.
Eckman MH, Greenfield S, Mackey WC et al. Foot infec-
tions in diabetic patients: decision and cost-effective
analyses. J AMA 1995; 273:712-20.
Edmonds ME. Management of the diabetic foot. Crit
Ischaemia 1990; 1: 5-13
Erlich KS, Rumack J S. Evaluation and management of
nonhealing infected wounds in diabetics. Infect Med
1993; 10: 21-27.
Gmez J . Las infecciones del pie del diabtico: un nuevo
enfoque teraputico. Rev. Esp. Quimioter; 1994, 7(3):
191-194.
Gruss, J . D., Vargas-Montano H, Bartels D. et al. Use of
prostaglandins in arterial occlusive diseases. Inter Angio
1984 (Suppl.3) 7-17.
Heidrich et al. Longterm intravenous infusin of PGE1
in peripheral arterial blood flow disorders. Results of
an Open Screening Study with patients in Fontaines
stages III and IV. In: Sinzinger, H; Rogatti W.
Prostaglandin E, in atherosclerosis. Springer Verlag,
Berlin 1986: 92-98.
Hess H, Mietaschk A, Bruckl R. Peripheral arterial occlu-
sions. A 6-year experience with local low-dose throm-
bolytic therapy. Radiology 1987; 163:753-8.
Karchmer AW and Gibbons GW. Foot infections in
diabetes: evaluation and management. En: (Remington
J S and Swartz MW) Current Clinical Topics in Infectious
Diseases. Boston, Blackwell Scientific Publications. 1994
(14): 1-22.
McIntyre KE: Controle of infection in the diabetic foot:
the role of microbiology, inmunophathology, antibiotics.
J Vasc Surg 1987; 5: 787-790
Mulder GD. Tepelidis N. The Diabetic Foot: Medical
Management of foot ulcers. Clinical Material 1991,
8:273-7.
Rogatti W. Prostaglandin E, in atherosclerosis. Springer
Verlag, Berlin 1986: 92-98.
Norgren L. et al. A stable prostacyclins analogue in the
treatment of ischaemic ulcers of the lower limb a
Scandinavian Polish placebo-controlled,. Randomised
multicenter study. Eur J Vasc Surg 1990;4: 453-467
Shakir et al. Decreased phospholipase A2 activity in plasma
and liver in uncontrolled diabetes mellitus. A defect in
the early steps of prostaglandin synthesis?. Diabetes
1986,35:403-410.
Stiegler H, Diehm C, Grom E et al. Estudio a doble ciego
controlado con placebo de la eficacia de la prosta-
glandina E1 en pacientes diabticos con AOP en estado
IV. Vasa 1992, 35:164-6.
Straus A, et al. Double-blind crossover syudy of the clinical
efficacy and the hemorheological effects of pentoxify-
lline in patient with occlusive arterial disease of the
lower limbs. Angiology 1984, 35: 459
UK Prospective Diabetes Study Group. Intensive blood
glucose control with sulphonylureas or insulin compared
with conventional treatment and risk of complications
in patients with type 2 diabetes (UKPDS 33). Lancet
1998; 352: 837-853.
Walters D, Gatling W, y cols. The prevalence, detection,
and epidemiological correlates of pripheral vascular
disease: a comparison of diabetic and non diabetic
subjects in a English community. Diabetic Med
1992;9:710-715.
Weaver FA, Toms C. The practical implications of recent
trials comparing thrombolytic therapy with surgery for
lower extremity ischemia. Seminars in Vascular Surgery
1997; 10:49-
BIBLIOGRAFA.
195
CAPITULO VIII
Abbot WM. Vignati J J . Prostetic graft: When are they
reasonable alternative?. Semin Vasc Surg. 1995; 8: 236-
45
Abbot WM. Prosthetic above-knee femoral popliteal by
pass: Indications and choice of graft. Sem Vasc Surg
1997; 10: 3-7.
Ahn SS, Obrand DI, Moore WS. Transluminal ballon angio-
plasty, stents and atherectomy. Seminars in Vascular
Surgery 1997; 10:286-96.
Bakal CW, Sprayregen S, Scheinbaum K, Cynamon J, Veith
FJ . Percutaneus transluminal angioplasty of the infra-
popliteal arteries: results in 53 patients. Am J Roentgenol
1990; 154:171-4.
Bakal CW, Cynamon J, Sprayregen S. Infrapopliteal percu-
taneus Transluminal Angioplasty: what we know?.
Radiology 1996; 200:36-43.
Barth KH, Greenfield AJ , Grollman J H, Mitty HA, Van
Breda A. SCVIR position statement on thermal lasser
angioplasty. Radiology 1989; 172:944.
Becker GJ, Katzen BT, Dake MD. Noncoronary Angioplasty.
Radiology 1989; 170:921-40.
Berkowitz HD, Greenstein SM. Improved patency in
reversed femoral-infrapopliteal autogenous vein grafts
by early detection and treatment of the failing graft.
J Vasc Surg 1987; 5:755-61.
Berkowitz HD, Fox AD, Deaton DH. Reversed vein grafts
stenosis. Early Diagnosis and management. J Vasc Surg
1992; 15:130-42.
Bernhard VM: Profundoplasty. In Rutherford R (ed):
Vascular Surgery 4th ed. Philadelphia, PA, Saunders,
1994, pp 828-34.
Bolia A, Bell PRF. Femoropopliteal and crural artery reca-
nalization using subintimal angioplasty. Seminars 1995;
8:253-64.
Brewster DC, Perler BA, Robison J G, Darling RC.
Aortofemoral graft for multilevel occlusive disease.
Predictors of success and need for distal bypass. Arch
Surg. 1982; 117: 1593-600.
Burrell MJ, Wheeeler JR, Gregory RT. Axillofemoral bypass.
A ten-years review. Ann Surg. 1982; 195: 796-9.
Brewster DC, Cambria RP, Darling RC, Athanasoulis CA,
Waltman AC, Geller SC, Moncure AC, Lamuraglia GM,
Freehan M, Abbott WM. Long-term results of combined
iliac ballon angioplasty and distal surgical revasculari-
zation. Ann Surg 1989; 210:324-31
Capek P, Mc Lean GK, Berkowitz HD. Femoropopliteal
angioplasty. Factors influencing long-term success.
Circulation 1991; 83(suppl. l): l-70-l-80.
Colapinto RF, Harris-J ones EP, J ohnston KW. Percutaneus
transluminal dilatation and ecanalization in the treat-
ment of peripheral vascular disease. Radiology 1980;
135:583-7.
Criado E, Burham SJ , Tinsley EA, J ohnson G, Keagy BA.
Femorofemoral bypass graft: Analysis of patency and
factors influencing long term outcome. J Vasc Surg.
1993; 18: 495-505.
Criado E, Farber M. Femorofemoral bypass: appropiate
applicatins based on factors affecting outcome. Sem
vasc Surg 1997; 10: 34-41
Cronenwett J L, Lindenauer SM. Direct measurement of
arteriovenuos anastomotic blood flow after lumbar
sympathectomy. Surgery 1977; 82:82-9.
Cronenwett J L, Zelenock GB, Whitehouse W jr., Stanley
J C, Lindenauer SM. The effect of sympathetic innerva-
tion of canine muscle and skin blood flow. Arch surg
1983; 118:420-4.
Da Valle MJ , Bauemann FG, Mintzer R, Riles TS and
Imparato AM. Limited success of lumbar sympathec-
tomy in the prevention of ischemic limb loss in diabetic
patients. Surg Gynecol Obstet 1981; 152:784-8.
Dalman RLTaylor LM, Moneta GL, Yeager RA, Porter J M.
Simultaneous operative repair of multilevel lower extre-
mity occlusive disease. J Vasc Surg. 1991; 13: 211-2
Diaz Colodrero G, Altclas J, Jasovich A y cols. Microbiology
and conservative surgery of serious infections of diab-
tetic foot. Enferm. Infecc Microbiol Clin 1992;10:451-
455
Dietzek AM, Gupta SK, Kram HB, et al. Lower loss with
patent infrainguinal bypasses. Eur J Vasc Surg 1990; 4
413.
De Vries SO, HuninK MGM. Results of aortic bifurcation
grafts for aortoiliac occlusive disease: A meta-analysis.
J Vasc Surg. 1997; 26: 558-69.
Donaldson MC, Mannick J A, Whittemore AD. Femoral-
distal bypass wiyh in situ saphenous vein: long term
results using the Mills valvulotome. Ann Surg. 1991;
213: 457-69.
Edwards JM, Taylor LM jr, Porter JM. Limb salvage in end-
stage renal disease (ESRD): comparasion of modern
results in patients without ESRD. Arch Surg 1988;
123:1164.
El-Massry S, Saad E, Sauvage LR, Zammit M, Davis CC,
Smith J C, Rittenhouse EA, Fisher LD. Axillofemoral by-
TRATADO DE PIE DIABTICO
196
pass with externally supported, Knitted Dacron grafts:
A follow-up through twelve years. J Vasc Surg.1993; 17:
107-15.
Fernandez Solares J I, Gutierrez J M, Llaneza J M, y cols.
Angioplastia transluminal percutanea del sector femoro-
popliteo en la isquemia crtica. Angiologia 1995; 5:257-
64.
Franssetti et al. Epidural spinal electroestimulatory sistem
in the management of diabetic foot and peripheral
arteriopathies. Pace 1989,12:705-708.
Gerbarch P, Hasdemir MG, Stevens RD at al. Discriminative
Microcirculatory Screening of Patients with refractory
Limb Ischaemia for dorsal colum stimulation. Eur J Vasc
Endovasc Surg 1997. 13:464-471.
Gray BM, Sullivan TM, Childs MB, Young JR, Olin JW. High
incidence of restenosis / reocclusion of stents in the
percutaneus tratment of long segment superficial
femoral artery disease after suboptimal angioplasty. J
Vasc Surg 1997; 25:74-83.
Gray BM, Olin J W. Limitations of percutaneus translu-
minal angioplasty with stenting for femoropopliteal
arterial occlusive disease. Seminars 1997; 10:8-16.
Greenhalgh RM; J amieson CW, Nicolaides AN (eds). Limb
salvage and amputation for vascular disease. W B
Saunders Company, Philadelphia 1988
Grover-J ohnson N, Baumann FJ , Riles TS and Imparato
AM. Effects of surgical lumbar sympathectomy on inner-
vation of arterioles in the lower limb of patients with
diabetes. Sur Gynecol Obstet 1981; 153:39-41.
Haimovici H, Steinman C. Aortoiliac angiographic patterns
associated with femoropopliteal occlusve dsease:
Significance in reconstructive arterial surgery. J
Cardiovasc Surg. 1969; 65: 232-40.
Harrington ME, Schewartz ME, Samborn TA, Mitty H,
Miller CA, Mc Ginnis K, Harrington EB. Expanded indi-
cations for laser-assisted ballon angioplaty in peripheral
arterial disese. J Vasc Surg 1990; 11:146-55
Harrington ME, Harrington EB, Haimov M, Schanzer H,
Jacobson II JH. Iliofemoral versus femoro-femoral bypass:
The case for an individualized approach. J Vasc Surg.
1992; 16: 841-54.
Harris PL, How TV, J ones DR: Prospectively randomized
clinical trial to compare in situ and reversed saphenous
vein grafts for femoropopliteal bypass. Br J Surg. 1987;
74: 252-5.
Harris PL, Veith FJ , Shanik GD y cols. Prospective rando-
mized comparasion of in situ and reversed infrapopli-
teal vein grafts. Br J Surg 1993; 80: 173-6
Henry M, Amor M, Ethevenot G, Henry I, Amicabili C,
Beron R, Mentre B, Allaoui M, Touchot N. Palmaz stent
lacement in iliac and femoro-popliteal arteries: primary
and secondary patency in 310 patients with 2-4 year
follow-up. Radiology 1995; 197:167-74.
Hewes RC, White RI, Murray RR, y cols. Long-term results
of superficial femoral artery angioplasty. Am J
Roentgenol 1986; 146:1025-9.
Horsch, S. Papel de la estimulacin de la mdula espinal
en el tratamiento de la arteriopata oclusiva perifrica
no reconstruible. Anales de Cir. Card. y Vasc. 1996 Vol
2 N5: 192-8.
Horvath W, Oertl M, Haidinger D. Percutaneous translu-
minal angioplasty of crural arteries. Radiology 1990;
177:565-9.
Imparato AM. Simpatectoma lumbar. Papel en el trata-
miento de la enfermedad arterial oclusiva de las extre-
midades inferiores. Clnicas Quirrgicas de Norteamrica
1979; 4:717-32.
Jacobs MJHM, Jrning PJG, Beckers RCY et al. Foot Salvage
and improvement of microvascular blood flow as a result
of epidural spinal cord electrical stimulation. J . Vasc.
Surg. 1990. 12:354-360.
J ivegard LEH, Augustinsson LE, Holm J et al. Effects of
spinal cord stimulation in patients with inoperable lower
limb ischaemia: a prospective randomised controlled
study. Eur J Vasc Endovasc Surg. 1995,9:421-425.
J ohnson G jr. Presidential address: The second genera-
tion vascular surgeon. J Vasc Surg 1987; 5:211.
J ohnston KW. Femoral and popliteal arteries: reanalisis
of results of ballon angioplasty. Radiology 1992; 183:767-
71.
Kadir S, Smith GW, White RI jr., Kaufman SL, Barth KH,
Williams GM, OMara CS, Burdick J F. Percutaneus trans-
luminal angioplasty as an adjunct to the surgical mana-
gement of peripheral vascular disease. Ann Surg 1982;
195:786-95.
Kadir S, White RI jr., Kaufman SL, Barth KH, Williams GM,
Burdick JF, O`Mara CS, Smith GW, Stonesifer GL jr., Ernst
CB, Minken SL. Long-term results of aorto iliac angio-
plasty. Surgery 1983; 94:10-4.
Kalman PG, Hosang M, Cina C, J ohnston KW, Ameli FM,
Walker PM, Provan J L. Current indications for axillou-
nifemoral and axillobifemoral by-pass grafts. J Vasc
Surg. 1987; 5: 828-32.
Kalman PG, J ohnston KW, Walker PM: The current role
of isolated profundoplasty. J Cardiovasc Surg. 1990; 31:
107-11
BIBLIOGRAFA.
197
Kim D, Gianturco LE, Porter DH, Orron DE, Kuntz RE, Kent
KC, Siegel J B, Schlam BW, Skillman J J . Peripheral direc-
tional atherectomy: 4-year experience. Radiology 1992;
183:773-8.
Krepel VM, Van Andel GJ , Van Erp WFM, Breslau PJ .
Percutaneus trasluminal angioplasty of the femoropo-
pliteal artery: initial and long-term results. Radiology
1985; 156:325-8.
Leather RP, Shah DM, Karmody AM. Infrapopliteal bypass
for limb salvage: Increased patency and utilization of the
saphenous vein used in siyu. Surgery. 1981; 90: 1.000-8.
Leather RP, Karmody AM, In situ saphenous vein arterial
bypass for the treatment of limb ischemia. In Manick
J A, ed. Advances in Surgery, vol 19. Chicago: Year Book
Medical Publishers. 1996, pp 175- 8.
Matsi PJ , Manninen HI, Suhonen MT, Pirinen AE,
Soimakallio S. Chronic critical lower-limb ischemia: pros-
pective trial of angioplasty with 1-36 months follow-
up. Radiology 1993; 188:381-7.
Matsi PJ, Manninen HI, Vanninen RL, Suhonen MT, OkSala
Y, Laakso M, Hakkarainen T, Soimakallio S.
Femoropopliteal angioplasty in patients with claudica-
tion: primary and secondary in 140 limbs with 1-3-5 year
follow-up. Radiology 1994; 191:727-33.
Matsi PJ, Manninen HI. Impact of different patency criteria
on long-term results of femoropopliteal angioplasty:
analysis of 106 patients with claudication. J Vasc
Intervent Radiol 1995; 6:159-63.
Matsi PJ , Manninen HI, Sder HK, Mustonen P, Kouri J .
Percutaneus transluminal angioplasty in femoral artery
occclusions: primary and long-term results in 107 clau-
dicant patients using femoral and popliteal catheteri-
zacion techniques. Clin Radiol 1995; 50:237-44.
McCollum CN, Kenchinton G, Alexander CE, Franks PJ ,
Greenhalgh RM. PTFE or HUV for femoropopliteal by-
pass: A multicentre trial. Eur J Vasc Surg. 1991; 5: 435-
43.
Moore WS. Therapeutic options for femoropopliteal occlu-
sive disease. Circulation 1991; 83(suppl. I ): I-91-I-93.
Murray RR jr., Hewes RC, White RI jr., Mitchell SE, Auster
M, Chang R, Kadir S, Kinninson ML, Kaufman SL. Long-
segment femoropopliteal stenosis: Is angioplasty a boon
or a bust?. Radiology 1987; 162:473-6.
Norman PE, House AK. The early use of operative lumbar
sympathectomy in peripheral vascular disease. J
Cardiovasc Surg 1988; 29:717-22.
Perler BA, Williama GM: Does donor iliac artery percu-
taneous transluminal angioplsty or stent placement
influence the result of femorofemoral bypass? Analysis
of 70 consecutive cases with long term follow-up. J Vasc
Surg. 1996; 14: 363-70.
Prendiville EJ , Yeager A, O`Donnell TF jr., Coleman J C,
Jaworek A, Callow AD, Mackey WC, Deterling RA. Long-
term results with the above-knee popliteal expanded
polytetrafluorethylene graft. J Vasc Surg 1990; 11:517-24.
Probst P, Cerny P, Owens A, Mahler F. Patency after
femoral angioplasty: Correlation of angiographic appe-
arance with clinical findings. Am J Roentgenol 1983;
140:1227-32.
Quiones-Baldrich WJ , Prego AA, Ucelay-Gomez R,
Freischlag J A, Ahn SS, Baker J D, Machleder HI, Moore
WS. Long term result of infrainguinal revascularization
with PTFE: A ten years experience. J Vasc Surg. 1992;
16: 209-17
Rolling DL, Towne J B, Bernhard VM: Isolated profundo-
plasty for limb salvage. J Vasc Surg. 1985; 2: 585-90
Rousseau HP, Raillat CR, J offre FG, Knight CJ , Gimested
MC. Treatment of femoropopliteal stenoses by mean
of self-expandable endoprotheses: midterm results.
Radiology 1989; 172:961-4.
Rutherford RB. Aortobifemoral bypass, the gold stan-
dard: Thecnical considerations. Semin Vasc Surg. 1994;
7: 11-6
Rutherford RB, Shanonn FL. Lumbar sympathectomy: indi-
cations and technique. EN: Vascular Surgery.Edited by
Rutherford RB. 4th. de. Philadelphia : W.B. Saunders
Company, 1995: pag. 879.
Rutherford RB, Patt A, Pearce WH. Extra-anatomic bypass:
A closer view. J Vasc Surg. 1987; 6: 437-46.
Saab MH, Smith DC, Aka PK, Brownlee RW, Killeen J D.
Percutaneus Transluminal Angioplasty of tibial arteries
for limb salvage. Cardiovasc Intervent Radiol 1992;
15:211-6.
Sanchez LA, Gupta SK, Veith FJ , Goldsmith J , Lyon RT,
Wengerter KR, Paneta TF, Marin ML, Cynamon J, Berdejo
G, Sprayregen S, Bakal CW. A ten-year experience with
one hundred fifty failing or threatened vein and poly-
tetrafluorethylene arterial by-pass grafts. J Vasc Surg
1991; 14:729-38.
Schneider J R, McDaniel MD, Walsh DB, Zwolack RM,
Cronenwett J L. Axillofemoral bypass: Outcome and
hemodynamic result in high-risk patients. J Vasc Surg.
1992; 15:952-63.
Scheneider JR, Golan JF. The role of extraanatomic bypass
in the management of bilateral aortoiliac disease. Semin
Vasc Surg. 1994; 7: 35-44.
TRATADO DE PIE DIABTICO
198
Shah RM, Peerr RM, Upson JF, Ricotta JJ. Donor iliac angio-
plasty and crossover femorofemoral bypass. Am J Surg.
1992; 164: 295-8.
Simpson J B, Selmon MR, Robertson GC, Cipriano PR,
Hayden WG, Johnson DE, Fogarty TJ. Transluminal athe-
rectomy for occlusive peripheral vascular disease Am J
Cardiol 1988; 61:96G-101G.
Stokes KR, Strunk HM, Campbell DR, Gibbos GW, Wheeler
HG, Clouse ME. Five-years results of iliac and femoro-
popliteal Angioplasty in diabetic patients. Radiology
1990; 174:977-82.
Stonebridge PA, Prescott RJ , Ruckley CV. Randomized
trial comparing infrainguinal polytetrafluoroethylene
by-pass grafting with an d without vein interposition
cuff at the distal anastomosis. J Vasc Surg. 1997; 26:
543-50.
Taylor LM, Phinney ES, Porter J M: Present status of
reversed vein by-pass for lower extremity revasculari-
zation. J Vasc Surg. 1986; 3: 288-97.
Taylor LM, Edwards J M, Porter J M. Present status of
reversed vein by-pass grafting: five-years results of a
modern series. J Vasc Surg 1990; 11:193-206.
Tovar-Pardo AE, Bernhard VM. Where the profunda
femoris artery fits in the spectrum of lower limb revas-
cularitation. Semin Vasc Surg. 1995; 8: 225- 35.
Tunis SR, Bass EB, Esteinberg EP. The use of angioplasty,
by pass surgery and amputation in the management of
periferal vascular disease. N Engl Med 1991; 325-56.
Van Andel GL, Van Erp WFM, Kreper VM, Breslau PJ .
Percutaneus transluminal dilatation of the iliac artery:
Long-term results. Radiology 1985; 156:321-3.
Van Der Stricht J. Lumbar sympathectomy in oclusive dise-
ases. Int angiol 1985; 4:345-58.
Varty K, Bolia A, Naylor AR, Bell PRF and London NJ M.
Infrapopliteal Percutaneus Transluminal Angioplasty: A
safe and successful procedure. Eur J Endovasc Surg 1995;
9:341-5
Veith J F, Ascer E, Gupta SK, WhiteFlores S, Sprayregen
S, Scher LA, Samson RH. Tibiotibial vein bypass grafts:
a new operation for limb salvage. J Vasc Surg. 1985; 2:
552-7.
Veith FJ , Gupta SK, Ascer E, White-Flores S, Samson RH,
Scher LA, Towne J B, Bernhard VM, Boiner P, Flinn WR,
Astelford P, Yao ST, Bergan JJ. Six year prospective multi-
center randomiced comparison of autologous safenous
vein and expanded PTFE grafs in infrainguinal recons-
truction. J Vasc Surg. 1986; 3: 104-14.
Veith FJ , Haimovici H. Femoropopliteal arterioescle-
rotic occlusive disease. In Haimovici H (ed): Vascular
Surgery. Principes and Techniques. 4th ed. 1996, pp
605-31
Veith FJ, Gupta SK, Wengerter KR, Goldsmith J, Rivers SP,
Bakal CW, Dietzek AM, Cynamon J , Sprayregen S,
Gliedman ML. Changing arterioesclerotic disease
patterns and management strategies in lower-limb thre-
atening ischemia. Ann Surg 1990; 212:402-14.
Walker PM, J ohnston KW. Predicting the success of a
sympathectomy: a retrospective study using discrimi-
nant function and multiple regression analysis. Surgery
1980; 87:216-21.
Weinstein ES, Langsfeld M.Aortoiliac endarterectomy.
Semin Vasc Surg. 1994; 7: 28-34
Wolfe J H, Tyrrell MR. Improving the patency of prost-
hetic grafts with vein cuffs. Semin Vasc Surg. 1995; 8:
247-52.
Yang XM, Manninem H, Matsi P, Soimakllio S. Parcutaneus
endovascular stenting: development, investigation and
application. Eur J Radiol 1991; 13:161-73.
BIBLIOGRAFA.
199
CAPITULO IX
Alexander IJ . El Pie. Exploracin y diagnstico. Ed. J ims
(1992).
Baumhauer, J.F. et al.: A comparison study of plantar foot
pressure in a standardized shoe, total contact cast, and
prefabricated pneumatic walking brace. Foot and
Ankle,18(1):26-33, 1997.
Boulton A.J ., Bowker J .H., Gadia M. et al. Use of plaster
casts in the management of diabetic neuropathic foot
ulceration. Diabetes care 9: 149-152, 1986
Cespedes T, Dorca A. Pie Diabtico. Conceptos acttuales
y bases de actuacin. Ed. Daz Santos. Barcelona(1996).
Coleman, W.C.: The relief of pressures using outer shoe
sole modifications. InMothirami Patil, K., and Srinivasa,
H. (eds.), Proceedings of the International
Coleman WC, Brand PW, Birke JA. The total contact cast:
a therapy for plantar ulceration on insensitive feet. J
Am Podiatr Med Assoe 1984;74:548-52.
Conference on Biomechanics and Clinical Kinesiology of
the Hand and Foot. Madras, India: lndian Institute of
Technology, 1985, pp. 29-31.
Duckworth,T.,Boulton,A.J .M.,Betts,R.P.,Franks, C.I., and
Ward, J .D.: Plantar pressure measurements and the
prevention of ulceration in the diabetic foot. J .Bone
J oint Surg.,67B:7985, 1985.
Frykberg RG. Podiatric problems in diabetes. En:
Management of Diabetic Foot Problems. GP Kozak
ed.Philadelphia, W.B. Saunders, 1984, pp: 45-67
Fylling CP. Wound healing: an update. Comprehensive
wound management for prevention of amputation.
Diabetes Spectrum 1992; 5:358-9.
Holmes, G.B., and Timmerman, L.: A quantitative assess-
ment of the effect of metatarsal pads on plantar pres-
sures. Foot Ankle, 11(3):141-270, 1990.
Jeffcoate W, Macfarlane R eds. The diabetic foot. An illus-
trated guide to management. London. Chapman & Hall.
1995.
Myerson, M.S., Papa, J ., Eaton, K., and Wilson, K.: The
total contact cast for management of neuropathic
plantar ulceration of the foot. J . Bone J oint Surg., 74:
261-269, 1992.
Myerson, M., and Wilson, K.: Management of neuro-
pathic ulceration with the total contact cast. In Levin,
M.E., O'Neal, L.W., and Bowker, J.H. (eds.), The Diabetic
Foot, 5th Ed. St. Louis, Mosby-Year Book, 1992, p. 145-
152.
Padrs C. Protocolo de exploracin del Pie Diabtico. Rev.
Esp. Podologa. Nov. (1996).
Priollet P, Letanoux M, Cormier JM.Le pied diabtic et les
principes gnraux de sa prise en charge .J MV
1993;18:24-29
Rodrguez E. Ortopodologa aplicada. Experiencia.
Ed.Podoespecial S.A.Barcelona 1990.
Schaff, P.S., and Cavanagh, P.R.: Shoes for the insensitive
foot, the effect of a "rocker bottom" shoe modifica-
tion of plantar pressure distribution. Foot Ankle,
113:129-140, 1990.
Soames RW, Richardson RPS. Stride length and cadence:
their influence on ground reactive forces during gait.
In: Winter DA, Norman RW, Wells RP, Hayes KC, Patla
AE, editors. Biomechanics IX-A. Champaign (IL): Human
Kinetics Publications; 1995.
Viladot. Patologa del antepi. Ed. Toray S.A. Barcelona
(1984).
Wertsch, J.J., Frank, L.W., Zhu, H., Price, M.B., Harris, G.F.,
and Alba, H.M.: Plantar pressures with total contact
casting. J . Rehab. Res. Dev., 32(3):205-209, 1995.
TRATADO DE PIE DIABTICO
200
CAPITULO X
Baumgartner R: Failures in through-knee amputation.
Prosthet Orthot lnt 1983 7:116-118.
Bild DE, Selby JV, Sinnock P, et al. Lower extremity ampu-
tation in people with diabetes. Epidemiology and
prevention. Diabetes Care 1989; 12(1):24-31.
Bradley RV. Desbridamientos y amputaciones. En Levin
ME, ONeal LW eds. El pie diabtico. Elicien. 1977. pp
205-34.
Dwars BJ , Van Den Broek TA, Ravwerda J A, Bakker FC.
Criteria for reliable selection of the lowest level of
amputation in perpheral vascular disease. J Vasc Surg
1992; 15:536-42
Ebskov B, J osephson P. Incidence of reamputation and
death after gangrene of the lower extremity. Prosthetics
and Orthotics International 1980; 4 77-80.
Falstie-J ensen N, Christensen KS, Br*chner-Mortensen J .
Long posterior flap versus equal sagittal flaps in below-
knee amputation for ischaemia. J Bone Joint Surg 1989;
71-B:102- 4.
Finch DRA, MacDougal M, Tibbs DJ, Morris PJ. Amputation
for vascular disease: The experience of a peripheral
vascular unit. Br J Surg 1980; 67:233-7.
Fylling CP, Knighton DR. Amputation in the diabetic popu-
lation: incidence, cuses, cost, treatment, and preven-
tion. J Enterostom Ther 1989; 16:247-55.
Hecher ML, J acobs BS. Lower extremity amputations in
diabetic patients. Diabetes 1970; 19:189.
Hodge MJ, Peters TG, Efird WG. Amputation of the distal
portion of the foot. South Med J 1989; 82:1138-42.
Keagy BA, Schwartz JA, Kotb M, et al. Lower extremity ampu-
tation: the control series. J Vasc Surg 1986; 4: 321-6.
Larsson J . Lower extremity amputation in diabetic
patients. Lund University, Doctoral Thesis, 1994.
Laverly LA, van Houtum WH, Harkless LB. In-hospital
mortality and disposition od diabetic amputees in The
Netherlands. Diabet Med 1996; 13: 192-197.
Lawrence A, Lavery DPM y cols. Variation in the incidence
and proportion od diabetes-related amputation in mino-
rities.Diabetes Care 1996; 19: 48-521-
Lepantalo M, Isoniemi H, Kyllonen L. Can the failure of
a below-knee amputation be predicted. Ann Chir
Gynaecol 1987; 76:119-23.
Malone J M, Goldstone J . Lower extremity amputation.
In Moore WS (ed): Vascular Surgery: A Comprehensive
Review, 1st ed. New York, Grune & Stratton, 1984: 909-
74.
Moore WS. Hall AD, Lim RC. Below-the-knee amputa-
tions for ischemic gangrene. Am J Surg. 1972; 124: 127-
134.
Moss SE, Klein R, Klein BE. Long-term incidence of lower-
extremity amputations in a diabetic population. Arch
Fam Med 1996; 5: 391-398
Most RS, Sinnock P. The epidemiology of lower extremity
amputations in diabetic individuals. Diabetes Care 1983;
6:87-91.
Porter J M, Baur GM, Taylor LM. Lower extremity ampu-
tations for ischemia. Arch Surg 1981; 116:89-92.
Sanders LJ , Dunlap G. Transmetatarsal amputation: a
successful approach to limb salvage. J Am Pod Med
Assoc 1992; 82:129-35.
BIBLIOGRAFA.
201
CAPITULO XI
Aircast Incorporated: Pneumatic walker.Aircast lncorpo-
rated, Summit,NJ ,1996.
Basset AC: The development and application of pulsed
electromagnetic fields for united fracturs and artho-
desis. Orthop Clin North Am 15: 63, 1984.
Birke J .A., Sims D.S., Buford W.L. Walking casts: Effect on
plantar foot pressures. J . Rehabil. Res. 22: 18-22, 1985.
Botta, P, Baumgartner, R: Socket design and manufactu-
ring technique for through-knee stumps. Prosthet
Orthot lnt 7:100-103, 1983.
Brodsky J.W., Kourosh S., Stills M., et al. Objective evalua-
tion of insert material for diabetic and athletic foot-
wear. Foot and ankle 1988.9: 111-116,
Caputo GM, Cavanagh PR, Ulbrecht J S, et al. Assessment
and management of foot disease patients with diabetes.
N Engl J Med 1994; 331:854-60.
Falkenberg M, Apelqvist J y cols. Foot ulcers in patients
with diabetes. Preventive measures reduce the number
of amputations. Lakartidningen 1993; 90: 4221-4
Heim, P.A., Walker, S.C., and Puliium, G.: Total contact
cast-ing in diabetic patients with neuropathic foot ulce-
ration.Arch.Phys.Med.Rehab.,65:691-693, 1984.
Helm PA, Walker SC, Pullium GF. Total contact casting in
diabetic patients with neuropathic foot ulcers. Arch
Phys Med Rehabil 1990; 65:691-3.
Herman WH, Teusch SM,Geiss LS. Diabetes Mellitus. En:
Amler RW,Dull HB, editors. Closing the gap: the burden
of unneceseary illness.Oxford: Oxford University
Press,1987:72-82
Hughes, J., Kriss, S., and Kienegrman, L.: A clinician's view
of foot pressure: a comparison of three different
methods of mea-surement. Foot Ankle, 7:277-284, 1987.
Kozak GP, Campbell DR, Frykberg RG, Habershaaw GM
eds. Management of foot problems. 2nd de.
Philadelphia, Pennsylvania. WB Saunders 1995
Laing W., Cogley D.I., Klenerman L. Neuropathic foot
ulceration treated by total contact casts. J . Bone J t.
Surg. 74 B: 133-136, 1992.
Light J T J r, Rice J C, Kerstein MD. Sequelae of limited
amputation. Surgery 1988; 154:305.
Lyquist, E: The OHC knee-disarticulation prosthesis. Orthot
Pros 1976;30:27-28,
Lyquist, E: Casting the through-knee stump. Prosthet
Orthot lnt 1983;7:104-106.
Mueller MJ , Diamond J . Biomechanical treatment
approach to diabetic plantar ulcers. Phys. Therap. 68:
1917, 1988.
Mueller M.J ., Diamond J .E., Sinacore D.R., et al. Total
contact casting in treatment of diabetic plantar ukcers:
Controlled clinical trial. Diabetes care. 1989.12: 384-388,
Mueller MJ , Allen BT, Sinacore DR. Incidence of skin
breakdown and higher amputation after transmeta-
tarsal amputation: implications for rehabilitation. Arch
Phys Med Rehabil 1995; 76:50-4.
Murray HJ , Veves A. y cols. Role of experimental socks in
the care of the high-risk diabetic foot. A multicenter
patient evaluation study. Diabetes Care 1993; 16: 1190-
1192
Novick A, Birke J A, Graham SL, Koziatek E. Effect of a
walking splint and total contact casts on plantar torees.
J Prosthet Orthot 1995;3:168-78.
Sinacore DR, Muller MJ, Diamond JE, Blair VP 3rd, Dury D,
Rose SJ. Diabetic plantar ulcers treated by total contact
casting. A clinical report. Phys. Ther:67:1543-9.
Steinberg FU, Sunwoo I, Roettger RF. Prosthetic rehabi-
litation of geriatric amputee patients: A follow-up study.
Arch Phys Med Rehabil 1985; 66:742.
Thompson, F.M., and Coughin, M.J .: The high price of
high fashion footwear. lnstr. Course Lect., 76A(10):1586-
1593, 1994.
Walker, S.C., Heim, P.A., and Puilium, G.: Total contact
cast-ing and chronic diabetic neuropathic foot ulcera-
tions: healing rates by wound location. Arch. Phys.
Med. Rehab., 68:217-221, 1987.
Workshop on Knee-Disarticulation and Hip-Disarticulation
Prostheses.Subcommittee on Design and Development.
Committee on Prosthetics Research and Development,
Division of Engineering-National Research Council,
National Academy of Sciences, National Acad-emy of
Engineering, San Francisco, Calif, 1969.
Zhu, H., Harris, G.F., Alba, H., et al.: Effect of walking
cadence on plantar pressures. Arch. Phys. Med. Rehab.,
72:834, 1991.
TRATADO DE PIE DIABTICO
202
CAPITULO XII
Anderson R.B., Foster M.D., Gould J .S., et al. Free tissue
transfer and calcanectomy as treatment of chronic oste-
omyelitis of the os calcis. Foot Ankle. 199011:168-171,
Baumgartner R. Stinus H. Tratamiento orto-protsico del
pie. Ed. Masson. Barcelona 1997.
Brodsky, J.W.: The diabetic foot.In Mann,R.A.(ed.),Surgery
of the Foot and Ankle,6th Ed.St.Louis, Mosby-Year
Book,1992,pp. 877-955.
Fernandez Carmena L,Gamella Pizarro c. y cols. El pie
diabtico. Med. Integral 1993; 21:70-86
Gianfortune P, Pulla R, Sage R: Ray resections in the insen-
sitive or dysvascular foot: A critical review. J Foot Surg
24:103-107, 1985.
Halimi S, Benhamou PY,Charras H. Le cout du pied diabe-
tique. Diabete-Metab 1993; 19: 518-522
Harrelson J .M. Management of the diabetic foot. The
Orthop. Clinics of North Am.1989 20: 605-619,.
Pinzur M, Sage R, Schwaegler P: Ray resection in the dysvas-
cular foot-retrospective review. Clin Orthop 191:232, 1984
Pinzur M, Kaminsky M, Sage R, et al: Amputations at the
middle level of the foot. J Bone Joint Surg Am 68:1061-
1064, 1986.
Pinzur M, Morrison C, Sage R, et al: Syme's two-stage
amputation in insulin-requiring diabetics with gangrene
of the forefoot. Foot Ankle 11:394-396, 1991.
Saltzman, C.L., Johnson, K., Goidstein, R.H., and Donnelly:
The patellar tendon-bearing brace as treatment for
neu-rotrophic arthropathy: a dynamic force monitoring
study. Foot Ankle, 13(1):14-21, 1992.
Sammarco GJ , Scioli MW. Examination of the foot and
ankle. In: Sammarco GJ , ed. The foot in diabetes.
Philadlephia: Lea & Febiger 1991; 1:29-35.
Sanders LJ . Diabetes Mellitus. Prevention of amputation.
J Am Podiatr Med Assoc 1994; 84: 322-8
BIBLIOGRAFA.
203
CAPITULO XIII
Anderson RM, Funnell MM. Strategies for diabetes patient
education: a review of fundamentals. In: Alberti KGMM,
Krall LP, eds. Diabetes Annual 7. Elsevier Science
Publishers, 1993; 245-57.
Gibbons GW. Management of the diabetic foot. Surg
Rounds 1986; 9 (1):55-9.
Gibbons GW, Marcaccio EJ , Burgess AM et al. Improved
quality of diabetic foot care 1984 vs 1990: reduced
length of stay and costs, insufficient reimbursement.
Arch Surg 1993; 128 (5):576-81.
Goldman D, Ellis S. Centers for Disease Control and
Prevention: Cooperative Agreement No. 2/CCU100351-
08. Providence, RI, Rhode Island Department of Health,
1988; 76.
International DiabetesFederation, Triennial Report 1991-
1994. Diabetes: a serious disease that deserves your
attention ...and respect. Ap. A: p.42
Larsson J , Apelqvist J . Towards less amputations in
diabetic,patients: incidence, causes, cost, treatment,
and prevention-a review. Acta Orthop Scand 1995; 66
(2):181-92.
Larsson J , Apelqvist J . y cols. Decreasing incidence of
mayor amputation in diabetic patiernts: a consequence
of a multidisciplinary foor care team approach ?.Diabet
Med 1995; 12: 770-776
Marvin E, Levin MD. Preventing amputaction in the
patient with diabetes. Diabetes Care 1995; 18: 1383-
1394.
Miller AD, Van Buskirk A, Nerhoek-Oftedal W, Miller ER,
Trenton MA. Diabetes-related lower extremity ampu-
tations in New Jersey, 1979 to 1981. J Med Soc NJ 1985;
82:723-6.
Pecoraro RE, Reiber GE, Burgess EM. Pathways to diabetic
limb amputation: basis for prevention. Diabetes Care
1990; 13: 513-521
Plummer ES, Albert SG. Focused assessment of foot care
in older adults. J Am Geriatr Soc 1996; 44: 310.313
Reiber GE. Diabetic foot care: financial implications and prac-
tice guidelines. Diabetes Care 1992; 15( Suppl 1):29-31
Reiber GE, Pecoraro RE, Koepsell TD. Risk factors for
amputation in patients with diabetes. Epidemiology
and prevention. Diabetes Care Ann Int Med. 1992;
117:97-102.
Rubio J A, Alvarez J . Costes econmicos de la diabetes
mellitus: revisin crtica y valoracin coste - eficacia de
las estartegias propuestas para su reduccin. Aten
Primaria 1998; 22: 239-255
Scottish Intercollegiate Guideline Network. Management
of diabetic foot disease. Sign Publication n 12 (Scotland),
1997.
Sieradzki J ,Koblik T. y cols. Diabetic foot syndrome in
clinical practice. Results after one year at the Diabetic
Foot Consulting Unit. Przegl Lek 1996; 53: 6-8
Sitonen OI, Sitonen J T, Niskanen LK, et al. Lower extre-
mity amputations in diabetic and non diabetic patients.
Diabetes Care 1993; 16:16-20.
The Diabetes Control and Complications Trial Research
Group. The effect of intensive treatment of Diabetes
on the development and progression of long-term
complications in insulin-dependent diabetes mellitus.
N Engl J Med 1993 ; 329 : 977-986.
The National Swedish Board of Health and Welfare.
Project report on diabetes- related lower extremity
amputation with a survey of amputations in the coun-
ties of Kopparberg and Vrmland. In Swedish.
(Amputations-frekvens vid diabetes. Amputation p
nedre extremiteten vid diabetes med en kartlggning
av amputationer i Kopparbergs och Vrmlands ln. Aktiv
Uppfljning. Projektrapport, Socialstyrelsen. Artikelnr
1993-13-12). Stockholm 1993.
WHO.Diabetes mellitus: report of a WHO study group.
World Health Organ Tech Rep Ser n 727 ,1985.
WHO."Diabetes Mellitus Programme". Ag.1996
Wooldridge J, Bergeron J, Thornton C. Preventing dabetic
foot disease: lesson from Medicare therapeutic shoe
demostration. Am J Public Health 1996; 86: 935-938
TRATADO DE PIE DIABTICO
204
ABREVIATURAS MAS FRECUENTES
AAS Acido Acetil Saliclico
AGL Acidos Grasos Libres
CI Claudicacin Intermitente
CGRP Pptido Relacionado con el Gen de la Calcitonina
DM Diabetes Mellitus
FDA Administracin Norteamericana para los Alimentos y Frmacos
HDL Lipoproteinas de Alta Densidad
HTA Hipertensin Arterial
IGF-I Factor de Crecimiento Semejante a la Insulina
IL-1 Interleucina 1
IP Indice de Pulsatibilidad
IT Indice Tensional
LDL Lipoproteinas de Baja Densidad
Lp(a) Lipoproteina a
ND Neropata Diabtica
LPL Lipoproteinlipasa
OMS Organizacin Mundial de la Salud
PAG Productos Avanzados de la Glucosilacin
PAI Factor Inhibidor del Plasmingeno
PD Pie Diabtico
PDGF Factor de Crecimiento Plaquetar
PGE1 Prostaglandina E1
PGI2 Prostaglandina I2
PTA Angioplastia Transluminal Percutnea
PTFE Pentatetraflurilo Expandido
RNM Resonancia Nuclear Magntica
r-TPA Factor Recombinante de la Tromboplastina Activada
SEMFYC Sociedad Espaola de Medicina Familiar y Comunitaria
SCS Electroestimulacin Medular
TAC Tomografa Axial Computerizada
TNF Factor de Necrosis Tumoral
TTCO2 Tensin Transcutnea de Oxgeno
VLDL Lipoproteinas de muy Baja Densidad
ABREVIATURAS MS FRECUENTES
205
207
Agentes hemorreolgicos 88
Amadori
compuesto de, 26
Amaurosis 13
Ampolla diabtica 68
Amputacin
Chopart 149
complicaciones de, 137
criterios predictivos de,
dedo 130; 131; 147
desarticulacin de la rodilla 135; 152
infracondlea 134; 150
Lisfranc 148
Prigoff 134; 149
prevalencia de 15
principios generales de, 130
supracondlea 136;152
Syme 133; 150
transfalngica 131
transmetatarsiana 132;148
Angiografa 81
Atibioticoterapia
pautas de 94
Anticoagulantes 92
Antiagregantes plaquetarios 90
ATP-asa
en la neuropata, afectacin de 19
Bursitis 111
By-pass
aorto-femoral 99
extranatmico 100
fmoro-popliteo 102
Capilaroscopa 79
Celulitis 53
Claudicacin intermitente 43
Charcot
neuroartropata de 40,52,110;114; 155
Chevron
osteotoma de 157
Consenso
de la SEACV 19
Europeo para el tratamiento de DM 85
Europeo sobre Isquemia crtica 87
Transatlntico (TASC) 49
Dermatofitosis 63
Diabetes Mellitus
prevalencia de 11
Incidencia de 12
mortalidad de 16
Diapdesis
alteraciones de, 29
Dupuytren
enfermedad de 68
Edmons
clasificacin de 55
Electroestimulacin medular 93
Endarteriectoma 102
Endovascular
tcnica de revascularizacin 104
Eritema necroltico migratorio 68
Eritrasma 66
Fragrell
clasificacin est. Capilaroscop. de, 80
Fenotipo lipoproteico atergeno 26
Fibringeno
alteraciones de,... en la DM 26
Flora microbiana
alteraciones de,... en la DM 28
Frmula
digital 109; 113
metatarsal 109;113
Gammagrafa
diagnstico por 79
Gangrena
digital 48
neuroisqumica 49
Gibbons-Eliopoulos
clasificacin de 55
Granuloma anular diseminado 65
Hallux
flexus 114
valgus 114
varus 114
Heloma 111
Hemostasia
alteraciones de en la DM 24
Higroma 111
Hiperinsulinismo 26
Hiperqueratosis 61;110; 161;
HTA
complicacin de la DM 14
Indice
de pulsatibilidad 75
tensional 74
Insuf.renal
Complicacin de la DM 13
Intertrigo 66
Isquemia
coronaria (prevalencia de en la DM) 13
cerebrovascular (prevalencia de en la DM) 14
crnica crtica de extremidades inferiores 49
extremidades inferiores
NDICE DE REFERENCIAS
INDICE DE REFERENCIAS
(prevalencia en la DM) 14
Keller-Brandes
intervencin de 156
Lasser-Doppler 80
Leriche y Fontaine
estados de 76
Linfangitis 50
Lipodistrofia
por insulina 67
Lipoproteinas
alteraciones de en la DM 24
Macroangiopata
exploracin clnica de 47
exploracin hemodinmica de 50
fisiopatologa de 23
manifestaciones clnicas de 46
Mal perforante plantar Ver lcera
neuroptica
McBride
intervencin de 157
Microangiopata 35
Mioinositol
alteraciones de en la neuropata 21
Miositis 29
Monckeberg
calcificacin de 76
Mononeuritis
del tnel carpiano 27
motora perifrica 27
Necrobiosis lipodica 64
Neuropata
anatoma patolgica de 23
autonmica 46
perifrica simtrica 44
prevalencia de en la DM 15
Nottingham (clasificacin de) 55
Onicocriptosis 63;112;116
Onicogrifosis 113;116; 162
Onicomicosis 62;162
Ortesis 115
Osteomielitis
clnica 54
diagnstico 82
PDGF
alteracin de en la DM 30
Pi
cavo 109;114
equino 109
plano 109;114
pronado 110
supinado 110
talo 109
varo 109
valgo 109
Pi Diabtico
agudo infeccioso 52
artroptico 52
complicado 78
concepto de 19
exploracin basal de 45
exploracin neurolgica de 45
factores agravantes de 38
factores precipitantes de 37
factores predisponentes de 34
prevalencia de 16
repercusiones socio-sanitarias de 16
Pletismografa 78
Podograma 109; 140
Porfiria cutnea tarda 68
Prevencin (pautas de)
primaria 165
secundaria 167
terciaria 168
Prostaglandinas
alteraciones de,... en la DM 26
tratamiento por,... en la
isquemia de extremidad 89
Protesis 149
Queratopata 110
Quimiotxis
alteraciones de, ... en la DM 30
Semmes-Weinsteen
test de 72
Simpatectoma 78;104
Sindrome X 27
Sorbitol
alteraciones de, ... en la DM 21
Stradnness
test de 77
Tensin Transcutnea de Oxgeno 78
Termometra 80
Tiloma 111
Tinea pedis 64
Trombolticos 92
Ulcera
neuroptica 51;59;117;145
neuroisqumica 52
Vasodilatadores 87
Wagner
clasificacin de 56
Williams
clasificacin de 54
Winograd
procedimiento de 163
Xantomatosis 67
Zadik
tcnica de 162
TRATADO DE PIE DIABTICO
208
También podría gustarte
- Informe de La Oferta y La DemandaDocumento7 páginasInforme de La Oferta y La DemandaSolange Perca Lucero75% (4)
- Grandes Cocineros de La HistoriaDocumento20 páginasGrandes Cocineros de La HistoriaJonathan Rosero100% (1)
- Equivalencias Al Gerundio en AlemánDocumento13 páginasEquivalencias Al Gerundio en AlemánAnonymous 0oQHdzb7pvAún no hay calificaciones
- 15secuencia de Intubacion RapidaDocumento1 página15secuencia de Intubacion Rapidaandres ruiz50% (2)
- Solicitud Reincorporacion Henry CotarmaDocumento2 páginasSolicitud Reincorporacion Henry CotarmaGary Ayvar Rojas100% (4)
- Acupuntura - Tomo I (Leccion 2 - Planos y Puntos Comando) PDFDocumento56 páginasAcupuntura - Tomo I (Leccion 2 - Planos y Puntos Comando) PDFPablo Baudino100% (1)
- Guia Del Estudiante Apicultura PDFDocumento138 páginasGuia Del Estudiante Apicultura PDFPablo BaudinoAún no hay calificaciones
- Curso Basico Kitesurf PDFDocumento21 páginasCurso Basico Kitesurf PDFPablo BaudinoAún no hay calificaciones
- Electroterapia en Fisioterapia - Rodriguez Martin PDFDocumento636 páginasElectroterapia en Fisioterapia - Rodriguez Martin PDFNahum Ramires Atayde96% (24)
- Diapositivasl Gestion Por ProcesosDocumento88 páginasDiapositivasl Gestion Por ProcesosSegundo Roman Oliva SaavedraAún no hay calificaciones
- Interacción Con El Cliente Desde PHPDocumento19 páginasInteracción Con El Cliente Desde PHPXavier Gracia CervantesAún no hay calificaciones
- Reflexión Sobre Los Diez Puntos de Hallam & GauntDocumento2 páginasReflexión Sobre Los Diez Puntos de Hallam & GauntJavier Heras MonrealAún no hay calificaciones
- INTRODUCCION AL DERECHO Cuestionario #10 Relacion JuridicaDocumento4 páginasINTRODUCCION AL DERECHO Cuestionario #10 Relacion JuridicaSDCa Minis edu100% (1)
- Apuntes para Una Etica Del Profesor UniversitarioDocumento24 páginasApuntes para Una Etica Del Profesor UniversitariolucoeduforeAún no hay calificaciones
- Carta A Mi MismaDocumento2 páginasCarta A Mi MismaAndrea GarciaAún no hay calificaciones
- Trabajo Practico N°6 - 2019Documento18 páginasTrabajo Practico N°6 - 2019eliasileAún no hay calificaciones
- Bases para El Cultivo de MaizDocumento299 páginasBases para El Cultivo de MaizFranciscoAún no hay calificaciones
- Contratos Unilaterales y BilateralesDocumento4 páginasContratos Unilaterales y BilateralesLizzie Adriana PiñaAún no hay calificaciones
- Presentación1 Cuadro SinopticoDocumento20 páginasPresentación1 Cuadro SinopticoFelipeCamachoIbarraAún no hay calificaciones
- Ecuaciones Diferenciales de Orden Superior - 280920Documento32 páginasEcuaciones Diferenciales de Orden Superior - 280920Sara CelyAún no hay calificaciones
- Practica Dirigida VariablesDocumento5 páginasPractica Dirigida VariablesJorge Iván PaEsAún no hay calificaciones
- 1 La Economía Del Arte y La Cultura - Victor A. Ginsburgh Junio - de 2012 Introducción Los Dos Hitos de La Historia Del Arte y La Economía, JDocumento22 páginas1 La Economía Del Arte y La Cultura - Victor A. Ginsburgh Junio - de 2012 Introducción Los Dos Hitos de La Historia Del Arte y La Economía, JJohana OviedoAún no hay calificaciones
- Clase 4Documento42 páginasClase 4gabrielanievas2020Aún no hay calificaciones
- Examen de PersuacionDocumento4 páginasExamen de Persuacionkatherin PCAún no hay calificaciones
- NP 102Documento19 páginasNP 102Cristian C. CantilloAún no hay calificaciones
- 12 Marcas de Un DisicipuloDocumento3 páginas12 Marcas de Un DisicipuloFrank MarandiAún no hay calificaciones
- 2° Basico LenguajeDocumento3 páginas2° Basico LenguajeCriubi1Aún no hay calificaciones
- Aprecio Por La PalabraDocumento6 páginasAprecio Por La Palabrapentecostes unida internacionalAún no hay calificaciones
- Legislación SocietariaDocumento20 páginasLegislación Societariaisabela gonzalesAún no hay calificaciones
- Interpone Recurso de ApelaciónDocumento7 páginasInterpone Recurso de ApelaciónGiselle San GermanAún no hay calificaciones
- Ley y Reglamento Del Servicio DiplomáticoDocumento51 páginasLey y Reglamento Del Servicio DiplomáticoJose DubonAún no hay calificaciones
- Verbos para La Redaccion de Los ObjetivosDocumento5 páginasVerbos para La Redaccion de Los ObjetivosJefferson JoséAún no hay calificaciones
- Sesión Personal - Como Vivivian Los Hombres en La AntiguedadDocumento4 páginasSesión Personal - Como Vivivian Los Hombres en La AntiguedadRosa Mercedes Hidalgo VillacrezAún no hay calificaciones
- DocimasiasDocumento4 páginasDocimasiasFranklin LinaresAún no hay calificaciones