Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Ateroma Segun WIKI
Cargado por
Euro Cabrera BorrellTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Ateroma Segun WIKI
Cargado por
Euro Cabrera BorrellCopyright:
Formatos disponibles
Ateroma
Los ateromas son lesiones focales (características de la ateroesclerosis) que se inician
en la capa más interna (capa íntima arterial) de una arteria. El exceso de partículas de
lipoproteína de baja densidad (LDL) en el torrente sanguíneo se incrusta en la pared de la
arteria. En respuesta, los glóbulos blancos (monocitos) llegan al sitio de la lesión,
pegándose a las moléculas por adhesión. Este nuevo cuerpo formado es llevado al
interior de la pared de la arteria por las quimioquinas. Una vez dentro de la pared, los
monocitos cubren la LDL para desecharla, pero si hay demasiada, se apiñan, volviéndose
espumosos. Estas "células espumosas" reunidas en la pared del vaso sanguíneo forman
una veta de grasa. Este es el inicio de la formación de la placa de ateroma.
Desarrollo de la placa
En primer lugar se produce un aumento de la permeabilidad a las lipoproteínas (sobre
todo LDL). Estas proteínas atraviesan el endotelio acompañadas de monocitos que se
adhieren a la capa íntima de las arterias. Esta capa se inflama por la conversión de los
monocitos en macrófagos.
Si no hay muchas lipoproteínas, los macrófagos captan todas las que se han oxidado y se
modera la reacción inflamatoria; sin embargo, si son muchas las LDL que se han
congregado en la zona los macrófagos se transforman en las células espumosas antes
citadas.
Las células espumosas acaban por estallar y formar una masa de macrófagos muertos,
colesterol, ácidos grasos, triglicéridos y restos de las lipoproteínas de color amarillento,
que unido a la inflamación local de la íntima, reduce mucho la luz de la arteria, lo que
técnicamente se conoce como estenosis. Esto, sumado a la aparición de colágeno en el
punto de lesión, que atrapa la masa formada, es lo que acaba formando la placa.
Problemas
Esta situación causa el cierre total o parcial de las arterias causando una isquemia en ese
punto concreto o desprendiéndose en forma de émbolo y bloqueando cualquier otra
arteria del cuerpo que puede derivar, en su manifestación más crítica, en un infarto agudo
de miocardio o un infarto cerebral.
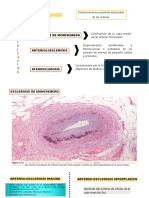
Clasificación
Tipo I: zona de la arteria coronaria con tendencia a lesionarse y que presenta
engrosamiento adaptativo. Histológicamente se descubren aquí macrófagos con
gotitas lipídicas (células espumosas aisladas)12
Tipo II: múltiples capas de células espumosas12
Tipo III: pequeño depósito extracelular de lípido = preateroma, lesión intermedia12
Tipo IV: ateroma12
Tipo V: fibroateroma12
Tipo VI: lesión trombótica, fisurada, ulcerada, hemorrágica12
Tipo VII: lesión calcificada12
Tipo VIII: lesión fibrótica12
También podría gustarte
- Coagulación Para Todos: Medicina Para TodosDe EverandCoagulación Para Todos: Medicina Para TodosCalificación: 4.5 de 5 estrellas4.5/5 (3)
- Construccion CasetaDocumento38 páginasConstruccion CasetaMerelyn Ramirez100% (2)
- Fisiopatologia de La ArterioesclerosisDocumento6 páginasFisiopatologia de La ArterioesclerosisValentina BernalAún no hay calificaciones
- ATEROSCLEROSISDocumento9 páginasATEROSCLEROSISmedali19100% (1)
- Aterosclerosis: causas, factores de riesgo y manifestaciones clínicasDocumento71 páginasAterosclerosis: causas, factores de riesgo y manifestaciones clínicasmakarenaAún no hay calificaciones
- ArteroesclerosisDocumento72 páginasArteroesclerosisKatherine GallosoAún no hay calificaciones
- El Sistema LímbicoDocumento5 páginasEl Sistema LímbicodanyAún no hay calificaciones
- AterosclerosisDocumento6 páginasAterosclerosisSara EscuderoAún no hay calificaciones
- ArterioesclerosisDocumento14 páginasArterioesclerosiseumilysAún no hay calificaciones
- UP7Documento50 páginasUP7valeAún no hay calificaciones
- Expo. Bioquimica AteroesclerosisDocumento1 páginaExpo. Bioquimica AteroesclerosisYessica RodriguezAún no hay calificaciones
- Ateroesclerosis de Las Arterias Coronaria GA MACRODocumento11 páginasAteroesclerosis de Las Arterias Coronaria GA MACROStephy VeraAún no hay calificaciones
- Las EstríasDocumento15 páginasLas EstríasKen Kener Cruz RodriguezAún no hay calificaciones
- ArterioesclerosisDocumento9 páginasArterioesclerosisYujeilys Patricia AlcaláAún no hay calificaciones
- Descripcion Microscopica H&E Vaso SanguineoDocumento3 páginasDescripcion Microscopica H&E Vaso SanguineoAmanda PayneAún no hay calificaciones
- Seminario de ArteriosclerosisDocumento8 páginasSeminario de ArteriosclerosisArquitectura DiseñoAún no hay calificaciones
- ARTERIOESCLEROSISDocumento4 páginasARTERIOESCLEROSISgiovannip23_Aún no hay calificaciones
- ArterioesclerosisDocumento9 páginasArterioesclerosisValeriaOrtegaAún no hay calificaciones
- Resumen Control 2 Lab PatoDocumento10 páginasResumen Control 2 Lab PatoAnneliesseSchwerterAún no hay calificaciones
- AnatopatoDocumento10 páginasAnatopatoJAVIERA PAZ SÁNCHEZ TORRESAún no hay calificaciones
- 9 Informe SemDocumento4 páginas9 Informe SemGonzalo Fabian Canales MurrugarraAún no hay calificaciones
- ArterosclerosisDocumento1 páginaArterosclerosisCaroline Menares CastilloAún no hay calificaciones
- ATEROSCLEROSISDocumento4 páginasATEROSCLEROSISMaría LeónAún no hay calificaciones
- Clasificación Lesiones AteroscleroticasDocumento9 páginasClasificación Lesiones AteroscleroticasRodrigoZavaletaAún no hay calificaciones
- AterosclerosisDocumento2 páginasAterosclerosisnatalia quirogaAún no hay calificaciones
- 4) Placa de Ateroma y Dislipemias Parte II 20 - 4Documento4 páginas4) Placa de Ateroma y Dislipemias Parte II 20 - 4Agustin TevesAún no hay calificaciones
- ATEROSCLEROSISDocumento32 páginasATEROSCLEROSISjhonAún no hay calificaciones
- Importancia Del LDLDocumento4 páginasImportancia Del LDLRoque Rojas AxelAún no hay calificaciones
- ATEROSCLEROSISDocumento12 páginasATEROSCLEROSISBryan Robert Tito TarazonaAún no hay calificaciones
- ARTERIOESCLEROSIS - RESUMEN (1)Documento4 páginasARTERIOESCLEROSIS - RESUMEN (1)Rogerio TavaresAún no hay calificaciones
- Aterosclerosis 1Documento18 páginasAterosclerosis 1Yusara Cuba MelgarAún no hay calificaciones
- Enfermedad Isquémica Cardiaca: PatologíaDocumento23 páginasEnfermedad Isquémica Cardiaca: PatologíaANA MARIA LOZANO RUIZAún no hay calificaciones
- Ateroseclerosis ExpDocumento47 páginasAteroseclerosis ExpSarha MuñozAún no hay calificaciones
- ATEROESCLEROSISDocumento8 páginasATEROESCLEROSISAshleyAún no hay calificaciones
- Dislipidemias y AteromatosisDocumento4 páginasDislipidemias y AteromatosisGaaaabAún no hay calificaciones
- ATERODocumento4 páginasATEROGeronimo Alvarez BolioAún no hay calificaciones
- Pato 2 Lab Resumen ResumenesDocumento108 páginasPato 2 Lab Resumen ResumenesGaudy NivarAún no hay calificaciones
- Cardiovascular - ResumenDocumento7 páginasCardiovascular - ResumenBernard HubbardAún no hay calificaciones
- AteroesclerosisDocumento6 páginasAteroesclerosisindiana BraucciAún no hay calificaciones
- Ateroesclerosis PDFDocumento1 páginaAteroesclerosis PDFCarlos Andres CardonaAún no hay calificaciones
- Ate Roe Sclerosis 2Documento4 páginasAte Roe Sclerosis 2Virginia CeronoAún no hay calificaciones
- AterosclerosisDocumento22 páginasAterosclerosisWillyToAún no hay calificaciones
- Mecanismo de Desarrollo de La PlacaDocumento2 páginasMecanismo de Desarrollo de La PlacaignafmAún no hay calificaciones
- Arter I Oe SclerosisDocumento5 páginasArter I Oe SclerosispiaAún no hay calificaciones
- Ateromatosis, cardiopatía isquémica y sus factores de riesgoDocumento11 páginasAteromatosis, cardiopatía isquémica y sus factores de riesgoCaso clinico Dolor de pechoAún no hay calificaciones
- Aterosclerosis: Etapas de Formación y ProgresiónDocumento7 páginasAterosclerosis: Etapas de Formación y ProgresiónAndrea MarcanoAún no hay calificaciones
- Resumen II AP TodoDocumento41 páginasResumen II AP TodoRaquel MorlesAún no hay calificaciones
- ATEROESCLEROSISDocumento11 páginasATEROESCLEROSISSweet-DevilAún no hay calificaciones
- Aterosclerosis: Enfermedad Cardiovascular CrónicaDocumento17 páginasAterosclerosis: Enfermedad Cardiovascular CrónicaYemina T ValdesAún no hay calificaciones
- ArterioesclerosisDocumento6 páginasArterioesclerosisCarlos Andres Gomez FlorezAún no hay calificaciones
- Arteriosclerosis: causas, tipos y complicacionesDocumento18 páginasArteriosclerosis: causas, tipos y complicacionesGiulianaMenacholaTorreAún no hay calificaciones
- Formacion Placa AteromatosaDocumento4 páginasFormacion Placa Ateromatosayuli aqAún no hay calificaciones
- ATEROSCLEROSISDocumento5 páginasATEROSCLEROSISBrenda Garcia ReyesAún no hay calificaciones
- Complicaciones de Las DislipidemiasDocumento4 páginasComplicaciones de Las DislipidemiasMayerlys Plaza RiveroAún no hay calificaciones
- Formación de Placas de Ateroma y Procesos de CoagulaciónDocumento2 páginasFormación de Placas de Ateroma y Procesos de CoagulaciónPancho López PulgarAún no hay calificaciones
- Factores de Riesgo y Patogenia de la Aterosclerosis VascularDocumento2 páginasFactores de Riesgo y Patogenia de la Aterosclerosis VascularShadiaAlvarezAún no hay calificaciones
- A Tero SclerosisDocumento63 páginasA Tero SclerosisClarita Núñez PretellAún no hay calificaciones
- tema 4 parte 2Documento7 páginastema 4 parte 2Kevin Gever Chanez HuarachiAún no hay calificaciones
- Disertacion de Aterosclerosis2Documento16 páginasDisertacion de Aterosclerosis2soleyjesusAún no hay calificaciones
- Ateroesclerosis: qué es y factores de riesgoDocumento4 páginasAteroesclerosis: qué es y factores de riesgoMarianaAún no hay calificaciones
- Aneurisma VentricularDocumento23 páginasAneurisma VentricularGrecia Julissa Mauricio NamucheAún no hay calificaciones
- Etimología y OrtografíaDocumento2 páginasEtimología y OrtografíaFranz Cotache rojasAún no hay calificaciones
- Testimonio de un trabajador con silicosisDocumento6 páginasTestimonio de un trabajador con silicosisJunior Saldaña HerosAún no hay calificaciones
- Tablas de Equivalencias PDFDocumento78 páginasTablas de Equivalencias PDFFred GarciaAún no hay calificaciones
- Trabajo Final DiplomadoDocumento20 páginasTrabajo Final DiplomadoIlse AfanadorAún no hay calificaciones
- Agenda Ed. Parvulo 2024Documento153 páginasAgenda Ed. Parvulo 2024Claudia stephanie Malebran ramosAún no hay calificaciones
- BOQUIMICADocumento6 páginasBOQUIMICAVyvi CsiAún no hay calificaciones
- Entrega 2 Gestiòn de Calidad SSTDocumento42 páginasEntrega 2 Gestiòn de Calidad SSTGinna Osorio100% (2)
- Pae de PsiquiatriaDocumento1 páginaPae de Psiquiatriasadad asdasdAún no hay calificaciones
- Qué Son Los Espasmos Del Sollozo en BebésDocumento4 páginasQué Son Los Espasmos Del Sollozo en BebésalfredoAún no hay calificaciones
- Descripción General Del Manejo y El Pronóstico Del Lupus Eritematoso Sistémico en AdultosDocumento44 páginasDescripción General Del Manejo y El Pronóstico Del Lupus Eritematoso Sistémico en AdultosstefanyAún no hay calificaciones
- Tema 7. Desarrollo PrenatalDocumento10 páginasTema 7. Desarrollo PrenatalGuillermo AlvarezAún no hay calificaciones
- MEDICINA - INTERNA.Autoevaluación 001Documento22 páginasMEDICINA - INTERNA.Autoevaluación 001Esmeralda Victoria ZdAún no hay calificaciones
- Monografia LinfedemaDocumento22 páginasMonografia LinfedemaDavid Tafur MuñozAún no hay calificaciones
- Ansiedad en AdolescentesDocumento4 páginasAnsiedad en AdolescentesantonellaAún no hay calificaciones
- 6° Sem7 Word Planeación Proyectos Darukel 23-24Documento9 páginas6° Sem7 Word Planeación Proyectos Darukel 23-24Cin MayAún no hay calificaciones
- TemazcalDocumento4 páginasTemazcalJolette MonroyAún no hay calificaciones
- Granulomatosis de WegenerDocumento8 páginasGranulomatosis de WegenerLopez Lopez EstevanAún no hay calificaciones
- Fisiologia GastroDocumento37 páginasFisiologia GastrothegaudiAún no hay calificaciones
- El asco: causas, consecuencias y cómo afrontarloDocumento5 páginasEl asco: causas, consecuencias y cómo afrontarloCristian LedesmaAún no hay calificaciones
- El Sufrimiento Ni Te Hace Más Sabio Ni Mejor PersonaDocumento2 páginasEl Sufrimiento Ni Te Hace Más Sabio Ni Mejor PersonaEduardAún no hay calificaciones
- Clasificacion de PulpitisDocumento14 páginasClasificacion de PulpitisMayo CortezAún no hay calificaciones
- Necesidades Nutricionales en Niños Con Síndrome de DownDocumento3 páginasNecesidades Nutricionales en Niños Con Síndrome de Downjose miguel aguilar saucedoAún no hay calificaciones
- Celopatía alcohólica: un antiguo y actual dilemaDocumento7 páginasCelopatía alcohólica: un antiguo y actual dilemamrt jchavarriaAún no hay calificaciones
- Componenetes de La Prótesis Dental Parcial Fija yDocumento47 páginasComponenetes de La Prótesis Dental Parcial Fija yLuisaVillarrealAún no hay calificaciones
- Quiste Ovarico Roto - UpToDate 2021Documento18 páginasQuiste Ovarico Roto - UpToDate 2021nuvith pomaAún no hay calificaciones
- Tarea 3 Psicologia IndustrialDocumento5 páginasTarea 3 Psicologia IndustrialNeowancis Perez OgandoAún no hay calificaciones
- Luxacion Jade CamachoDocumento10 páginasLuxacion Jade CamachoJade CamachoAún no hay calificaciones
- Semiologia Aparato Reproductor Masculino - Examen FisicoDocumento3 páginasSemiologia Aparato Reproductor Masculino - Examen FisicolazernxAún no hay calificaciones
- DISPLASIA BRONCOPULMONAR 2019 TratamientoDocumento64 páginasDISPLASIA BRONCOPULMONAR 2019 TratamientogerardoAún no hay calificaciones