Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Acretismo
Cargado por
Lorena Remón MalcaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Acretismo
Cargado por
Lorena Remón MalcaCopyright:
Formatos disponibles
Estudio de Caso
Acretismo placentario:
Experiencia en Obstetricia Crítica
Placental accreta: Experience in Critical Obstetrics Dr. Luis Daniel Hernández Mendoza1
Dr. Javier Edmundo Herrera Villalobos2
Dr. Freddy Mendoza Hernández1
Dr. Enrique Adalberto Adaya Leythe1
RESUMEN
Introducción. El manejo multidisciplinario y protocolizado de
1
Unidad de Medicina Crítica en Obstetricia
del Hospital Materno Infantil, ISSEMyM,
la paciente con diagnóstico de placenta previa, más acretismo Estado de México, México
placentario, disminuye el grado de hemorragia obstétrica, así
2
Rector de la Universidad de la Salud;
como la morbilidad y mortalidad materno fetal y sin secuelas
Toluca, Estado de México, México. Autor
secundarias. Objetivo. Presentar la experiencia del manejo de correspondencia
multidisciplinario y protocolizado de pacientes con placenta Je_herrera44@hotmail.com
previa más acretismo placentario en el servicio de medicina
critica obstétrica. Metodología. Se realizará una de serie de
casos, evaluando variables demográficas (edad, semanas de
gestación, partos, cesáreas, perdidas hemáticas), métodos
diagnósticos, perdida hemática, días de estancia hospitalaria,
complicaciones, técnicas quirúrgicas, resultados perinatales,
el muestreo es no probabilístico de casos consecutivos.
Resultados. 15 pacientes estudiadas, con las características
siguientes demográficas; edad promedio de 31 ± 4.2 años,
edad gestacional de 34.4 ± 2.7 semanas de gestación, Gestas
3.4 ± 1.3, partos de 0.21 ± 0.8, cesáreas 2.0 ± 0.8, y una perdida
hemática 2659.17 ± 2377.90 mililitros, donde un 50% curso
con choque grado IV y 50% grado III, uso hemoderivados en
100%, la principal complicación fue acidosis metabólica en
72%, el diagnostico se realizó con ultrasonido doppler en 100%
de los casos, y los resultados neonatales fueron; APGAR 7.7 ±
2.2 y 8.9 ± 0.3 al minuto y 5 minutos, con un peso de 2242.85 ±
751.11 gramos, los resultados histopatológicos confirmaron
acretismo focal 40%, increta 27% y percreta del 33%, y el
tratamiento final fue Histerectomía subtotal más ligadura de
arterias hipogástricas un 33%, e Histerectomía subtotal más
colocación de catéter doble J 47%. Con cero muertes maternas
y sin secuelas secundarias. Conclusiones. La participación de
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 75
Estudio de Caso
Acretismo placentario: Experiencia en Obstetricia Crítica
un equipo multidisciplinario y protocolizado en complication was metabolic acidosis in 72%, the
las unidades de medicina critica en obstetricia, diagnosis was made with Doppler ultrasound in
es fundamental para el manejo exitoso de la 100% of the cases, and the neonatal results were;
placenta previa con acretismo y la prevención de APGAR 7.7 ± 2.2 and 8.9 ± 0.3 at minute and 5
complicaciones medicas en obstetricia. minutes, weighing 2242.85 ± 751.11 grams,
histopathological confirmatory results 40%
Palabras clave: manejo multidisciplinario,
focal accreta, 27% increta and 33% percreta, and
acretismo, histerectomia, morbilidad y
the final treatment was subtotal hysterectomy
mortalidad materna fetal.
plus ligature of hypogastric arteries 33%, and
Placental accreta: Experience in Critical subtotal hysterectomy plus double catheter
Obstetrics placement J 47%. With zero maternal deaths
and no secondary sequelae. Conclusions:
The participation of a multidisciplinary and
protocolized team in the units of critical medicine
SUMMARY
and obstetrics, is fundamental for the successful
Introduction. The multidisciplinary and management of placenta previa with accretion
protocolized management of the patient with and the prevention of medical complications in
diagnosis of placenta previa, plus placental obstetrics.
accreta, decrease in the degree of obstetric
Key words: multidisciplinary management,
hemorrhage, as well as maternal and fetal
accretion, hysterectomy, morbidity and fetal
morbidity and mortality and without secondary
maternal mortality.
sequelae. Objective. To present the experience of
multidisciplinary and protocolized management
of patients with placenta previa plus placental
accreta in the service of obstetric critical Introducción
medicine. Methodology. We performed a series
La frecuencia de acretismo placentario ha ido
of cases, evaluating demographic variables (age,
en aumento debido al incremento en la tasa
weeks of gestation, births, cesarean sections,
de cesáreas, aunque el porcentaje varía según
blood loss), diagnostic methods, blood loss,
los estudios, en la actualidad se admite una
days of hospital stay, complications, surgical
incidencia de 2 por cada 1000 partos (ACOG,
techniques, perinatal results, sampling is not
2012). El acretismo placentario se presenta
probabilistic. consecutive cases.
cuando toda o parte de la placenta se implanta
Results; 15 patients studied, with the following de manera anormal al miometrio, representa la
demographic characteristics; mean age of 31 ± unión anormal de la placenta a la pared uterina
4.2 years, gestational age of 34.4 ± 2.7 weeks of debido a la ausencia de la decidua basal y un
gestation, Gestures 3.4 ± 1.3, deliveries of 0.21 desarrollo incompleto de la banda fibrinoide de
± 0.8, cesarean sections 2.0 ± 0.8, and a blood Nitabuch (ACOG, 2002) .
loss of 2659.17 ± 2377.90 milliliters, where a
50% course with shock grade IV and 50% grade
III, use hemoderivatives in 100%, the main
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 76
Estudio de Caso
Luis D. Hernández Mendoza, Javier E. Herrera Villalobos, Freddy Mendoza Hernández, Enrique A. Adaya Leythe
El acretismo placentario se ha relacionado directamente con el número de
cirugías uterinas, siendo con mayor frecuencia con el número de cesáreas
previas, la frecuencia de la placenta acreta según el número de partos por
cesárea y la presencia o ausencia de placenta previa (Belfort MA. 2010).
El plan de manejo por el equipo multidisciplinario deberá de constar con
puntos claves previos a la cirugía, que se mencionan en la siguiente tabla y
se desglosaran más adelante (Silver et al, 2015)
La etiología es aún poco conocida, parece que puede ocurrir un fallo en la
decidualización normal, un defecto primario del trofoblasto que desemboca
en una excesiva invasión e incluso, se ha sugerido que puede tener un papel
en su desarrollo la hipoxia en determinadas áreas de la cicatriz uterina
(Hull, 2010).
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 77
Estudio de Caso
Acretismo placentario: Experiencia en Obstetricia Crítica
Esta anomalía en la implantación incluye:
1. Placenta acreta: Las vellosidades se insertan directamente en el
miometrio.
2. Placenta increta: Las vellosidades penetran en el interior del miometrio.
3. Placenta percreta: Las vellosidades alcanzan la serosa peritoneal e
incluso penetran en la cavidad abdominal e invaden órganos vecinos.
La hemorragia obstétrica corresponde a la segunda causa de muerte
materna en México Calle et al, 2015), pese a los adelantos en el manejo de
choque hipovolémico, la mayor cantidad de muertes fueron hospitalarias,
las causas principales fueron: trastornos hipertensivos del embarazo, parto
y puerperio y hemorragia obstétrica y eventos relacionados con la calidad
de los servicios de salud. Es necesario desarrollar pro- gramas de control
del embarazo más pacientes, con un enfoque de riesgo (Pinedo et al, 2015).
El diagnóstico temprano del acretismo placentario con ecografía hace
posible la preparación adecuada y concreta para el momento del parto y
sus complicaciones (Guzmán, 2015). La resonancia magnética se convierte
en una ayuda diagnóstica útil para establecer la presencia, el grado de
infiltración y la penetración de la anomalía placentaria o por el contrario la
ausencia de esta patología (Vélez et al, 2015).
El tratamiento quirúrgico programado y urgente de pacientes con acretismo
placentario muestra resultados similares, probablemente debido a la
disponibilidad continua de recursos y a la experiencia que ha adquirido
el equipo multidisciplinario en todos los turnos. Pese a ello siempre
debe procurarse realizar la cirugía programada disponiendo de todos los
recursos necesarios (Sumano-Ziga et al, 2015).
La técnica de oclusión endovascular simultánea y temporal de ambas
arterias hipogástricas ha demostrado ser un tratamiento altamente efectivo
para evitar el sangrado masivo en el acretismo placentario y reducir en
forma significativa la morbimortalidad materna debida a las complicaciones
hemorrágicas (Saavedra et al, 2015).
El manejo universalmente aceptado y considerado como método estándar
para el tratamiento del acretismo placentario es la histerectomía (ACOG,
2012). La histerectomía subtotal disminuye el tiempo operatorio y reduce
los riesgos intraoperatorios (Tang LE, 2013).
La técnica cesárea-histerectomía modificada para el tratamiento del
acretismo placentario observamos tasas bajas de morbilidad materna, de
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 78
Estudio de Caso
Luis D. Hernández Mendoza, Javier E. Herrera Villalobos, Freddy Mendoza Hernández, Enrique A. Adaya Leythe
estancia intrahospitalaria y de lesiones a órganos e incontrolable. Fue indispensable el uso de
vecinos (Sánchez y col. 2014). pinzas Sweet para ligar con seda libre 0 los
múltiples puentes vasculares encontrados
En las pacientes intervenidas con la técnica y permitir la separación de la vejiga del
modificada se observa una disminución segmento uterino en forma caudal (con pocas
importante en la cantidad de sangrado promedio probabilidades de lesión vesical); al no haber
en comparación con el de pacientes atendidas hemorragia se continuó con la disección de
con la técnica convencional, incluso de 50% la vejiga antes de la extracción del feto; esto
(Ortiz-Villalobos et al, 2014). permite observar vasos ingurgitados y lograr
una mejor disección.
Para evitar lesiones intraoperatorias o para
asegurarse de diagnosticarlas oportunamente Es conveniente asentar que en caso de
es muy importante un adecuado conocimiento hemorragia se habría extraído el feto a través
de la anatomía, y en la técnica protocolizada se de una incisión corporal fundida (esta zona es
usa en forma profiláctica el catéter doble j, el uso más delgada y sin hemorragia). Posteriormente
de técnicas quirúrgicas metódicas y cuidadosas, se habría pinzado y ligado con doble ligadura
con disección cortante y manipulación delicada el cordón umbilical del lado materno y dejado
de los tejidos, con un alto índice de sospecha la placenta in situ; es importante no utilizar
constante; además de realizar cistoscopia de oxitócica para evitar el desprendimiento
rutina, posterior a la cirugía para descartar marginal de la misma y la hemorragia.
lesiones (Bai SW et al, 2006). Finalmente se habría procedido a cerrar el
útero en una sola capa con súrgete continuo
Material y método: con monocryl 1.
Descripción de la técnica quirúrgica
La histerectomía se hizo mediante sección y
Se efectuó́ cistoscopia diagnóstica para descartar ligadura de las arterias uterinas, en su porción
percretismo placentario y para evaluar la más baja, con sutura vicryl 1. Una vez que la
vascularidad vesical; se canularon los uréteres vejiga se rechaza en forma caudal hacia la
con catéteres doble j. vagina se prosigue con la histerectomía total:
pinzamiento, sección y ligadura de ligamentos
El equipo médico (1 cirujano, 3 ayudantes, 1 uterosacros y cardinales con sutura vicryl 1,
instrumentista) inició la intervención obstétrica extracción de la pieza quirúrgica con verificación
con una incisión tipo media suprainfraumbilical, de la hemostasia; cierre de la cúpula vaginal y
disecando por planos, se exteriorizó el útero, se fijación de ligamentos uterosacros y cardinales
identificaron las zonas de acretismo, extensión a la misma con vicryl 1. En caso de hemorragia
y vascularidad del segmento o zonas afectadas. persistente en capa se hará́ ligadura de las
Pinzamiento, sección y doble ligadura separados arterias hipogástricas en forma bilateral, con
de ligamento redondo, plexo de Santorini, seda del 0, a 1 cm de la bifurcación, previa
oviductos y ligamentos uteroováricos con disección de retroperitoneal e identificación
sutura vicryl del 1 y seda del 0; apertura del de uréteres. Una vez efectuada la hemostasia
ligamento ancho que evita la hemorragia profusa se procede al cierre de peritoneos, lavado y
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 79
Estudio de Caso
Acretismo placentario: Experiencia en Obstetricia Crítica
colocación de drenaje Penrose a derivación y cierre de la pared por planos
(Sánchez y col. 2014).
Resultados
Se revisaron expedientes de 15 pacientes, de las cuales la mayoría n=7
se encuentran en el grupo de edad de 31 a 35 años seguidas de 26 a 30
años n=5 con una sola paciente mayor a 40 años de edad. Los resultados
observados durante la recolección de datos muestran que la multiparidad
es un factor de riesgo importante para placenta previa más acretismo
placentario, siendo la cesárea el evento obstétrico en mayor frecuencia.
Tabla I. Características descriptivas de las pacientes
Fuente: Expediente Clínico
La pérdida hemática reportada en el evento quirúrgico, se encontró una
relación de mayor grado de hemorragia entre mayor es el grado de invasión,
siendo mayor en las pacientes con diagnóstico de placenta pércreta n=6
e íncreta n=4 comparado solo con acretismo n=5. En las15 pacientes
del estudio se amerito el uso de hemoderivados debido a la hemorragia
obstétrica, donde la transfusión fue en mayor número de concentrado
eritrocitarios en 72%, seguido de plasma fresco congelado en un 64% y
una menor cantidad de concentrados plaquetarios 14%. Y las fallas o
complicaciones encontradas fue acidosis metabólica en un 72%, falla renal
y respiratoria con un 14% cada una.
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 80
Estudio de Caso
Luis D. Hernández Mendoza, Javier E. Herrera Villalobos, Freddy Mendoza Hernández, Enrique A. Adaya Leythe
Tabla 2. Características del comportamiento obstétrico
CE: Concentrados Eritrocitarios. PFC: Plasma fresco Congelado. Plaq. Concentrados Plaquetarios
De los resultados perinatales se encontró que la valoración APGAR fue de
7.5 ± 2.2 al minutos y 8.8 ± 0.3 a los 5 minutos, el peso del recién nacido se
encontró que la mayoría de ellos se ubica entre los 2242.85 ± 751.11 gramos.
Tabla 3. Resultados Perinatales
De los métodos diagnósticos para placenta previa más acretismo se realizó
ultrasonido Doppler al 100% de las pacientes complementándose el
diagnóstico en el 30% con cistoscopia y 30% con resonancia magnética.
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 81
Estudio de Caso
Tabla 4. Pacientes que requirieron estudios complementarios
De las 15 pacientes el 100% presentan diagnóstico de placenta previa
más datos de acretismo, donde la resolución del embarazo por cesárea
histerectomía subtotal con colocación de catéter doble J fue 47%, seguida
de la cesárea histerectomía subtotal más ligadura de hipogástricas en
33%, se utilizó Metotrexate en una paciente 7% previo a histerectomía
subtotal, y en el 13% embolización previa a la cirugía. Cabe mencionar que
en todas las pacientes se realizó histerectomía subtotal.
Discusión
Durante el periodo de estudio se revisaron 15 expedientes (enero 2013
a septiembre 2015) con diagnóstico de placenta previa más acretismo
placentario diagnosticado en 100% por ultrasonido doppler el cual se
encuentra con una sensibilidad y especificidad acorde a la publicada en la
literatura internacional de hasta 89 a 98% (Wu S et al, 2005).
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 82
Estudio de Caso
Ciertamente, el aumento de cesáreas en el mundo más ligadura de hipogástricas 33%y colocación
ha generado un incremento del acretismo y de catéter doble J 47% esto como medida de
muchos de los sangrados pos cesáreas o posparto seguridad para identificar los uréteres durante el
que no ceden a alternativas médicas o quirúrgicas procedimiento quirúrgico, donde no se presentó
terminan en posteriores histerectomías en ninguna lesión a este nivel, como se describe en
peores condiciones, con la consecuencia de una la literatura esto no previene el trauma durante
mayor morbilidad y mortalidad en ellas (Szulik, la cirugía pero ayuda a identificar la lesión de
2015). Lo cual coincide con nuestros resultados manera oportuna (Caro et al, 2006).
siendo la cesárea la más frecuente en los eventos
de placenta previa con acretismo. El 100 % de las pacientes, necesitaron de
hemotransfusión de concentrados eritrocitarios,
El evento es vivido como sorpresivo, angustiante plasma fresco congelado y plaquetas en
y doloroso por las mujeres, lo cual se ve reforzado promedio 2 a 6 concentrados por paciente lo
por una fuerte vulneración de sus derechos y por que indica menor cantidad que las descritas en
problemas significativos en la comunicación. transfusiones masiva por este padecimiento. Y
Estos hallazgos constituyen un puntapié para un sangrado promedio final desde 700 a 3500
avanzar en la comprensión integral y holística CC. la cual es menor a lo reportado por Michael A.
de la morbilidad materna severa, y confirman Belfort que va de 3000 a 5000 CC. (ACOG, 2010)
la necesidad de seguir investigando desde la De las complicaciones presentadas por choque
perspectiva de género y de derechos (Esakoff hemorrágico la que se presentó en primer lugar
et al, 2011). En nuestro estudio no se presentó fue la acidosis metabólica, seguida de lesión
ninguna muerte materna ni fetal, sin embargo renal aguda, como se describe por (Mejía, 2014)
una alta morbilidad materna, como acidosis como consecuencia de la hipoperfusión tisular
metabólica y lesión a órgano blanco. desencadenando metabolismo anaerobio y su
metabolito final ácido láctico, la lesión renal
La interrupción del embarazo de las pacientes en secundaria a hipoperfusión.
estudio, la mayoría se realizó entre las semanas Uso de metotrexate; Es un antagonista del
35-36 de gestación y excelente valoración metabolismo del ácido fólico. Su uso tiene
APGAR y peso de cada una de nuestras pacientes, como efecto la reducción de la vascularización
existen numerosos enfoques en relación con a la placentaria, desencadenando una necrosis
edad gestacional apropiada para el nacimiento placentaria. Puede usarse como tratamiento
(Wotman et al 2010) recomendaban un único o en casos de tratamiento conservador,
nacimiento a las 34 semanas de gestación, y (Carri usando metotrexate como tratamiento
R. Warshak et al, 2010) en una cohorte demostró adyuvante, en varias dosis, administrado a
que un nacimiento programado en la semana pacientes hemodinámicamente estables. No
34-35 no incrementaba significativamente la hay un régimen de tratamiento definido, como
morbilidad neonatal. tampoco queda definida la vía de administración
(in situ, intramuscular). No se recomienda su
La histerectomía obstétrica es la cirugía más uso junto con técnicas de devascularización
realizada en estos padecimientos de la cual se uterina, ya que aumenta la toxicidad del fármaco
realizó en 100% de las pacientes, del tipo subtotal (Cheung, 2012).
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 83
Estudio de Caso
Los resultados de este tratamiento varían ampliamente, aunque estudios
recientes no recomiendan su uso por falta de acción sobre la proliferación
de los trofoblastos (Briones, 2010).
Conclusiones
Es fundamental que el parto se lleve a cabo en un centro hospitalario
donde exista un equipo multidisciplinario, como medicina critica en
obstetricia, anestesiólogo experto, Urólogos, Cirujano Vascular, un banco
de sangre preparado para transfusión de sangre y derivados. Una Unidad
de Obstetricia Crítica.
La incidencia de placenta previa más acretismo va en aumento, que se
relaciona con el incremento de operación cesárea en el hospital donde se
cuenta con una relación 5:1.
Realizando ultrasonido doppler color como método diagnóstico de primera
elección, complementa con Resonancia Magnética en casos específicos.
Durante el procedimiento quirúrgico la colocación de catéter doble J
previo a cesárea disminuye el riesgo de lesión uretral inadvertida, ya que
se identifica adecuadamente el uréter, la cesárea se realiza mediante
histerotomía fúndica, y posterior se valora histerectomía obstétrica de
primera elección o bien realizar previa a esta ligadura de hipogástricas con
buenos resultados, siempre contando con PG y plasma frescos en banco de
sangre, al menos 6 y 4 respectivamente, así como aféresis plaquetarias.
Finalmente, el papel del equipo multidisciplinario desde que ingresa la
paciente por sus propios medios o por personal de ambulancia. La paciente
es valorada por personal Triagge, quien activa código mater inicia el
tratamiento de acuerdo con las guías de práctica clínicas y dependiendo
de la evaluación es trasladada para manejo complementario a la Unidad
de Choque, a la Unidad de Cuidados Intensivos Obstétricos, al quirófano
o a la Unidad de Tococirugía. Durante todo el proceso se mantiene una
retroalimentación permanente del sistema, mediante, evaluación critica
de resultados y revisión periódica de la evidencia cinética (Briones, 2010).
Con base en lo anterior, se propone el organigrama de acción de la atención
del paciente desde urgencia hasta la resolución quirúrgica y egreso.
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 84
Estudio de Caso
Bibliografía
Committee Opinion No. 529. (2012). Obstetrics & Gynecology, 120(1), 207-
211. doi:10.1097/aog.0b013e318262e340
ACOG Committee Opinion No. 266: Placenta Accreta. (2002). Obstetrics &
Gynecology, 99(1), 169-170. doi:10.1097/00006250-200201000-00029
Belfort, M. A. (2010). Placenta accreta. American Journal of Obstetrics and
Gynecology, 203(5), 430-439. doi:10.1016/j.ajog.2010.09.013
Silver, R. M., Fox, K. A., Barton, J. R., Abuhamad, A. Z., Simhan, H., Huls, C. K.,
Wright, J. D. (2015). Center of excellence for placenta accreta. American Journal
of Obstetrics and Gynecology,212(5), 561-568. doi:10.1016/j.ajog.2014.11.018
Hull, A. D., & Resnik, R. (2010). Placenta Accreta and Postpartum
Hemorrhage. Clinical Obstetrics and Gynecology, 53(1), 228-236. doi:10.1097/
grf.0b013e3181ce6aef
Calle, A., Barrera, M., & Guerrero, A. (2015). Diagnóstico y manejo de la
hemorragia postparto.. Revista Peruana De GinecologíA Y Obstetricia, 54(4),
233-243. doi:10.31403/vol544
Pinedo, A., Távara, L., Chumbe, O., & Parra, J. (2015). Factores de riesgo
asociados a la mortalidad materna.. Revista Peruana De GinecologíA Y Obstetricia,
41(3), 52-54. doi:10.31403/vol413
Niño de Guzman P., Oscar, Maita, Freddy, Gutiérrez, Carlos, Franco, Ninoska,
Calustro, Roxana, & Niño de Guzmán Luizaga, Oscar. (2006). DIAGNOSTICO
ECOGRÁFICO DE ACRETISMO PLACENTARIO. Gaceta Médica Boliviana, 29(1),
49-55. Recuperado en 02 de junio de 2018, de http://www.scielo.org.bo/scielo.
php?script=sci_arttext&pid=S1012-29662006000100010&lng=es&tlng=es.
Vélez, J., Angel, G., Beltran, N., & Calvo, V. (2015). Acretismo placentario:
Evaluación por resonancia magnética. Revista Med, 23(1), 72. doi:10.18359/
rmed.1331
Sumano-Ziga, E., Veloz-Martínez, M. G., Vázquez-Rodríguez, J. G.,
Becerra-Alcántara, G., & Vieyra, C. R. (2015). Histerectomía programada vs.
histerectomía de urgencia en pacientes con placenta acreta, en una unidad
médica de alta especialidad. Cirugía Y Cirujanos, 83(4), 303-308. doi:10.1016/j.
circir.2015.01.001
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 85
Estudio de Caso
Samaja, G., Acosta, M., Lukestik, J., & Vega, A. (2015). Oclusión
endovascular temporal de arterias hipogástricas para el tratamiento del
acretismo placentario Temporary endovascular oclusion of hipogastric
arteries for the treatment of placenta accreta, 4–6.
Tang Ploog, Luis E., & Albinagorta Olórtegui, Roberto. (2013).
Histerectomía puerperal: experiencia en una institución privada. Revista
Peruana de Ginecología y Obstetricia, 59(3), 195-198. Recuperado en 02
de junio de 2018, de http://www.scielo.org.pe/scielo.php?script=sci_
arttext&pid=S2304-51322013000300008&lng=es&tlng=es.
Sánchez-Peña, R., García-Padilla, F. E., Corona-Gutiérrez, A. A., &
Sánchez-García, B. F. (2014). Técnica cesárea-histerectomía modificada
para el tratamiento del acretismo placentario. Ginecologia y Obstetricia de
Mexico, 82(2), 105–110.
Ortiz-Villalobos, R. C., Gonzalez-Gomez, I. A., Luna-Covarrubias, E. E.,
Banuelos-Franco, A., & Serrano-Enriquez, R. F. (2014). [Modification of the
obstetric hysterectomy in placental acretism]. Ginecologia y Obstetricia de
Mexico, 82(3), 194–202. Retrieved from https://search.ebscohost.com/
login.aspx?direct=true&db=mnh&AN=24779275&site=ehost-live
Bai, S. W., Huh, E. H., Jung, D. J., Park, J. H., Rha, K. H., Kim, S. K., & Park, K.
H. (2006). Urinary tract injuries during pelvic surgery: Incidence rates and
predisposing factors. International Urogynecology Journal, 17(4), 360-364.
doi:10.1007/s00192-005-0015-4
Wu, S., Kocherginsky, M., & Hibbard, J. U. (2005). Abnormal
placentation: Twenty-year analysis. American Journal of Obstetrics and
Gynecology, 192(5), 1458-1461. doi:10.1016/j.ajog.2004.12.074
Szulik, D., & Szwarc, L. (2015). “Era una bomba de tiempo”: El derrotero
de la morbilidad materna severa en el Área Metropolitana de Buenos
Aires. Salud Colectiva, 11(4), 553. doi:10.18294/sc.2015.795
Esakoff, T. F., Sparks, T. N., Kaimal, A. J., Kim, L. H., Feldstein, V. A.,
Goldstein, R. B., Caughey, A. B. (2011). Diagnosis and morbidity of placenta
accreta. Ultrasound in Obstetrics & Gynecology, 37(3), 324-327. doi:10.1002/
uog.8827
Wortman, A. C., & Alexander, J. M. (2013). Placenta Accreta, Increta,
And Percreta. Obstetrics and Gynecology Clinics of North America, 40(1),
137–154. https://doi.org/10.1016/j.ogc.2012.12.002
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 86
Estudio de Caso
Warshak, C. R., Ramos, G. A., Eskander, R., Benirschke, K., Saenz,
C. C., Kelly, T. F., Resnik, R. (2010). Effect of Predelivery Diagnosis in 99
Consecutive Cases of Placenta Accreta. Obstetrics & Gynecology, 115(1), 65-
69. doi:10.1097/aog.0b013e3181c4f12a
M, J. C., M, L. B., S, Á R., M, J. B., & C, N. P. (2006). Histerectomía Obstétrica
En El Hospital De Puerto Montt, 2000-2005. Revista Chilena De Obstetricia Y
Ginecología, 71(5). Doi: 10.4067/s0717-75262006000500004
En, A., Paciente, E. L., & Trauma, C. O. N. (2014). www.medigraphic.org.
mx, 37, 70–76.
Provansal, M., Courbiere, B., Agostini, A., Dercole, C., Boubli, L., & Bretelle,
F. (2010). Fertility and obstetric outcome after conservative management of
placenta accreta. International Journal of Gynecology & Obstetrics, 109(2),
147-150. doi:10.1016/j.ijgo.2009.12.011
Cheung, C. S., & Chan, C. (2012). The sonographic appearance and
obstetric management of placenta accreta. International Journal of Womens
Health, 587. doi:10.2147/ijwh.s28853
Garduño, C. B. (2010). MATER Equipo de respuesta rápida en obstetricia
crítica. MATER. Equipo De Respuesta Rápida En Obstetricia Crítica, 24, 108-
109. Retrieved from www.medigraphic.org.mx.
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 87
Estudio de Caso
Vol.18, no. 1, enero- julio 2018 / Revista Médica de la Universidad Veracruzana 88
También podría gustarte
- Tratamiento Del Embarazo Ectopico Implantado en CiDocumento8 páginasTratamiento Del Embarazo Ectopico Implantado en CiRANDY BRYAN APAZA HITOAún no hay calificaciones
- Modificación de La Histerectomía Obstétrica en Acretismo Placentario PDFDocumento6 páginasModificación de La Histerectomía Obstétrica en Acretismo Placentario PDFJaime Garza RugerioAún no hay calificaciones
- Gom 207 FDocumento13 páginasGom 207 FJose Miguel S HAún no hay calificaciones
- Histerectomía Obstétrica y Factores Asociados A La Misma, en El Servicio de Ginecología y Obstetricia Del Hospital Regional de CDEDocumento9 páginasHisterectomía Obstétrica y Factores Asociados A La Misma, en El Servicio de Ginecología y Obstetricia Del Hospital Regional de CDEmaggonz06Aún no hay calificaciones
- Embarazo Ectopico CervicalDocumento7 páginasEmbarazo Ectopico CervicalbelkysAún no hay calificaciones
- Acretismo Placentario PDFDocumento6 páginasAcretismo Placentario PDFcarlos javier santamaria plazasAún no hay calificaciones
- Tumoraciones Anexiales en El Embarazo y PuerperioDocumento3 páginasTumoraciones Anexiales en El Embarazo y PuerperioLeslie JimenezAún no hay calificaciones
- Ventriculomegalia. 2Documento6 páginasVentriculomegalia. 2angie zarateAún no hay calificaciones
- ArticuloDocumento6 páginasArticulomilifeerAún no hay calificaciones
- Complicaciones puerperio inmediato pacientes Hospital Vicente Corral MoscosoDocumento8 páginasComplicaciones puerperio inmediato pacientes Hospital Vicente Corral MoscosoNaymar ArellanoAún no hay calificaciones
- Histerectomía Obstétrica - Incidencia, Indicaciones y ComplicacionesDocumento5 páginasHisterectomía Obstétrica - Incidencia, Indicaciones y ComplicacionesJose Manuel Luna VazquezAún no hay calificaciones
- TX Embarazadas de TrombosisDocumento8 páginasTX Embarazadas de TrombosisPaola LecuonaAún no hay calificaciones
- 104 2vs2hd Ago61 1 Art 1Documento12 páginas104 2vs2hd Ago61 1 Art 1diana moraAún no hay calificaciones
- Articulo 2Documento10 páginasArticulo 2jhair valladolid sanchezAún no hay calificaciones
- Importancia del istmoceleDocumento9 páginasImportancia del istmocelejuan carlos pradaAún no hay calificaciones
- TEG Acretismo PlacentarioDocumento23 páginasTEG Acretismo PlacentarioAbdil ChangirAún no hay calificaciones
- Caso Clinico Inversion UterinaDocumento48 páginasCaso Clinico Inversion UterinaHugo Guerra Mejico100% (1)
- Control de La Hemorragia Obstétrica Mediante La Ligadura Selectiva de Arterias UterinasDocumento7 páginasControl de La Hemorragia Obstétrica Mediante La Ligadura Selectiva de Arterias Uterinasrobbiee1Aún no hay calificaciones
- Dra. Elsa, ObstetriciaDocumento17 páginasDra. Elsa, ObstetriciaElias Delgado LópezAún no hay calificaciones
- Rotura Uterina Durante El Segundo Trimestre de Gestación Asociado A Placenta PercretaDocumento10 páginasRotura Uterina Durante El Segundo Trimestre de Gestación Asociado A Placenta PercretaJordy MerinoAún no hay calificaciones
- Consenso Multidisciplinario para El Manejo de La Hemorragia ObstetricaDocumento28 páginasConsenso Multidisciplinario para El Manejo de La Hemorragia ObstetricaYo Me100% (1)
- 0717 7526 Rchog 83 05 0513Documento14 páginas0717 7526 Rchog 83 05 0513JC GBAún no hay calificaciones
- 1-s2 0-S03750906220005 44-MainDocumento7 páginas1-s2 0-S03750906220005 44-MainBramdon MesccoAún no hay calificaciones
- Embarazo ectópico MTXDocumento9 páginasEmbarazo ectópico MTXdaniela mirandaAún no hay calificaciones
- Es - 0104 1169 Rlae 24 02686Documento6 páginasEs - 0104 1169 Rlae 24 02686Saul RodriguezAún no hay calificaciones
- Dra. Elsa, ObstetriciaDocumento18 páginasDra. Elsa, ObstetriciaElias Delgado LópezAún no hay calificaciones
- Ejemplo Reporte de Caso UltrasonidoDocumento11 páginasEjemplo Reporte de Caso UltrasonidoDavid GaleanaAún no hay calificaciones
- Sangrado Del Primer TrimestreDocumento42 páginasSangrado Del Primer TrimestreveguetaAún no hay calificaciones
- CervicometriaDocumento38 páginasCervicometriaAriannaAún no hay calificaciones
- Gom 201 eDocumento6 páginasGom 201 eVictor AndrésAún no hay calificaciones
- Embarazo Heterotopico CervicalDocumento3 páginasEmbarazo Heterotopico CervicalMagic_OverAún no hay calificaciones
- Cirugía Fetal (I) - Aspectos Generales: Avances en TerapéuticaDocumento4 páginasCirugía Fetal (I) - Aspectos Generales: Avances en TerapéuticaCarlos SolizAún no hay calificaciones
- 7 Articulo Original 2 9Documento8 páginas7 Articulo Original 2 9Sandra Arellano GarciaAún no hay calificaciones
- Cirugía Fetal de Mielomeningocele: Evolución Obstétrica y Resultados Perinatales A Corto Plazo de Una Cohorte de 21 CasosDocumento13 páginasCirugía Fetal de Mielomeningocele: Evolución Obstétrica y Resultados Perinatales A Corto Plazo de Una Cohorte de 21 CasosJuan José IvimasAún no hay calificaciones
- Art8 PDFDocumento6 páginasArt8 PDFLu BlueAún no hay calificaciones
- Protocolo Ruptura Prematura de Membranas Ovulares IAHULA 2023Documento29 páginasProtocolo Ruptura Prematura de Membranas Ovulares IAHULA 2023Sorelys HernándezAún no hay calificaciones
- Adenocarcinoma de Cérvix en El Segundo Trimestre de EmbarazoDocumento4 páginasAdenocarcinoma de Cérvix en El Segundo Trimestre de EmbarazoJC CHAAún no hay calificaciones
- Ecoo PULMONAR en Obst CriticaDocumento6 páginasEcoo PULMONAR en Obst CriticaCarlos QuirózAún no hay calificaciones
- Manejo Quirurgico de Embarazo IntersticialDocumento5 páginasManejo Quirurgico de Embarazo IntersticialCecy CamachoAún no hay calificaciones
- Prevención, Diagnóstico y Tratamiento de La Enterocolitis Necrosante en Recién Nacidos Menores de 32 Semanas Al Nacimiento en Espa NaDocumento9 páginasPrevención, Diagnóstico y Tratamiento de La Enterocolitis Necrosante en Recién Nacidos Menores de 32 Semanas Al Nacimiento en Espa NaNadir MonteroAún no hay calificaciones
- Efectos Adversos en La Intervención de La HisterectomíaDocumento6 páginasEfectos Adversos en La Intervención de La HisterectomíaJonathanj RomerorAún no hay calificaciones
- Figo OvarioDocumento18 páginasFigo OvarioALDRIN GABRIEL RODRIGUEZ MESINOAún no hay calificaciones
- RevistaProgresos v54n12Documento60 páginasRevistaProgresos v54n12Corín AnelAún no hay calificaciones
- tratamiento_miomasDocumento7 páginastratamiento_miomasDiegoyKattyAún no hay calificaciones
- Traje antichoque no neumático efectivo en hemorragia obstétricaDocumento8 páginasTraje antichoque no neumático efectivo en hemorragia obstétricaSebastian HernandezAún no hay calificaciones
- Emb EctDocumento11 páginasEmb EctGrace RuizAún no hay calificaciones
- Cartel Colestasis Intrhepatica 2021Documento1 páginaCartel Colestasis Intrhepatica 2021tania hortaAún no hay calificaciones
- Colestasis embarazo desenlaces perinatalesDocumento10 páginasColestasis embarazo desenlaces perinatalesJorge Alejos AntónAún no hay calificaciones
- Acretismo PlacentarioDocumento9 páginasAcretismo PlacentariojosefinajaraAún no hay calificaciones
- Revista Científica Hallazgos21, 7Documento11 páginasRevista Científica Hallazgos21, 7Sebastian MarcilloAún no hay calificaciones
- Artículo Endometriosis PDFDocumento6 páginasArtículo Endometriosis PDFCharly Nuñez PeñaAún no hay calificaciones
- HPP-Principales causas, prevención, diagnóstico y tratamientoDocumento11 páginasHPP-Principales causas, prevención, diagnóstico y tratamientoEdu SieteAún no hay calificaciones
- 2463-Texto Del Artículo-4864-1-10-20211201Documento8 páginas2463-Texto Del Artículo-4864-1-10-20211201Yurani SáenzAún no hay calificaciones
- Placental Corioangioma Colombian Case ReportDocumento6 páginasPlacental Corioangioma Colombian Case ReportPablo Andres Victoria GomezAún no hay calificaciones
- CesareaDocumento18 páginasCesareaOtto Guaranda GuarandaAún no hay calificaciones
- EmergenciaDocumento9 páginasEmergenciaFreddy FloresAún no hay calificaciones
- Cancer de Vulva, Repercusiones de TX QX, Experiencia Con 151 PXDocumento11 páginasCancer de Vulva, Repercusiones de TX QX, Experiencia Con 151 PXtorresgaliciajesusAún no hay calificaciones
- Embarazo gemelar en útero bicorpóreoDocumento8 páginasEmbarazo gemelar en útero bicorpóreobelkysAún no hay calificaciones
- PREM de Ginecología: capacitación para el ENARMDe EverandPREM de Ginecología: capacitación para el ENARMAún no hay calificaciones
- Soporte crítico en obstetricia (SCO)De EverandSoporte crítico en obstetricia (SCO)Calificación: 1 de 5 estrellas1/5 (1)
- Inen Casos Nuevos 2000 2017 VFDocumento3 páginasInen Casos Nuevos 2000 2017 VFLorena Remón MalcaAún no hay calificaciones
- Riesgo de Cancer de MamaDocumento2 páginasRiesgo de Cancer de MamaLorena Remón MalcaAún no hay calificaciones
- Ecografía de Las Semanas 11Documento82 páginasEcografía de Las Semanas 11Lorena Remón MalcaAún no hay calificaciones
- E EXTREMO 2018 Banqueo BonusDocumento28 páginasE EXTREMO 2018 Banqueo BonusLorena Remón MalcaAún no hay calificaciones
- Fiebre Minsa PDFDocumento16 páginasFiebre Minsa PDFLorena Remón MalcaAún no hay calificaciones
- Anatomia y Patologia Quirurgica de La Pared Abdominal-LoreDocumento31 páginasAnatomia y Patologia Quirurgica de La Pared Abdominal-LoreLorena Remón MalcaAún no hay calificaciones
- Dolor abdominalDocumento56 páginasDolor abdominalLorena Remón Malca100% (1)
- 806 370 SPDocumento2 páginas806 370 SPLorena Remón MalcaAún no hay calificaciones
- Bir RadsDocumento9 páginasBir RadsLorena Remón MalcaAún no hay calificaciones
- Perlas y Pepas Medicina - Parte 1Documento4 páginasPerlas y Pepas Medicina - Parte 1Eduardo ZubiautAún no hay calificaciones
- Ginecologia - BANCO DE PREGUNTAS 2 - CLAVES PDFDocumento1 páginaGinecologia - BANCO DE PREGUNTAS 2 - CLAVES PDFLorena Remón MalcaAún no hay calificaciones
- 1 - Ex. Bloque IDocumento4 páginas1 - Ex. Bloque ILorena Remón MalcaAún no hay calificaciones
- E EXTREMO 2018 - Banqueo BonusDocumento16 páginasE EXTREMO 2018 - Banqueo BonusGabriela Mamani Jimenez50% (2)
- Perlas y Pepas Medicina - Parte 1Documento4 páginasPerlas y Pepas Medicina - Parte 1Eduardo ZubiautAún no hay calificaciones
- Perlas y Pepas - Parte 5Documento4 páginasPerlas y Pepas - Parte 5Ian GallardoAún no hay calificaciones
- 1 - Ex. Bloque IDocumento4 páginas1 - Ex. Bloque ILorena Remón MalcaAún no hay calificaciones
- Guias de Urgencias en Ginecologia y ObstetriciaDocumento584 páginasGuias de Urgencias en Ginecologia y Obstetriciacharly476Aún no hay calificaciones
- RMV - Hematologia - Anemia - OnlineDocumento10 páginasRMV - Hematologia - Anemia - OnlineLorena Remón MalcaAún no hay calificaciones
- Informe de Guardias JULIO 2016Documento8 páginasInforme de Guardias JULIO 2016Lorena Remón MalcaAún no hay calificaciones
- Ginecologia y ObstetriciaDocumento11 páginasGinecologia y ObstetriciaCayo Leveau LujanAún no hay calificaciones
- Examen Unico Residentado Medico Perú ASPEFAM 2012 BDocumento8 páginasExamen Unico Residentado Medico Perú ASPEFAM 2012 Balbertohz1Aún no hay calificaciones
- Factores de Pronóstico Favorable para Parto Vaginal en Gestantes Con Una Cesárea PreviaDocumento1 páginaFactores de Pronóstico Favorable para Parto Vaginal en Gestantes Con Una Cesárea PreviaLorena Remón MalcaAún no hay calificaciones
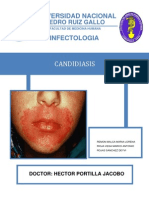
- Seminrio de Infectologia - CandidiasisDocumento21 páginasSeminrio de Infectologia - CandidiasisLorena Remón MalcaAún no hay calificaciones
- Informe de Guardias JULIO 2016Documento8 páginasInforme de Guardias JULIO 2016Lorena Remón MalcaAún no hay calificaciones
- TRIPTICODocumento3 páginasTRIPTICOLorena Remón MalcaAún no hay calificaciones
- Seminario Prematuro y Bajo PesoDocumento36 páginasSeminario Prematuro y Bajo PesoLorena Remón MalcaAún no hay calificaciones
- HC Clinica ChirinosDocumento10 páginasHC Clinica ChirinosLorena Remón MalcaAún no hay calificaciones
- EXPO Anemias HemoliticasDocumento14 páginasEXPO Anemias HemoliticasLorena Remón MalcaAún no hay calificaciones
- Bio Qui MicaDocumento11 páginasBio Qui MicaLorena Remón MalcaAún no hay calificaciones
- Presentación RCP Soporte Vital BásicoDocumento44 páginasPresentación RCP Soporte Vital BásicoFernando JoseAún no hay calificaciones
- Senósidos A y BDocumento8 páginasSenósidos A y BDanieldiosAún no hay calificaciones
- Catéteres Centrales para HemodiálisisDocumento14 páginasCatéteres Centrales para HemodiálisisWendyAún no hay calificaciones
- Presentacion Catastrofe AbdominalDocumento39 páginasPresentacion Catastrofe AbdominalnikonhpAún no hay calificaciones
- Susana Del Rosario García OchoaDocumento13 páginasSusana Del Rosario García OchoaStefanie XLCAún no hay calificaciones
- Convulsiones FebrilesDocumento9 páginasConvulsiones FebrilesMario Espinosa GamezAún no hay calificaciones
- Historia ClinicaDocumento15 páginasHistoria ClinicaVictor RoqueAún no hay calificaciones
- Jet Lag y Pandemia 2aDocumento9 páginasJet Lag y Pandemia 2aDianaPaolaAún no hay calificaciones
- Escalonamiento Servicios de Emergencia CrumDocumento38 páginasEscalonamiento Servicios de Emergencia CrumGuillermo Ortiz0% (1)
- Ejercicios estiramiento fibromialgiaDocumento1 páginaEjercicios estiramiento fibromialgiaManuel Dacio Castañeda CabelloAún no hay calificaciones
- EpidermiologíaDocumento13 páginasEpidermiologíaAnonymous CuUp2cgAún no hay calificaciones
- HojaAnamnese CentroHolisticoDocumento2 páginasHojaAnamnese CentroHolisticoCecilio Ayuso Esquitin100% (1)
- Timana Cruz Jose RonaldDocumento3 páginasTimana Cruz Jose RonaldCESAR ALEXANDER MORALES CAMPOSAún no hay calificaciones
- Endocarditis InfeccionaDocumento14 páginasEndocarditis InfeccionaRONNY MUNDACAAún no hay calificaciones
- Farmacología Del Sistema Nervioso: Unidad IiiDocumento16 páginasFarmacología Del Sistema Nervioso: Unidad IiiEugenia CastilloAún no hay calificaciones
- Sindrome de TurnerDocumento7 páginasSindrome de TurnerAmaris StellaAún no hay calificaciones
- Signos Vitales:: AnamnesisDocumento5 páginasSignos Vitales:: AnamnesisResidentes Gastro AlmenaraAún no hay calificaciones
- ENSAYODocumento4 páginasENSAYOJessica OlarteAún no hay calificaciones
- Alumbramiento dirigido: etapas del parto y técnica con oxitocinaDocumento20 páginasAlumbramiento dirigido: etapas del parto y técnica con oxitocinaale100% (1)
- Anestesio Emmanuel Jiménez LandaDocumento13 páginasAnestesio Emmanuel Jiménez LandaEmmanuel JiménezAún no hay calificaciones
- Tercer Examen de Abdomen111Documento5 páginasTercer Examen de Abdomen111Yojana GonzalesAún no hay calificaciones
- Zapata Vilchez EgalindoDocumento1 páginaZapata Vilchez EgalindoJorge Orlando Alarcon BravoAún no hay calificaciones
- Test Dosha - Cumbre Virtual AyurvedaDocumento1 páginaTest Dosha - Cumbre Virtual AyurvedaPaula Vega100% (1)
- Portafolio 2 Practicas OkDocumento13 páginasPortafolio 2 Practicas Okyeimmy correa perdomoAún no hay calificaciones
- El Rol Del Laboratorio en Los Análisis ToxicológicosDocumento22 páginasEl Rol Del Laboratorio en Los Análisis ToxicológicosAlejandrina Alucema Vargas100% (1)
- FucosidosisDocumento22 páginasFucosidosisAna Laura Gómez GilAún no hay calificaciones
- Enfermeta EtsDocumento9 páginasEnfermeta EtsKariennys MorenoAún no hay calificaciones
- HipoxiaDocumento25 páginasHipoxiaTony Vásquez Bautista100% (2)
- Infarto agudo de miocardio con elevación del STDocumento12 páginasInfarto agudo de miocardio con elevación del STMijayloviks Gómez CruzAún no hay calificaciones
- ISQ. Medidas de Prevención. SADI 2015 PDFDocumento109 páginasISQ. Medidas de Prevención. SADI 2015 PDFdrellysAún no hay calificaciones