Documentos de Académico
Documentos de Profesional
Documentos de Cultura
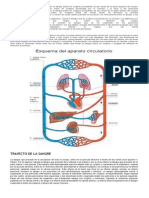
Flujo sanguíneo muscular durante el ejercicio
Cargado por
ERas TrejoDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Flujo sanguíneo muscular durante el ejercicio
Cargado por
ERas TrejoCopyright:
Formatos disponibles
CIRCULACIÓN
CIRCULACIÓN EN EL MÚSCULO ESQUELÉTICO
Durante el reposo, la mayoría de los capilares musculares conducen
poca o ninguna cantidad de sangre, por lo que su flujo sanguíneo
bajo estas condiciones es de sólo 0.8 a 1.1 L/min (2- 8 ml/100
g/min). Durante el ejercicio físico máximo todos los capilares se
encuentran abiertos y el flujo sanguíneo muscular (FSM) puede
aumentar hasta 15 a 20 L/min (40- 200 ml/100 g/min), lo que
equivale a casi 80% del volumen minuto; por tanto, el flujo sanguíneo
muscular experimenta cambios externos relacionados, casi en su
totalidad, con el aumento de la necesidad de nutrientes y oxígeno
durante la actividad física, en donde el consumo de O2, que es muy
bajo en reposo (0.2 -0.4 ml/100 g/min), aumenta de forma
importante (8- 15 ml/100 g/min) durante el ejercicio máximo.
Regulación del FSM
La regulación del FSM resulta de la integración entre mecanismos
nerviosos, metabólicos, y mecánicos, así por la actividad miogénica.
En reposo, predominan los mecanismos nerviosos y miogénicos,
pero durante el ejercicio predominan los metabólicos y mecánicos.
En reposo, las arteriolas del músculo esquelético son responsables
del 25% de las resistencias vasculares sistémicas, y desempeñan
una importante función en el control de la presión arterial cuando el
volumen minuto cardíaco disminuye.
Adaptaciones cardiovasculares durante el ejercicio
El FSM aumenta de manera notable durante el ejercicio físico
intenso; esto es consecuencia del notable aumento del tono
simpático que se produce al comienzo del ejercicio y que da lugar a
un aumento de la contractilidad, la frecuencia y el volumen minuto
cardíacos (hasta 25 lpm). Así mismo, se induce una respuesta
vasoconstrictora, que reduce el flujo sanguíneo arterial renal y
esplácnico, y desvía la sangre desde estos órganos hacia los
músculos que realizan el ejercicio. La respuesta vasoconstrictora no
afecta a la circulación cerebral, que nos altera, mientras que el flujo
coronario aumenta para mantener el aporte cardíaco de oxígeno y
el flujo cutáneo disminuye primero, pero después aumenta para
facilitar la pérdida de calor (termorregulación).
El resultado final es
que, a pesar del
aumento del tono
simpático, las
resistencias vasculares
periféricas totales no se
modifican incluso
disminuyen. Al mismo
tiempo, se produce una
potente constricción
venosa que facilita la
liberación de hasta 2L
de sangre almacenada
en los plexos venosos
cutáneo y esplácnico
hacia la circulación
sistémica, lo que
aumenta el volumen y
el retorno venoso
cardíaco. Ambos
efectos aumentan la
presión diastólica final
ventricular, lo que por la ley de Frank Starling aumenta la fuerza
contráctil y el volumen latido cardíaco. Dado que el aumento del
tono simpático aumenta también la frecuencia cardíaca, el
resultado final de todos estos efectos es un aumento de volumen
minuto y de flujo sanguíneo hacia los músculos activos, cuyos vasos
se encuentran dilatados al máximo.
CIRCULACIÓN CUTÁNEA
El flujo sanguíneo (FSCt) tiene dos funciones principales: a) Asegurar
la nutrición de los tejidos cutáneos, hipodermis y dermis (la
epidermis no está vascularizada), y de los anexos cutáneos y b)
participar en el control de la temperatura corporal, permitiendo la
irradiación de calor cuando la temperatura supera la del medio
ambiente o previniendo su pérdida en caso contrario. El
metabolismo corporal produce calor, que debe ser disipado de
forma continua y el FSCt regula la pérdida de calor corporal, ya que
facilita su conducción desde las estructuras internas hasta la piel y
de ahí al medio exterior.
La piel tiene un metabolismo
muy escaso, motivo por el
que el FSCt basal es de sólo
300- 500 ml/min equivalente
a 5- 10% del volumen minuto
cardíaco.
La tasa del flujo sanguíneo en
los plexos venosos cutáneos
puede variar de manera
notable, desde apenas algo
más que cero hasta 30% del
gasto cardíaco. Cuando el frío
es intenso, el FSCt puede
disminuir hasta 50 ml/seg,
mientras que en ambiente
caluroso o cuando se realiza
un ejercicio intenso y es
necesario perder calor, los
vasos cutáneos se dilatan al
máximo y el FSCt puede
aumentar hasta 3- 4 l/min. En
la piel existen
fundamentalmente dos tipos
de vasos de resistencia:
arteriolas y anastomosis
arteriovenosas.
Las anastomosis arteriovenosas derivan la sangre desde las
arteriolas hacia las válvulas y los plexos venosos; por tanto, evitan el
lecho capilar. Las venas y las arterias discurren en paralelo, lo que
permite el intercambio de calor entre ambas mediante un
mecanismo de contracorriente. Las anastomosis son muy
frecuentes en zonas expuestas al frío (orejas, nariz, manos, pies,
dedos, labios), mientras que en el tronco y la zona proximal de las
extremidades apenas existen.
El retorno venoso cutáneo puede realizarse: a) Cuando el FSCt es
grande y la piel está caliente, la sangre venosa drena a través de las
venas superficiales que están dilatadas, enfriándose; b) si el FSCt es
escaso y la piel está fría, la temperatura de la sangre venosa es
similar al de la piel y el drenaje se realiza a través del sistema
profundo. La circulación cutánea también irriga a las glándulas
sudoríparas; es responsable de la ultrafiltración del sudor, de la
reabsorción de electrolitos por las células del túbulo excretor y de la
liberación de bradiquinina, que facilita la vasodilatación arteriolar y el
aumento de la permeabilidad capilar.
Regulación del flujo cutáneo
Las necesidades de O2 y nutrientes de la piel son relativamente
bajas, por lo que, a diferencia de otras circulaciones, el FSCt está
regulado por los mecanismos nerviosos encargados de la
termorregulación corporal.
-Control nervioso
Tanto las arteriolas como las anastomosis arteriovenosas reciben
una densa inervación simpática. Las anastomosis arteriovenosas no
están bajo control metabólico y no presentan autorregulación ni
hiperemia reactiva, por lo que la regulación del flujo a su través está
controlada por el tono nervioso simpático. Sin embargo, las
arteriolas de resistencia sí muestran autorregulación del flujo
sanguíneo e hiperemia reactiva.
Cuando existe un descenso en la temperatura corporal, aumenta el
tono simpático y se produce una marcada vasoconstricción cutánea
y, en particular, de las anastomosis arteriovenosas, disminuyendo el
FSCt y la pérdida de calor corporal, sin embargo, cuando la
temperatura corporal disminuye por debajo de los 11°C se puede
producir una vasodilatación de los capilares superficiales que es
responsable del cutis rosáceo que se observa en algunas personas
los días muy fríos.
Al aumentar la temperatura corporal se produceenrojeciemiento
cutáneo que refleja la marcada vasodilatación y el aumento del
FSCt que facilita la pérdida de calor corporal a través de la piel. En
reposo, el tono vascular cutáneo es alto y el FSCt bajo. Al iniciar el
ejercicio físico, la actividad simpática aumenta y reduce aún más el
FSCt, lo que permite desplazar la sangre hacia los músculos que
trabajan, pero a medida que el ejercicio físico continúa y produce un
ascenso en la temperatura corporal, ocurre una vasodilatación
progresivamente mayor de los vasos cutáneos que facilitan la
pérdida de calor corporal a pesar del aumento del tono simpático
existente.
La activación de los barorreceptores aórticos y corotídeos producida
por un aumento de la presión arterial reduce el tono simpático y
aumenta el FSCt, cuando disminuye la presión arterial, o después
de una hemorragia o al realizar cambios posturales, disminuye la
actividad de dichos receptores, aumentando el tono simpático
vasoconstrictor cutáneo como parte de la respuesta
vasoconstrictora general.
CIRCULACIÓN ESPLÁCNICA
El circuito esplácnico está
construido por las arterias
celiacas y mesentéricas
que irrigan el estómago,
intestino, páncreas y el
bazo. La sangre venosa de
estos órganos drena en el
sistema venoso portal y, a
su través de las venas
hepáticas en la vena cava
inferior. Estas arterias
establecen numerosas
anastomosis entre sí, lo que
reduce las consecuencias
de la isquemia intestinal
que podría ocurrir después de la oclusión de una o más ramas.
Los vasos de la circulación esplácnica reciben una inervación
común mediante los nervios simpáticos esplácnicos, y el volumen
de sangre en dicho circuito corresponde al 20-30% del volumen
minuto cardiaco.
La circulación esplácnica transporta los nutrientes que han sido
absorbidos en el tracto digestivo, desempeña una importante
función como reservorio sanguíneo, que ayuda a mantener el
retorno venoso y el volumen minuto cardiaco. El flujo sanguíneo en
cada área gastrointestinal, así como de cada capa de la pared
intestinal, directamente relacionado con el nivel de actividad local;
dicha actividad se controla por factores metabólicos y nerviosos.
Regulación metabólica
El flujo gastrointestinal está regulado por dos factores principales: la
presión parcial de Oxígeno (PaO2), y por la actividad metabólica
incrementándose hasta el doble durante tres horas que siguen a
una comida, momento en el que el flujo puede llegar hasta 200
ml/min/100g.
Durante las contracciones musculares peristálticas o segmentarias
disminuye la entrada de sangre arterial y eleva la salida de sangre
venosa, mientras que durante la relajación estos cambios se
invierten. El aumento del tono gastrointestinal reduce tanto la
entrada arterial como la salida venosa.
Durante la digestión se producen en la mucosa intestinal diversas
hormonas peptídicas (Sustancia P, diquinina, neurotensina,
somatostatina), que aumentan el flujo gastrointestinal y la absorción
de alimentos; por el contrario, catecolaminas, angiotensina II y
vasopresina producen una vasoconstricción intestinal. El flujo
gastrointestinal también es regulado por los alimentos y los cambios
en la presión intraluminal, de tal forma que cuando ésta aumenta de
forma patológica el flujo gastrointestinal disminuye y se facilita la
extravasación de líquido a la luz intestinal.
Regulación nerviosa
La estimulación vagal aumenta el flujo sanguíneo, las secreciones,
el tono y los movimientos gastrointestinales. La estimulación
simpática esplácnica produce una marcada vasoconstricción con
gran disminución de flujo sanguíneo a este nivel. El escape
autorregulador limita la isquemia intestinal asegurando el flujo
digestivo necesario para la secreción y los movimientos digestivos.
CIRCULACIÓN HEPÁTICA
El hígado constituye un gran reservorio de sangre, que en respuesta
a una hemorragia puede desplazar cerca de 50% de su contenido
sanguíneo. Recibe de 1.4- 1.5 l/min de sangre venosa procedente
de la vena porta y de 400- 500 ml/min de sangre arterial a través de
la arteria hepática, lo que equivale a un 29% del volumen minuto
cardiaco.
Casi la mitad del oxígeno utilizado por el hígado procede de la
sangre venosa. El flujo sanguíneo hepático aumenta cuando las
demandas de oxígeno hepáticas se incrementan.
Regulación de flujo sanguíneo hepático
Los flujos sanguíneos venoso portal y arterial hepático están
interrelacionados, de tal forma que el flujo arterial hepático aumenta
cuando el flujo venoso portal disminuye y viceversa.
El sistema venoso portal carece de autorregulación, pero el sistema
arterial hepático sí la presenta, de forma que cuando la presión y el
flujo aumentan, las resistencias vasculares disminuyen.
La presión de los sinusoides hepáticos, depende del tono arteriolar
hepático y de la presión venosa hepática (determinada por la
presión en la vena cava inferior).
Los vasos de capacitancia esplácnicos pueden acumular hasta el
20% de la volemia, actuando como un reservorio de sangre cuando
la volemia es excesiva o facilitando su liberación cuando ésta
disminuye. En situaciones de estrés, después de una hemorragia
intensa o durante el ejercicio físico intenso, el aumento del tono α-
adrenérgico produce la vasoconstricción de las venas de los
territorios esplácnicos y hepático, lo que permite desviar la sangre
almacenada a este nivel hacia la circulación sistémica.
CIRCULACIÓN CEREBRAL
El cerebro recibe su flujo a través de las arterias carótidas internas y
de las vertebrales, las cuales confluyen el polígono de Willis en la
base del cerebro, del cual parten las arterias cerebrales anterior,
media y posterior: éstas se ramifican formando arterias piales, que
recorren la superficie cerebral y de las que salen arterias que
penetran en el tejido cerebral.
En el cerebro los volúmenes de
sangre y de líquido extracelular
permanecen relativamente
constantes, de 50 – 55
ml/100g./min, lo que en un
cerebro adulto de 1 400g. De
peso equivale a 750 ml/min
representa de 15- 20% del
volumen minuto. El flujo
sanguíneo cerebral (FSC)
aumenta en las zonas
cerebrales más activas, es de 4-
6 veces mayor en la sustancia
gris (80-110 ml/100g./min) que
en la blanca y mayor en las
áreas sensitivo motoras visuales
y auditivas de la corteza que en
otras regiones.
Características de los capilares cerebrales
El cerebro presenta una elevada densidad capilar, particularmente
en la sustancia gris. Los capilares cerebrales poseen características
que los diferencian de los de otros territorios vasculares: a) su pared
presenta un revestimiento endotelial continuo, b) la membrana basal
forman un revestimiento continuo de la superficie basal del
endotelio y a ella se unen las proyecciones de los pies terminales de
los astrocitos, c) el endotelio cerebral presenta un pobre transporte
vesicular. Todas estas características estructurales son la base de la
barrera hematoencefálica, que impide la filtración de nutrientes
metabólicos y fármacos hidrófilos desde los capilares al sistema
nervioso central.
Control del flujo cerebral
Es uno de los tejidos que peor tolera la isquemia. La interrupción de
FSC durante unos 5 a 10 segundos produce un cuadro de isquemia
que conduce a pérdida de la conciencia y si el proceso dura varios
minutos puede producir necrosis cerebral y signos de enfermedad
cerebrovascular.
El FSC resulta de dos fuerzas contrapuestas, la presión de perfusión
efectiva, representada por la diferencia entre la presión arterial y
venosa de la yugular interna y las resistencias vasculares
cerebrales, determinadas por la presión intracraneal, la viscosidad
sanguínea y el calibre vascular. Las resistencias vasculares están
reguladas, a su vez, por mecanismos metabólicos, miógenos y
nerviosos.
El control simpático de los vasos cerebrales es débil y el tono
vascular cerebral depende en su mayor parte de los factores
metabólicos. Los vasos cerebrales reciben inervación
vasoconstrictora y vasodilatadora simpática pero la sección o la
estimulación de estas terminales nerviosas no producen cambios
importantes en el FSC.
La reducción de la presión de perfusión cerebral por debajo de 6.7
KPa produce un marcado aumento de la presión arterial mediado a
través de una descarga simpática generalizada.
El FSC mantiene valores muy constantes
siempre que la presión arterial se
mantenga entre 60- 150 mmHg. Este
fenómeno de autorregulación asegura un
FSC constante aún en la presencia de
cambios importantes de la presión
arterial. Cuando la presión arterial
disminuye, las arterias cerebrales se
dilatan y cuando la presión arterial
aumenta se produce una
vasoconstricción cerebral.
Se desconoce el mecanismo implicado
en la autorregulación vascular cerebral,
pero es independiente de factores
nerviosos y parece estar controlado por
factores miógenos y metabólicos.
CIRCULACIÓN FETAL
El desarrollo fetal depende del intercambio de gases, nutrientes y
otros productos de desecho a nivel de las porciones materna y fetal
de la placenta. Al final de la gestación, el flujo materno hacia el
espacio intervelloso es de 0.6- 1 L/min lo que equivale a 15- 25% del
volumen minuto cardiaco en reposo, mientras que la placenta fetal
tiene un flujo de 0.6 L/min. La placenta actúa como pulmón, riñón y
aparato gastrointestinal fetal. En la porción materna es como un
gran seno sanguíneo en el que se proyectan las vellosidades
coriónicas que contienen las venas y arterias umbilicales fetales. A
este nivel se produce el intercambio de O2 que pasa de la
circulación fetal a la materna, y de CO2, que pasa de ésta a la
materna.
No existe intercambio de sangre fetal y materna, por lo que todos
los intercambios se realizan a través de los tejidos de la placenta
fetal, ya sea por difusión simple o transporte activo.
Dos características de la sangre fetal son que contiene 20% más de
hemoglobina por volumen que la del adulto y que la hemoglobina
fetal presenta mayor afinidad por el O2 que la del adulto, por lo que
para una misma PO2 la sangre fetal transporta más oxígeno que la
materna.
En el feto las mitades
izquierda y derecha del
corazón están conectadas
en paralelo bombeando la
sangre en los circuitos
sistémico y placentario. La
sangre que lleva de las
venas cavas superior e
inferior no se mezcla por
completo en la aurícula
derecha. La sangre rica en
oxígeno procedente de la
cava inferior pasa a la
aurícula izquierda a través
del agujero oval, mientras
que la que llega por la vena
cava superior pasa al
ventrículo derecho y es
expulsada a la arteria
pulmonar.
Cambios en el momento del nacimiento
Al nacer, la contracción de la gruesa capa muscular lisa de los
vasos umbilicales produce el cierre de su luz vascular, suprime la
circulación placentaria y produce un aumento brusco de las
resistencias vasculares periféricas, pues incrementa la presión
aórtica por encima de la arteria pulmonar.
La supresión de la circulación placentaria produce la asfixia del
recién nacido lo que, unido al enfriamiento corporal, estimula su
centro respiratorio, esto produce movimientos de respiración
jadeante que expande los pulmones. Tal expansión pulmonar está
facilitada por la gran negatividad de la presión intrapleural (entre 30-
50 mmHg). La succión producida por las primeras respiraciones
junto con la vasoconstricción de las venas umbilicales extrae hasta
100 ml de sangre de la placenta, a la vez que facilita el retorno
venoso.
CIRCULACIÓN RENAL
La sangre llega a los riñones a través de las arterias renales que
proceden de la aorta abdominal y se dividen en una rama ventral y
otra dorsal, antes de entrar en el riñón por el hilio renal. Dentro del
riñón, las arterias renales, que se dirigen hacia la periferia, forman
las arterias segmentarias (cinco por cada riñón). Cada una de éstas,
a su vez, se divide en ramas más pequeñas cada vez
(interlobulares, arcuatas, interlobulillares, aferentes y eferentes).
El retorno venoso en el riñón corre paralelo a la circulación arterial,
aunque en sentido contrario. Las venas interlobulillares, que
descienden perpendicularmente a la superficie renal, reciben a las
venas que recogen la sangre precedente de los capilares
peritubulares y de los vasos rectos, aunque estos últimos también
pueden drenar de forma directa en las venas arcuatas, que son las
que recolectan la sangre procedente de las venas interlobulillares.
Las venas arcuatas continúan por las venas interlobulares para
llegar, finalmente, a la vena renal que sale por el hilio renal y drena a
la vena cava inferior.
CIRCULACIÓN PULMONAR
A fin de realizar el intercambio gaseoso de O2 y CO2 entre el aire y la
sangre, los vasos pulmonares se ramifican en una amplia red de
capilares, que ponen la sangre en contacto con el aire a través de la
interfase alveolocapilar, cuya superficie total en el adulto normal es
cercana a 140 m2.
La circulación pulmonar tiene cuatro funciones secundarias no
relacionadas con la respiración: sirve de reservorio sanguíneo, actúa
como filtro de partículas en la sangre venosa, tiene actividades
metabólicas y participa en los mecanismos de defensa celular y
humoral pulmonar.
El volumen total de sangre de toda la circulación pulmonar es
aproximadamente de 500 mL, es decir, 10% del volumen total de
sangre circulante (5 000 mL).
Otra función del pulmón es filtrar la sangre; el pulmón también
participa en los mecanismos de defensa celular y humoral
pulmonares a través de las inmunoglobulinas y de los macrófagos
pulmonares.
La circulación pulmonar participa al aportar factores para sintetizar
varias sustancias esenciales para el funcionamiento pulmonar,
como los fosfolípidos del surfactante, la elastina y el colágeno que
forman el armazón estructural del pulmón y los mucopolisacáridos
del moco bronquial.
La circulación pulmonar tiene prácticamente el mismo flujo
sanguíneo que la circulación sistémica, pero con un régimen de
presiones seis veces menor, debido a su baja resistencia.
Normalmente el contenido de sangre en los pulmones representa
sólo un tercio de la capacidad máxima de ese lecho vascular y
durante el ejercicio físico, el flujo sanguíneo puede aumentar 2 a 4
veces su nivel de reposo sin que se produzcan cambios notables en
la presión.
Presiones en el circuito menor
Las presiones en el circuito pulmonar son aproximadamente seis
veces menores que las del circuito sistémico: la presión media en la
aorta es de 100 mmHg, mientras que en la arteria pulmonar es de
sólo 15 mmHg. En concordancia, las paredes de las arterias
pulmonares son muy delgadas y están provistas de muy escasa
musculatura lisa, confundiéndose fácilmente con venas de diámetro
similar. Esta característica anatómica contrasta con las arterias
sistémicas, que tienen paredes gruesas y abundante musculatura
lisa, especialmente a nivel arteriolar. Si se tienen presente las
diferentes funciones de estas dos circulaciones, se explica que sus
regímenes de presiones sean diferentes. La circulación sistémica
suministra sangre a todos los órganos, incluso cuando están
ubicados por sobre el nivel del corazón y redistribuye por
vasoconstricción selectiva la sangre de una región a otra de
acuerdo a los requerimientos metabólicos de los tejidos. En cambio,
en el pulmón la presión arterial sólo necesita alcanzar el nivel
necesario para impulsar la sangre hasta los vértices, que en
posición de pie están sólo a 15-20 cm por encima del tronco de la
arteria pulmonar.
Flujo sanguíneo pulmonar
La circulación pulmonar recibe la totalidad del volumen sistólico del
ventrículo derecho, que en condiciones normales es prácticamente
igual al del ventrículo izquierdo.
En el adulto normal, el gasto cardíaco, y por lo tanto el flujo
sanguíneo pulmonar, fluctúa entre 5 a 8 L/min. Si el gasto cardíaco
se relaciona con la superficie corporal se obtiene el índice cardíaco,
cuyos valores varían entre 2,7 y 3,2 L/min/2.
El grado de dilatación de cualquier vaso es determinado por su
presión transmural, que se define como la diferencia de presión que
actúa a través de su pared, esto es, la presión intraluminal (Pi)
menos la presión perivascular o externa (Pe). Debido a la gran
distensibilidad de las arterias pulmonares el rango de variación de
su diámetro es muy amplio
Las presiones perivasculares dependen de las estructuras que
rodean al vaso. Los grandes vasos extrapulmonares están sujetos a
las fluctuaciones de la presión pleural. Los vasos intrapulmonares
están sujetos a diferentes regímenes de presiones dependiendo de
su localización alveolar o extra alveolar. Los vasos extraalveolares
son afectados simultáneamente por la presión pleural y la presión
del intersticio. Los vasos alveolares o capilares ubicados en los
septa interalveolares están sujetos a los regímenes de presiones de
los alvéolos que los rodean, sin que los afecten los cambios de la
presión pleural.
También podría gustarte
- Álbum de Instrumental Utilizado en La Cirugía Vascular o PeriféricaDocumento18 páginasÁlbum de Instrumental Utilizado en La Cirugía Vascular o PeriféricaGissell Morales100% (1)
- Manipulacion Laringea CongresoDocumento35 páginasManipulacion Laringea CongresoMaria Soledad Rojas GaeteAún no hay calificaciones
- Infarto Agudo Al MiocardioDocumento23 páginasInfarto Agudo Al MiocardioSaydi PinedaAún no hay calificaciones
- Ebook MonitorizacionDocumento34 páginasEbook MonitorizacionDavid CabreraAún no hay calificaciones
- Imagenes de HISTOLOGIA VeterinariaDocumento67 páginasImagenes de HISTOLOGIA VeterinariaGerardo Portilla BissoAún no hay calificaciones
- Características de Los Vasos SanguíneosDocumento2 páginasCaracterísticas de Los Vasos SanguíneosAmaury MonroyAún no hay calificaciones
- Aparato circulatorio: función y partesDocumento6 páginasAparato circulatorio: función y partesVirgilio Paucara QuispeAún no hay calificaciones
- Sistema circulatorio: Formación de sangre y funciones de sus componentesDocumento3 páginasSistema circulatorio: Formación de sangre y funciones de sus componentesIvana PinedaAún no hay calificaciones
- Circulación sanguínea: trayecto de la sangre a través del corazón y los pulmonesDocumento7 páginasCirculación sanguínea: trayecto de la sangre a través del corazón y los pulmonesDeeDeeDracoAún no hay calificaciones
- ANGINASDocumento21 páginasANGINASLuz Chinchay canchoAún no hay calificaciones
- Presentación Power Point UD-2Documento43 páginasPresentación Power Point UD-2FefaAún no hay calificaciones
- Actividad 3 - Corazón y Circulacion SanguíneaDocumento41 páginasActividad 3 - Corazón y Circulacion SanguíneaJose Luis AlbuquerqueAún no hay calificaciones
- Capas Del Globo OcularDocumento13 páginasCapas Del Globo OcularAnonymous T1d5QTVAún no hay calificaciones
- Laminas NaturalesDocumento24 páginasLaminas NaturalesVale RGlezAún no hay calificaciones
- Sistemas de CirculaciónDocumento48 páginasSistemas de CirculaciónCarolina Perez gutierresAún no hay calificaciones
- Resumen Rae 2 HipertensiónDocumento6 páginasResumen Rae 2 HipertensiónLaura GarciaAún no hay calificaciones
- Cap 080 PDFDocumento4 páginasCap 080 PDFFrancisco Javier Espitia RomeroAún no hay calificaciones
- Actividad 2Documento13 páginasActividad 2XIMENA CAROLINA CANO GALEANOAún no hay calificaciones
- Física biomédica: evaluación hemodinámica, respiratoria y radiacionesDocumento27 páginasFísica biomédica: evaluación hemodinámica, respiratoria y radiacionesMaria HidalgoAún no hay calificaciones
- Plan de Mejoramiento Cultura Física y DeporteDocumento17 páginasPlan de Mejoramiento Cultura Física y DeporteJUAN ESTEBAN LARA BOLAOSAún no hay calificaciones
- Trabajo Práctico de BiologíaDocumento9 páginasTrabajo Práctico de BiologíaSilvana LozanoAún no hay calificaciones
- Fisiologia Del Sistema Cardiovascular 1 DownloableDocumento1 páginaFisiologia Del Sistema Cardiovascular 1 DownloableYARA GARCIA100% (1)
- Parámetros vitales pediátricosDocumento7 páginasParámetros vitales pediátricosMarco Ernesto Sánchez CorderoAún no hay calificaciones
- Cuadernillo CIRCULACION 2020 7°Documento9 páginasCuadernillo CIRCULACION 2020 7°mariangel narvaez perezAún no hay calificaciones
- Ines Ciencia y Tecnologia RPDocumento16 páginasInes Ciencia y Tecnologia RPJesus AleurquequeAún no hay calificaciones
- Formula FormulariosDocumento13 páginasFormula FormulariosIsmael SalazarAún no hay calificaciones
- Aneurisma en El CerebroDocumento8 páginasAneurisma en El CerebroJóss AngAún no hay calificaciones
- Fisiologia: Mecanismo de Regulacion A Largo Plazo Del Flujo SanguineoDocumento15 páginasFisiologia: Mecanismo de Regulacion A Largo Plazo Del Flujo SanguineoDavid VillacisAún no hay calificaciones
- Guía de autoaprendizaje sobre el sistema circulatorio y sus componentesDocumento8 páginasGuía de autoaprendizaje sobre el sistema circulatorio y sus componentesmauricioAún no hay calificaciones
- Eutm Aparato Circulatorio y RespiratorioDocumento132 páginasEutm Aparato Circulatorio y RespiratorioFacundo RazquinAún no hay calificaciones